La tasa de filtración glomerular (TFG) es un parámetro esencial en la evaluación de la función renal, ya que refleja la cantidad de plasma que se filtra a través de la barrera de filtración glomerular por unidad de tiempo. Esta medida es crucial porque la principal función de los riñones es la eliminación de productos de desecho y solutos en exceso del plasma sanguíneo. La capacidad del riñón para filtrar eficazmente el plasma es indicativa de su salud general y su capacidad para mantener el equilibrio homeostático del cuerpo.
En individuos sanos, la TFG varía considerablemente a lo largo del día, con un rango típico que oscila entre 150 y 250 litros por cada 24 horas, o entre 100 y 120 mililitros por minuto por cada 1,73 metros cuadrados de superficie corporal. Sin embargo, cuando un paciente presenta alguna enfermedad renal, la TFG suele estar disminuida debido a la alteración de las funciones de filtración del riñón. En ciertos casos de daño renal temprano, puede observarse una TFG normal o incluso aumentada, como ocurre en la hiperfiltración glomerular. Esta condición puede estar asociada a enfermedades como la diabetes, en las que los riñones responden inicialmente con una mayor filtración para compensar la carga adicional de solutos.
Existen dos formas principales de medir la TFG: de manera directa utilizando biomarcadores, siendo la creatinina el más común, o bien mediante la estimación de la TFG utilizando fórmulas validadas. La medición directa de la TFG se realiza determinando la depuración renal de una sustancia plasmática que cumpla con ciertos requisitos: no se debe unir a proteínas plasmáticas, debe ser libremente filtrada por el glomérulo y no debe ser secretada ni reabsorbida a lo largo de los túbulos renales. La fórmula básica para calcular la depuración renal es:
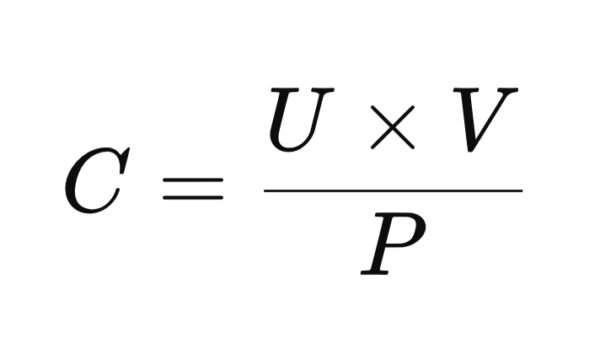
Donde C es la depuración, U es la concentración de la sustancia en la orina, P es la concentración plasmática de la sustancia y V es el volumen de orina excretado por unidad de tiempo (generalmente expresado en mililitros por minuto). Esta medición directa es esencial para la evaluación precisa de la función renal y es particularmente útil cuando se requieren datos exactos sobre el estado de la filtración.
El estándar de oro para medir la TFG es la evaluación de la depuración de inulina exógena, ya que esta sustancia cumple con todos los requisitos mencionados. Sin embargo, en la práctica clínica, se emplea principalmente la depuración de creatinina, una sustancia producida de forma constante como subproducto del metabolismo muscular. La creatinina es libremente filtrada por los glomérulos y, aunque una pequeña cantidad es secretada activamente por los túbulos renales, no es reabsorbida, lo que la convierte en un marcador adecuado para estimar la TFG. En individuos saludables jóvenes, la depuración de creatinina es aproximadamente de 100 mililitros por minuto en mujeres y 120 mililitros por minuto en hombres. Esta cifra disminuye en promedio 0,8 mililitros por minuto por año después de los 40 años, como parte del proceso natural de envejecimiento.
A pesar de ser un biomarcador útil, la depuración de creatinina presenta limitaciones que pueden afectar la precisión de la estimación de la TFG. Primero, la pequeña cantidad de creatinina que es secretada activamente por los túbulos aumenta progresivamente a medida que disminuye la TFG, lo que tiende a sobreestimar la filtración renal. En enfermedades renales avanzadas, los microorganismos intestinales pueden degradar la creatinina, lo que también altera la medición. Además, factores como la masa muscular y la ingesta de carne en la dieta afectan los niveles plasmáticos de creatinina, lo que puede generar variaciones en la medición de la TFG. El uso de ciertos medicamentos que interfieren con la secreción tubular de creatinina también puede aumentar la concentración plasmática de creatinina, lo que resulta en una estimación falsa de la TFG más baja de lo que realmente es. Por último, la medición de la TFG a través de la creatinina supone que la concentración plasmática de creatinina es estable durante un período de 24 horas, lo que no ocurre cuando los niveles de creatinina fluctúan, como sucede en situaciones de lesión renal aguda, donde los niveles de creatinina pueden cambiar rápidamente.
Depuración de creatinina
La depuración de creatinina es una medida importante de la función renal y se obtiene a través de la recolección de orina en un período de tiempo específico, generalmente 24 horas, y la medición simultánea de los niveles plasmáticos de creatinina. Esta técnica permite calcular la cantidad de creatinina excretada por el riñón en relación con su concentración en el plasma. No obstante, la recolección de orina durante un período determinado puede ser propensa a errores si no se lleva a cabo de manera adecuada. Un error común es la recolección incompleta o prolongada, lo que puede afectar la precisión del cálculo de la depuración.
La exactitud de la recolección de orina puede estimarse comparando la cantidad total de creatinina excretada con la cantidad que se esperaría en una recolección de 24 horas, la cual debe ser constante. En mujeres jóvenes saludables, la excreción de creatinina debería estar entre 15 y 20 miligramos por kilogramo de peso corporal, mientras que en hombres jóvenes saludables este rango se incrementa a entre 20 y 25 miligramos por kilogramo. Cualquier desviación significativa de estos rangos puede indicar que la recolección fue incompleta o inadecuada, lo que compromete los resultados obtenidos. Dado que la recolección de orina en tiempos específicos puede ser engorrosa y propensa a errores, la estimación de la tasa de filtración glomerular (TFG) se realiza con mayor frecuencia mediante fórmulas validadas, que utilizan características del paciente, como la edad, el sexo, el peso y los niveles de creatinina, para calcular la TFG estimada, conocida como eGFR (estimated Glomerular Filtration Rate).
Las ecuaciones para estimar la eGFR se han desarrollado y validado para ofrecer una aproximación precisa de la función renal. El grupo de trabajo de Kidney Disease Improving Global Outcomes recomienda el uso de ecuaciones para estimar la TFG como el método principal para determinar la función renal. Entre las fórmulas más empleadas se encuentra la ecuación de creatinina del 2021 CKD-Epidemiology (EPI) Collaboration, que es la fórmula preferida para estimar la eGFR. Esta ecuación tiene en cuenta tanto los niveles de creatinina sérica como características específicas del paciente, lo que permite obtener estimaciones más precisas sin necesidad de realizar una recolección de orina programada. De hecho, la mayoría de los laboratorios reportan la eGFR junto con los resultados de creatinina plasmática o sérica cuando es necesario.
Además de la creatinina, otro biomarcador endógeno útil para estimar la TFG es la cistatina C. Este marcador se filtra libremente a través del glomérulo y se produce a una tasa relativamente constante en todas las células nucleadas, lo que lo hace útil para estimar la TFG, especialmente en condiciones de masa muscular anormalmente baja. La cistatina C tiene la ventaja de ser un mejor indicador de la TFG en personas con poca masa muscular, quienes podrían no mostrar niveles adecuados de creatinina, ya que la creatinina está directamente relacionada con la masa muscular. Al añadir la medición de cistatina C a la creatinina sérica, se mejora la precisión de la estimación de la eGFR, especialmente en etapas avanzadas de la enfermedad renal crónica (ERC).
Un análisis exhaustivo de varios estudios ha demostrado que la combinación de cistatina C y creatinina sérica predice de manera más eficaz eventos clínicos importantes, como la progresión hacia la insuficiencia renal terminal o la mortalidad, en comparación con el uso exclusivo de la creatinina sérica. Sin embargo, debido a que la medición de cistatina C no se realiza rutinariamente en la mayoría de los laboratorios de países en desarrollo, sigue siendo un biomarcador complementario en lugar de un biomarcador principal para estimar la TFG.
Nitrógeno uréico en sangre
El nitrógeno ureico sanguíneo (BUN, por sus siglas en inglés) es otro índice utilizado para evaluar la función renal. Este compuesto es sintetizado principalmente en el hígado como un subproducto del catabolismo de proteínas, específicamente del metabolismo de los aminoácidos. Después de su formación, el BUN es libremente filtrado por el glomérulo, pero aproximadamente entre el 30 y el 70% de él es reabsorbido en los túbulos renales. Debido a esta reabsorción parcial, el BUN tiende a subestimar la tasa de filtración glomerular (TFG) y su valor puede variar considerablemente dependiendo de la situación clínica del paciente.
En condiciones normales, el BUN proporciona información útil acerca de la función renal, pero su interpretación debe tener en cuenta diversos factores que pueden influir en sus niveles. Por ejemplo, en pacientes hipovolémicos (con bajo volumen sanguíneo), la reabsorción de urea en los túbulos renales aumenta como mecanismo para conservar agua y solutos. Esto provoca un aumento en los niveles de BUN, lo que puede llevar a una relación BUN:creatinina superior a lo habitual, que normalmente es de aproximadamente 10:1. En situaciones de depleción de volumen, esta relación puede llegar a ser de 20:1 o incluso mayor, lo que indica que la reabsorción de urea está siendo alterada debido a la disminución del flujo sanguíneo renal.
Además de la hipovolemia, existen otros factores que pueden causar un aumento en los niveles de BUN. Uno de ellos es el aumento del catabolismo proteico, que puede ocurrir en situaciones como hemorragias gastrointestinales, destrucción celular (por ejemplo, en enfermedades oncológicas o trastornos hematológicos), o el uso de corticosteroides, fármacos que promueven el catabolismo de proteínas. Asimismo, un aumento en la ingesta de proteínas dietéticas también puede elevar los niveles de BUN, ya que aumenta la cantidad de nitrógeno derivado del metabolismo proteico. En condiciones que afectan la perfusión renal, como la insuficiencia cardíaca, la reducción del flujo sanguíneo hacia los riñones también puede causar una mayor reabsorción de urea, lo que eleva los niveles de BUN en la sangre.
Por otro lado, los niveles de BUN también pueden disminuir en ciertas situaciones clínicas. En enfermedades hepáticas avanzadas, como la cirrosis, donde la capacidad del hígado para sintetizar urea se ve comprometida, los niveles de BUN pueden ser significativamente bajos. Asimismo, en el síndrome de secreción inadecuada de hormona antidiurética (SIADH), los niveles de BUN pueden reducirse debido a la retención de agua en el cuerpo, lo que diluye los niveles de urea en la sangre.

Fuente y lecturas recomendadas:
- Goldman, L., & Schafer, A. I. (Eds.). (2020). Goldman-Cecil Medicine (26th ed.). Elsevier.
- Loscalzo, J., Fauci, A. S., Kasper, D. L., Hauser, S. L., Longo, D. L., & Jameson, J. L. (Eds.). (2022). Harrison. Principios de medicina interna (21.ª ed.). McGraw-Hill Education.
- Papadakis, M. A., McPhee, S. J., Rabow, M. W., & McQuaid, K. R. (Eds.). (2024). Diagnóstico clínico y tratamiento 2025. McGraw Hill.
- Rozman, C., & Cardellach López, F. (Eds.). (2024). Medicina interna (20.ª ed.). Elsevier España.
Originally posted on 23 de marzo de 2025 @ 3:31 PM



