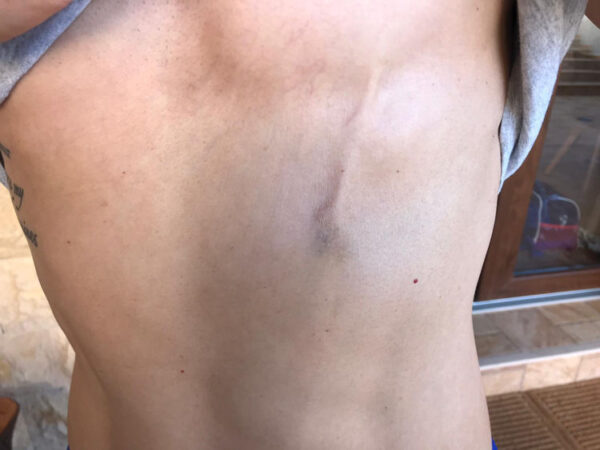
La enfermedad de Mondor es una forma específica de tromboflebitis superficial que afecta predominantemente a las venas subcutáneas de la pared toracoabdominal anterolateral. Fue descrita por el cirujano francés Henri Mondor en 1939, quien identificó un cuadro clínico caracterizado por la presencia de un cordón subcutáneo doloroso, lineal y palpable, correspondiente a una vena trombosada e inflamada. Este proceso se circunscribe a venas superficiales, lo que condiciona un comportamiento clínico benigno en la mayoría de los casos.
Desde el punto de vista fisiopatológico, la enfermedad se interpreta como una manifestación localizada de trombosis venosa superficial mediada por los mecanismos clásicos descritos en la Tríada de Virchow, que incluyen lesión endotelial, alteraciones del flujo sanguíneo y estados de hipercoagulabilidad. En esta entidad, dichos factores suelen actuar de manera localizada, favoreciendo la formación de trombos en venas superficiales sin compromiso significativo del sistema venoso profundo. La inflamación concomitante de la pared vascular contribuye a la sintomatología dolorosa y a la induración palpable.
El carácter autolimitado de la enfermedad se explica por la capacidad del sistema fibrinolítico endógeno para degradar el trombo, seguido de procesos de organización, recanalización o fibrosis residual. Este mecanismo fisiológico permite que la resolución ocurra espontáneamente en un periodo aproximado de cuatro a ocho semanas, sin necesidad de intervenciones terapéuticas específicas en la mayoría de los pacientes. La evolución benigna y la baja tasa de complicaciones sistémicas se relacionan directamente con la localización superficial del proceso trombótico.
En términos epidemiológicos, la enfermedad presenta una marcada predominancia en mujeres de mediana edad, con una relación mujer:hombre que puede alcanzar valores elevados. Este patrón se ha asociado a factores hormonales, intervenciones mamarias, características anatómicas del tejido mamario y exposición a compresión externa, como el uso de prendas ajustadas. No se ha demostrado una predisposición racial o étnica significativa, lo que sugiere que los factores desencadenantes son principalmente locales o adquiridos.
El diagnóstico es fundamentalmente clínico y se basa en la identificación de un cordón subcutáneo doloroso que puede hacerse más evidente con la tensión de la piel o la movilización del miembro superior. La ausencia de signos sistémicos y la localización característica orientan fuertemente hacia esta entidad. En situaciones en las que la presentación no es típica o existe incertidumbre diagnóstica, la ecografía Doppler constituye el método de imagen de elección, ya que permite demostrar la falta de compresibilidad de la vena afectada, la presencia de material ecogénico intraluminal y la ausencia de flujo sanguíneo, confirmando así la trombosis superficial.
El diagnóstico diferencial incluye diversas entidades inflamatorias, infecciosas y vasculíticas que pueden simular hallazgos clínicos similares. Entre ellas se encuentran la tromboflebitis migratoria, que puede asociarse a procesos neoplásicos; la mastitis infecciosa, que suele acompañarse de signos sistémicos; y enfermedades vasculares de origen inmunológico como la enfermedad de Buerger, la enfermedad de Behçet y la poliarteritis nodosa, las cuales presentan un compromiso vascular más extenso y mecanismos fisiopatológicos distintos. La correcta diferenciación es esencial para evitar errores diagnósticos y terapéuticos.
Desde el punto de vista etiológico, una proporción considerable de los casos se clasifica como idiopática, lo que refleja la ausencia de un factor desencadenante claramente identificable. No obstante, se han reconocido múltiples factores asociados, entre los que destacan causas iatrogénicas como procedimientos quirúrgicos torácicos, radioterapia y terapias hormonales, que pueden inducir daño endotelial. Asimismo, los traumatismos mecánicos derivados de actividad física intensa o compresión externa prolongada pueden favorecer la aparición del proceso mediante microlesiones vasculares. Es particularmente relevante la asociación con neoplasias mamarias, lo que obliga a una evaluación clínica cuidadosa para descartar patología subyacente en determinados contextos.
El manejo terapéutico es generalmente conservador. Los antiinflamatorios no esteroideos se emplean para el control del dolor y la inflamación local, proporcionando alivio sintomático. La anticoagulación sistémica no se recomienda de forma rutinaria en ausencia de factores de riesgo adicionales, como estados de hipercoagulabilidad o extensión del trombo, debido a la naturaleza autolimitada del proceso y al bajo riesgo de complicaciones. Este enfoque evita intervenciones innecesarias y reduce la exposición a efectos adversos.
La identificación precisa de la enfermedad de Mondor tiene implicaciones clínicas importantes. Permite establecer un pronóstico favorable, tranquilizar al paciente y evitar la realización de estudios invasivos innecesarios. Al mismo tiempo, exige una valoración clínica integral orientada a descartar condiciones subyacentes potencialmente relevantes, especialmente en casos atípicos o con factores de riesgo asociados.

Fuente y lecturas recomendadas:
- Amano, M., & Shimizu, T. (2018). Mondor’s disease: A review of the literature. Internal Medicine, 57(18), 2607–2612. https://doi.org/10.2169/internalmedicine.0495-17
- Di Nisio, M., Wichers, I. M., & Middeldorp, S. (2018). Treatment for superficial thrombophlebitis of the leg. Cochrane Database of Systematic Reviews, (2), CD004982. https://doi.org/10.1002/14651858.CD004982.pub6
- Mondor, H. (1939). Tronculite sous-cutanée subaiguë de la paroi thoracique antéro-latérale. Mémoires de l’Académie de Chirurgie, 65, 1271–1278.
- Neill, B. C., Rickstrew, J. J., & Liu, D. (2022). Mondor’s Disease. Journal of cutaneous and aesthetic surgery, 15(4), 424–425. https://doi.org/10.4103/JCAS.JCAS_246_20