La biopsia endometrial se fundamenta en la necesidad de acceder de manera directa al tejido que reviste la cavidad uterina con el fin de analizar sus características microscópicas y, a partir de ello, establecer diagnósticos precisos. La obtención de una muestra de alta calidad no constituye únicamente un requisito técnico, sino una condición indispensable para garantizar la validez del estudio histológico. El endometrio es un tejido dinámico que responde a estímulos hormonales cíclicos, por lo que sus modificaciones pueden reflejar tanto estados fisiológicos como procesos patológicos. En consecuencia, cualquier error en la toma, manipulación o conservación de la muestra puede traducirse en interpretaciones erróneas, con implicaciones directas en la toma de decisiones clínicas. De ahí que la finalidad del procedimiento esté estrechamente ligada al cumplimiento riguroso de medidas de seguridad, orientadas a reducir riesgos como infecciones, dolor o lesiones, al mismo tiempo que se preserva la integridad del tejido obtenido.
Los objetivos formativos asociados a este procedimiento responden a la complejidad del contexto en el que se aplica. Comprender la evolución histórica de la biopsia endometrial permite reconocer cómo los avances técnicos han buscado reducir la invasividad y mejorar la tolerancia de las pacientes, pasando de métodos más agresivos a técnicas de aspiración más seguras. Este conocimiento histórico no es meramente descriptivo, sino que proporciona criterios para valorar las ventajas y limitaciones de cada enfoque. Asimismo, la identificación de indicaciones y contraindicaciones es esencial porque no todas las pacientes se benefician del procedimiento en igual medida; existen situaciones clínicas en las que su realización podría resultar innecesaria o incluso perjudicial, lo que exige una adecuada selección basada en criterios clínicos bien establecidos.
El reconocimiento de las complicaciones habituales se integra en una perspectiva preventiva. Aunque se trata de un procedimiento generalmente seguro, no está exento de riesgos, como infecciones, hemorragias o perforación uterina. Conocer estos eventos adversos permite anticiparlos, prevenirlos y manejarlos oportunamente. Paralelamente, el dominio de la anatomía y fisiología del aparato reproductor femenino resulta imprescindible para comprender tanto la técnica como los hallazgos obtenidos. La relación entre la estructura endometrial y su función hormonal explica por qué ciertas alteraciones, como la hiperplasia o la neoplasia, pueden identificarse mediante el análisis histológico.
La preparación de la paciente constituye otro elemento clave, ya que involucra no solo aspectos técnicos, sino también consideraciones individuales, como la edad, el estado hormonal, los antecedentes médicos y las expectativas frente al procedimiento. Una preparación adecuada contribuye a disminuir la ansiedad, mejorar la cooperación y reducir complicaciones. De igual manera, el conocimiento preciso de los instrumentos y su uso correcto asegura que la muestra obtenida sea representativa y que el procedimiento se realice con el menor grado de incomodidad posible.
La ejecución de una técnica segura y eficaz requiere habilidades prácticas que garanticen la obtención de tejido suficiente sin causar daño innecesario. Esto implica comprender la orientación anatómica del útero, la presión adecuada durante la aspiración y la correcta manipulación del dispositivo. Además, existen consideraciones especiales que pueden modificar la técnica, como las variaciones anatómicas, la presencia de dispositivos intrauterinos o condiciones clínicas específicas.
La atención posterior al procedimiento y la educación de la paciente son igualmente relevantes, ya que permiten detectar de manera temprana posibles complicaciones y asegurar una adecuada recuperación. Informar a la paciente sobre los signos de alarma, las expectativas normales tras la biopsia y los pasos a seguir fortalece la adherencia al seguimiento médico y mejora la experiencia global del procedimiento.
Desde el punto de vista clínico, la importancia de la biopsia endometrial se explica en gran medida por la elevada frecuencia del cáncer de endometrio y su asociación con la hemorragia uterina anormal. Este síntoma, común tanto en mujeres en edad reproductiva como en aquellas en transición hacia la menopausia o en etapa posmenopáusica, puede ser la manifestación inicial de procesos benignos o malignos. La necesidad de diferenciar entre estas causas justifica la utilización de un método diagnóstico que sea accesible, confiable y relativamente poco invasivo. En este sentido, la biopsia endometrial ofrece una alternativa eficaz frente a procedimientos más complejos, al proporcionar información diagnóstica con alta sensibilidad, especialmente en casos donde la afectación del endometrio es difusa.
El desarrollo de técnicas de aspiración ha permitido, además, reducir la incidencia de complicaciones asociadas a métodos más agresivos, como la formación de adherencias intrauterinas. Aunque la obtención de la muestra se realiza sin visualización directa, la evidencia ha demostrado que, en la mayoría de los casos, se logran muestras adecuadas para el análisis, particularmente cuando el endometrio presenta un engrosamiento significativo. En conjunto, estos elementos explican por qué la biopsia endometrial se ha consolidado como una herramienta diagnóstica esencial, cuya correcta comprensión y ejecución son fundamentales en la práctica clínica ginecológica.
INDICACIONES
La indicación de la biopsia endometrial se sustenta en la necesidad de obtener información directa sobre el estado funcional y estructural del endometrio en contextos clínicos donde los hallazgos indirectos resultan insuficientes. El endometrio es un tejido altamente sensible a la estimulación hormonal, particularmente a los estrógenos y la progesterona. Cuando existe una exposición prolongada a estrógenos sin el efecto regulador de la progesterona, se produce una proliferación continua del tejido endometrial que incrementa el riesgo de hiperplasia y transformación neoplásica. Por esta razón, en mujeres menores de treinta y cinco años con estimulación estrogénica persistente sin oposición, la biopsia permite descartar alteraciones premalignas o malignas que no pueden identificarse únicamente mediante la evaluación clínica o por imagen.
En mujeres mayores de treinta y cinco años, la presencia de hemorragia uterina anovulatoria adquiere un significado clínico distinto, ya que en este grupo etario aumenta la probabilidad de patología endometrial significativa. La anovulación implica la ausencia de la fase secretora mediada por progesterona, lo que perpetúa un estado proliferativo continuo del endometrio. Este fenómeno justifica la necesidad de un estudio histológico que permita diferenciar entre alteraciones funcionales y lesiones estructurales con potencial de progresión.
Otra indicación relevante es la presencia de células glandulares atípicas en la citología cervical. Este hallazgo sugiere la posibilidad de un origen endometrial o endocervical de la alteración celular, por lo que la biopsia endometrial se convierte en una herramienta esencial para localizar el origen de la anomalía y establecer un diagnóstico definitivo. Asimismo, en el seguimiento de la hiperplasia endometrial, la biopsia permite evaluar la respuesta al tratamiento y detectar cambios evolutivos, incluyendo la progresión hacia formas más complejas o malignas.
En el ámbito de la infertilidad, el análisis del endometrio aporta información sobre su capacidad de responder adecuadamente a los estímulos hormonales y de permitir la implantación embrionaria. Alteraciones en la maduración endometrial pueden interferir con este proceso, por lo que la biopsia se emplea como método complementario en la evaluación integral de la paciente.
Finalmente, en mujeres con alto riesgo de cáncer endometrial, como aquellas con predisposición genética, la biopsia endometrial periódica se justifica como estrategia de detección temprana. En estos casos, la identificación precoz de cambios histológicos permite intervenir antes de que la enfermedad alcance estadios avanzados, lo que tiene un impacto directo en el pronóstico.

CONTRAINDICACIONES
La principal contraindicación absoluta de la biopsia endometrial es la presencia de un embarazo viable y deseado, debido a que la manipulación del endometrio puede provocar la interrupción del mismo. Este principio responde a la naturaleza invasiva del procedimiento, que altera directamente el entorno donde ocurre la implantación y el desarrollo inicial del embrión.
Las contraindicaciones relativas reflejan situaciones en las que el riesgo del procedimiento puede superar sus beneficios o requerir una evaluación más cuidadosa. En el caso de la enfermedad inflamatoria pélvica aguda, la introducción de instrumentos en la cavidad uterina puede facilitar la diseminación de microorganismos hacia estructuras superiores, agravando el proceso infeccioso. De manera similar, una infección cervical activa representa un foco potencial de contaminación ascendente.
Los trastornos de la coagulación constituyen otra condición relevante, ya que el procedimiento implica la disrupción de tejido vascularizado. En pacientes con alteraciones en la hemostasia, incluso una intervención menor puede desencadenar hemorragias difíciles de controlar. Por ello, es necesario valorar previamente el estado de la coagulación y, en su caso, corregirlo antes de proceder.
En presencia de cáncer de cuello uterino, la biopsia endometrial puede no ser el procedimiento más adecuado como primera aproximación diagnóstica, ya que la prioridad radica en caracterizar la lesión cervical. Además, la manipulación podría generar sangrado o diseminación celular.
La estenosis cervical grave representa una limitación técnica importante, ya que dificulta el acceso a la cavidad uterina. Aunque existen estrategias para superar esta dificultad, como la dilatación progresiva, su aplicación debe valorarse cuidadosamente para evitar complicaciones adicionales.
En cuanto al uso de dispositivos intrauterinos, aunque no constituye una contraindicación formal, persisten interrogantes sobre su posible influencia en la calidad de la muestra obtenida. La presencia de este dispositivo podría modificar la distribución del tejido o interferir mecánicamente en la aspiración, lo que plantea la necesidad de interpretar los resultados con cautela.
COMPLICACIONES
Las complicaciones de la biopsia endometrial se explican principalmente por la interacción entre los instrumentos utilizados y la sensibilidad del aparato reproductor femenino. El dolor cólico abdominal es la manifestación más frecuente y se debe a la estimulación mecánica del útero, que responde con contracciones similares a las que ocurren durante la menstruación. Estas contracciones son inducidas por la liberación de prostaglandinas en respuesta a la manipulación del endometrio. La administración previa de antiinflamatorios no esteroideos actúa inhibiendo la síntesis de estas sustancias, lo que reduce la intensidad del dolor.
La reacción vasovagal constituye una respuesta neurovegetativa desencadenada por el estímulo cervical o uterino. Se caracteriza por una disminución transitoria de la frecuencia cardíaca y de la presión arterial, lo que puede provocar mareo o incluso pérdida momentánea de la conciencia. Este fenómeno se relaciona con la activación del sistema nervioso parasimpático y puede mitigarse mediante medidas simples, como asegurar una adecuada hidratación y permitir un periodo de reposo tras el procedimiento.
La perforación uterina, aunque infrecuente, representa una de las complicaciones más relevantes debido a sus posibles consecuencias. Se produce cuando el instrumento atraviesa la pared uterina, lo que puede ocurrir especialmente en úteros con alteraciones anatómicas o en condiciones que disminuyen la resistencia del tejido. Su baja incidencia no elimina la necesidad de vigilancia, ya que en algunos casos puede pasar desapercibida inicialmente.
La estenosis cervical, además de ser una contraindicación relativa, puede considerarse también una fuente de dificultad técnica que incrementa el riesgo de complicaciones. La resistencia al paso del instrumento puede requerir maniobras adicionales que aumentan la incomodidad de la paciente y el riesgo de lesión.
Las infecciones posteriores al procedimiento son poco comunes cuando se siguen las medidas de asepsia adecuadas. Sin embargo, pueden presentarse como infecciones pélvicas o, en casos excepcionales, como bacteriemia. Estas complicaciones se originan cuando microorganismos acceden al torrente sanguíneo o a la cavidad uterina durante la intervención. La baja incidencia de estos eventos explica por qué el uso rutinario de antibióticos profilácticos no está ampliamente justificado, reservándose para situaciones específicas de mayor riesgo.
¿QUÉ DEBO SABER ANTES DE HACER EL PROCEDIMIENTO?
Antes de realizar una biopsia endometrial, es imprescindible comprender con profundidad los fundamentos anatómicos, fisiológicos y fisiopatológicos del endometrio, ya que estos determinan tanto la correcta ejecución del procedimiento como la interpretación adecuada de los hallazgos obtenidos. El endometrio es un tejido altamente especializado que reviste la cavidad uterina y cuya organización estructural se divide en dos estratos bien diferenciados: el estrato basal y el estrato funcional. El estrato basal actúa como una capa germinal relativamente estable, encargada de regenerar el tejido tras cada ciclo menstrual, mientras que el estrato funcional es dinámico y responde de manera directa a las variaciones hormonales del ciclo ovárico.
Desde el punto de vista fisiológico, la proliferación del estrato funcional está regulada principalmente por los estrógenos durante la fase proliferativa, lo que conduce a un aumento progresivo del grosor endometrial. Posteriormente, la acción de la progesterona en la fase secretora induce cambios diferenciativos que preparan al endometrio para una posible implantación embrionaria. En ausencia de fecundación, la disminución de estas hormonas desencadena la descamación del estrato funcional, dando lugar a la menstruación. Este comportamiento cíclico explica por qué el grosor endometrial varía de manera significativa a lo largo del ciclo, lo que resulta crucial al momento de interpretar una muestra histológica. Un endometrio delgado puede ser completamente normal en el contexto menstrual, mientras que un engrosamiento significativo puede ser fisiológico en la fase secretora o indicativo de patología si no corresponde con el momento del ciclo.
La fisiopatología del endometrio adquiere especial relevancia cuando se altera el equilibrio hormonal. La exposición prolongada a estrógenos sin la acción moduladora de la progesterona favorece una proliferación celular excesiva, conocida como hiperplasia endometrial. Este proceso no solo implica un aumento cuantitativo del tejido, sino también cambios cualitativos en la arquitectura glandular y en la morfología celular. La clasificación de la hiperplasia en formas simples o complejas, con o sin atipia, refleja distintos grados de desorganización tisular y riesgo de progresión hacia carcinoma. La presencia de atipia celular, en particular, indica alteraciones en la diferenciación y en el control del crecimiento, lo que se asocia con una probabilidad considerablemente mayor de evolución maligna. Por ello, la biopsia endometrial no solo busca identificar la presencia de hiperplasia, sino también caracterizar su tipo y su potencial de progresión.
En la práctica clínica, los hallazgos histológicos obtenidos mediante la biopsia permiten distinguir entre diferentes estados del endometrio. Un patrón proliferativo refleja la influencia estrogénica predominante, mientras que un patrón secretor indica una adecuada acción de la progesterona. Por otro lado, un endometrio atrófico, común en mujeres posmenopáusicas, suele asociarse a condiciones benignas, aunque también puede ser fuente de sangrado. La identificación de estas variantes es esencial para correlacionar los hallazgos microscópicos con el contexto clínico de la paciente.
Además del conocimiento biológico, es fundamental considerar las precauciones estándar que deben aplicarse durante el procedimiento. Estas medidas no solo protegen al personal de salud frente a la exposición a fluidos corporales potencialmente contaminados, sino que también reducen el riesgo de infección para la paciente. La evaluación previa del riesgo, basada en los antecedentes clínicos y en la posibilidad de contacto con agentes infecciosos, permite ajustar el nivel de protección necesario. El uso de barreras físicas, la correcta higiene de manos y la manipulación adecuada del material constituyen pilares esenciales de la práctica segura.
Asimismo, el juicio clínico desempeña un papel central antes de realizar la biopsia. El profesional debe integrar la información anatómica, fisiológica y clínica para decidir el momento más adecuado del procedimiento, prever posibles dificultades técnicas y anticipar la interpretación de los resultados. Por ejemplo, realizar la biopsia en un momento inadecuado del ciclo puede generar confusión diagnóstica, al no corresponder los hallazgos con la fase esperada del endometrio.
PREPARACIÓN DEL PACIENTE
La preparación de la paciente antes de una biopsia endometrial constituye un componente esencial del procedimiento, no solo desde una perspectiva técnica, sino también ética, fisiológica y psicológica. A diferencia de otros procedimientos invasivos, la biopsia endometrial se realiza habitualmente sin sedación, lo que implica que la paciente permanece consciente y capaz de interactuar durante todo el proceso. Esta característica exige una preparación más cuidadosa, ya que la percepción del dolor, la ansiedad y la comprensión del procedimiento influyen directamente en la experiencia global y en la cooperación de la paciente.
Explicar el procedimiento de manera completa responde a la necesidad de establecer una relación terapéutica basada en la confianza y la transparencia. Desde el punto de vista científico, la comprensión de lo que ocurrirá reduce la activación del sistema nervioso autónomo asociada al miedo, lo que puede disminuir respuestas fisiológicas adversas como el aumento de la frecuencia cardíaca, la tensión muscular o incluso reacciones vasovagales. Además, cuando la paciente entiende cada etapa del procedimiento, es más probable que colabore de manera adecuada, lo que facilita la ejecución técnica y mejora la calidad de la muestra obtenida.
La discusión de métodos alternativos para evaluar el endometrio es igualmente relevante, ya que existen diversas estrategias diagnósticas con diferentes niveles de invasividad, precisión y costo. Informar a la paciente sobre estas opciones no solo cumple con un principio ético fundamental, sino que también permite contextualizar la elección de la biopsia como la alternativa más adecuada en función de su situación clínica específica. Este proceso fortalece la toma de decisiones compartida, en la que el conocimiento médico y las preferencias de la paciente se integran de manera equilibrada.
La obtención del consentimiento informado es una consecuencia directa de esta comunicación. No se trata únicamente de un requisito legal, sino de la confirmación de que la paciente comprende los beneficios, riesgos y limitaciones del procedimiento. Desde una perspectiva clínica, este paso garantiza que la intervención se realice respetando la autonomía de la paciente y con plena conciencia de sus implicaciones.
La anticipación del dolor cólico durante y después de la biopsia tiene un fundamento fisiológico claro. La manipulación del cuello uterino y del endometrio desencadena contracciones uterinas mediadas por prostaglandinas, similares a las que ocurren durante la menstruación. Informar previamente sobre esta sensación permite que la paciente la interprete como una respuesta esperada y transitoria, lo que reduce la ansiedad asociada a la incertidumbre. Esta preparación cognitiva influye directamente en la percepción del dolor, ya que el componente emocional puede amplificar o atenuar la experiencia sensorial.
La recomendación de administrar un antiinflamatorio no esteroideo antes del procedimiento se basa en su capacidad para inhibir la síntesis de prostaglandinas, lo que disminuye la intensidad de las contracciones uterinas y, por tanto, el dolor. Este enfoque preventivo es más eficaz que el tratamiento posterior del dolor, ya que actúa sobre el mecanismo fisiológico que lo genera.
El reposo en posición semitumbada tras el procedimiento tiene como objetivo principal la vigilancia inmediata de posibles efectos adversos. La reacción vasovagal, caracterizada por mareo, debilidad o pérdida transitoria de la conciencia, puede presentarse como respuesta a la estimulación cervical o al dolor. Mantener a la paciente en reposo permite detectar estos signos de forma temprana y evitar caídas o lesiones. Asimismo, este periodo de observación facilita la identificación de un sangrado anormal, lo que es crucial para intervenir oportunamente en caso necesario.
El hecho de que la paciente pueda retomar sus actividades cotidianas poco tiempo después del procedimiento refleja el carácter mínimamente invasivo de la biopsia endometrial. Sin embargo, esta rápida recuperación no elimina la necesidad de una preparación adecuada. Por el contrario, resalta la importancia de optimizar cada fase del proceso para garantizar que la experiencia sea segura, tolerable y clínicamente eficaz.
MATERIALES
La selección de los materiales en la biopsia endometrial no es arbitraria, sino que responde a principios de seguridad, eficacia diagnóstica, asepsia y comodidad de la paciente. Cada instrumento cumple una función específica dentro del procedimiento, y su uso adecuado permite obtener una muestra representativa del endometrio minimizando riesgos.
1. Dispositivos para la obtención de la muestra endometrial
Estos constituyen el elemento central del procedimiento.
Dispositivos de baja presión (por ejemplo, Pipelle, Endocell)
Son dispositivos desechables formados por una cánula flexible de polipropileno de aproximadamente 23 centímetros de longitud, con una pequeña abertura en el extremo distal. Funcionan mediante un sistema de pistón interno que genera presión negativa.
Su importancia radica en que permiten obtener tejido endometrial con mínima invasión y menor estimulación dolorosa, ya que la presión ejercida es moderada. Esto los convierte en los instrumentos más utilizados en la práctica clínica. Sin embargo, su menor capacidad de succión puede limitar la cantidad de muestra obtenida.
Dispositivos de alta presión (por ejemplo, Vabra, Karman)
Estos sistemas utilizan una fuente externa de vacío para generar una aspiración más intensa.
- Vabra: dispositivo desechable
- Karman: jeringa reutilizable con cánula desechable
Su ventaja es que permiten obtener mayor cantidad de tejido, lo cual puede mejorar el rendimiento diagnóstico, especialmente en patologías focales. No obstante, esta mayor presión incrementa el dolor, estimula contracciones uterinas más intensas y suele requerir intervenciones adicionales como dilatación cervical, uso de tenáculo o anestesia local.
Otros dispositivos menos frecuentes
- Cureta Novak: instrumento metálico que permite raspado del endometrio. Es más invasivo y puede alterar la arquitectura del tejido.
- Cepillo Tao: útil para obtener células, aunque con menor preservación estructural.
- Tis-U-Trap: sistema que incluye su propio contenedor de muestra, facilitando la recolección y conservación.
Estos dispositivos se utilizan en situaciones específicas dependiendo del objetivo diagnóstico.
2. Material general (no estéril)
Estos elementos permiten la preparación del entorno y la comodidad de la paciente.
- Paño absorbente para la mesa de exploración: Protege la superficie y mantiene condiciones higiénicas durante el procedimiento.
- Solución antiséptica (clorhexidina o povidona yodada): Se utiliza para limpiar el cuello uterino y reducir la carga microbiana, disminuyendo el riesgo de infecciones ascendentes.
- Anestésicos locales (lidocaína o benzocaína al veinte por ciento): Pueden aplicarse en forma tópica o inyectable. Actúan bloqueando la transmisión nerviosa del dolor en el cuello uterino, mejorando la tolerancia al procedimiento.
- Envases para tejido con conservante: Permiten preservar la muestra en condiciones adecuadas para su análisis histológico, evitando la degradación celular.
- Gel lubricante: Facilita la introducción de instrumentos, reduciendo fricción y molestias.
- Torundas de algodón largas. Se emplean para limpieza, aplicación de soluciones y control de sangrado.
- Compresas para higiene posterior: Permiten mantener la limpieza tras el procedimiento.
- Bata impermeable y gafas protectoras: Protegen al personal sanitario frente a salpicaduras de fluidos biológicos.
- Guantes de exploración no estériles: Se utilizan en etapas iniciales del procedimiento para manipulación general.
3. Material estéril
Estos elementos son indispensables para mantener condiciones asépticas dentro de la cavidad uterina.
- Guantes estériles: Previenen la introducción de microorganismos en el útero.
- Espéculo.Permite visualizar el cuello uterino y acceder a él de manera controlada.
- Sonda uterina. Sirve para medir la profundidad y orientación del útero, reduciendo el riesgo de perforación.
- Cureta endocervical. Se utiliza si se requiere obtener muestra del canal cervical.
- Compresas estériles impregnadas en antiséptico. Refuerzan la desinfección del área.
- Pinzas en anillo. Permiten manipular material estéril dentro del campo sin contaminarlo.
- Tenáculo. Instrumento que sujeta el cuello uterino para estabilizarlo y facilitar la introducción del dispositivo de biopsia.
4. Material para dilatación cervical
Se utiliza cuando el acceso al útero está dificultado, especialmente en estenosis cervical.
- Dilatadores mecánicos: Son instrumentos rígidos de calibre progresivo que permiten abrir el canal cervical de manera controlada. Su uso puede generar mayor incomodidad y requiere habilidad técnica.
- Dilatadores osmóticos (laminaria natural): Elaborados a partir de algas, absorben líquido y se expanden gradualmente dentro del cuello uterino, produciendo dilatación suave en un periodo de dos a doce horas.
- Laminaria sintética (Dilateria, Lamicel, Dilapan): Funcionan de manera similar a la natural, pero están compuestos por materiales sintéticos que ofrecen mayor uniformidad en su expansión.
- Misoprostol (200 a 400 microgramos): Fármaco administrado por vía oral o vaginal antes del procedimiento. Produce reblandecimiento cervical mediante cambios bioquímicos en el tejido, facilitando la dilatación.
5. Anestesia
Se emplea en casos seleccionados para mejorar la tolerancia.
- Lidocaína al dos por ciento con adrenalina: Se inyecta en el cuello uterino. Proporciona anestesia más prolongada y reduce el sangrado por efecto vasoconstrictor.
- Lidocaína al 0.5 a 1 % sin adrenalina: Alternativa cuando no se desea el efecto vasoconstrictor.
- Benzocaína al 20% en gel o espray: Aplicación tópica que disminuye la sensibilidad superficial del cuello uterino.
PROCEDIMIENTO
El procedimiento de biopsia endometrial debe realizarse siguiendo una secuencia estructurada que garantice seguridad, asepsia, adecuada obtención de la muestra y confort de la paciente.
Fase 1. Preparación inicial y evaluación clínica
La paciente se coloca en posición de litotomía dorsal, lo que permite la adecuada exposición del área genital y la alineación del eje vaginal con el cervical, facilitando el acceso a la cavidad uterina.
Posteriormente, el profesional realiza un lavado de manos y utiliza guantes no estériles para llevar a cabo una exploración bimanual. Este paso es fundamental porque permite identificar la posición, tamaño, forma y movilidad del útero, así como detectar sensibilidad en los anexos que pudiera sugerir un proceso infeccioso. Esta información guía la dirección de los instrumentos y reduce el riesgo de perforación.
Antes de continuar, se debe verificar el correcto funcionamiento del dispositivo de biopsia, asegurando que todos sus componentes estén en condiciones óptimas, lo que evita fallos durante el procedimiento.
Fase 2. Evaluación cervical y procedimientos previos
Se introduce un espéculo vaginal para visualizar el cuello uterino. Esta inspección permite descartar secreciones, infecciones, estenosis o alteraciones estructurales.
En caso necesario, y antes de la biopsia, se pueden realizar procedimientos complementarios como:
- Citología cervical
- Cultivos
- Legrado endocervical
Esto se hace en este momento porque la manipulación posterior podría alterar los resultados o favorecer la diseminación de microorganismos.
Fase 3. Analgesia y preparación para técnica estéril
Previo al procedimiento, se administra anestesia local, especialmente si se anticipa el uso de instrumentos como el tenáculo.
Las opciones incluyen:
- Aplicación de benzocaína tópica sobre el cérvix
- Infiltración de lidocaína en el cuello uterino (posiciones de las 4 y 8 horas)
- Administración de lidocaína intrauterina mediante una sonda
Se espera entre cinco y diez minutos para permitir el efecto anestésico.
Posteriormente, el profesional realiza nuevamente higiene de manos y se coloca bata, gafas protectoras y guantes estériles, marcando el inicio de la fase invasiva bajo condiciones de asepsia.
Fase 4. Antisepsia y acceso al útero
Se procede a la limpieza del cuello uterino con solución antiséptica, utilizando una gasa sostenida con pinza en anillo. Esto reduce la carga bacteriana y previene infecciones ascendentes.
Después, se introduce una sonda uterina a través del canal cervical con presión moderada hasta alcanzar el fondo uterino, generalmente entre seis y ocho centímetros. Este paso permite conocer la profundidad y dirección de la cavidad uterina, lo que guía la inserción posterior del dispositivo de biopsia y disminuye el riesgo de perforación. Puede omitirse si el dispositivo ya está calibrado.
Fase 5. Manejo de dificultades cervicales
Si la sonda no puede introducirse fácilmente, se utiliza un tenáculo para sujetar el labio anterior del cérvix y aplicar tracción suave, lo que ayuda a alinear el canal cervical con la cavidad uterina.
En casos de estenosis cervical:
- Puede haberse utilizado previamente dilatación osmótica
- Durante el procedimiento se emplean dilatadores mecánicos progresivos, comenzando por el de menor calibre
Esto permite el acceso seguro sin forzar estructuras.
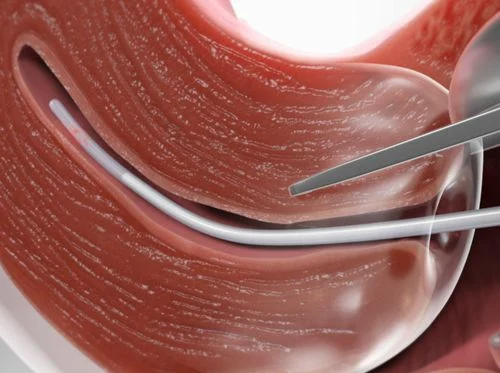
Fase 6. Introducción del dispositivo y toma de muestra
Se introduce la cánula de biopsia cuidadosamente a través del orificio cervical, evitando contacto con la vagina o la vulva para prevenir contaminación.
La cánula se rota suavemente mientras avanza, lo que facilita su paso. Se introduce hasta el fondo uterino y luego se retira ligeramente.
Posteriormente:
- Se estabiliza la cánula
- Se activa el sistema de aspiración
Si se utiliza jeringa, se retrae el émbolo de forma firme y controlada. Si se usa vacío externo, se activa según indicaciones del fabricante.
Para obtener una muestra representativa, se realizan movimientos sistemáticos:
- Avance y retroceso sin salir del cuello uterino
- Rotación en sentido horario y antihorario
- Barrido de los cuatro cuadrantes uterinos
Este patrón permite recolectar tejido de toda la cavidad, lo cual es crucial dado que el procedimiento se realiza sin visualización directa.
Fase 7. Finalización de la toma de muestra
Una vez obtenida suficiente muestra, se libera la presión de aspiración y se retira el dispositivo.
El tejido se deposita en un recipiente con formol, que actúa como fijador, preservando la estructura celular para su análisis histológico. En algunos dispositivos es necesario cortar la punta para liberar el material.
Si la muestra parece insuficiente, puede realizarse un segundo intento con el mismo instrumento, siempre que no haya sido contaminado.
Fase 8. Cierre del procedimiento
Si se utilizó tenáculo, se retira cuidadosamente. Posteriormente, se limpia suavemente el cérvix y la vagina para retirar restos de sangre o antiséptico.
Se evalúa la hemostasia, ya que el sangrado suele ser leve. Puede controlarse mediante:
- Presión con torunda
- Aplicación de solución hemostática
- Uso de agentes químicos como nitrato de plata
Una vez controlado el sangrado, se retira el espéculo.
Fase 9. Bioseguridad y finalización
Finalmente, todo el material utilizado se desecha siguiendo las normas de bioseguridad, con el objetivo de evitar infecciones y proteger al personal sanitario.
SEGUIMIENTO Y ATENCIÓN POSTERIOR A LA BIOPSIA ENDOMETRIAL
La fase de seguimiento tras una biopsia endometrial es un componente esencial del procedimiento, ya que permite consolidar la seguridad clínica, detectar de forma temprana posibles complicaciones y orientar a la paciente en su recuperación. Aunque se trata de una intervención mínimamente invasiva, implica la manipulación directa del útero, un órgano altamente sensible desde el punto de vista neurológico y vascular, lo que justifica la necesidad de una vigilancia inmediata y de instrucciones precisas posteriores.
Se recomienda que la paciente permanezca en reposo en posición supina durante un periodo de entre cinco y quince minutos tras finalizar el procedimiento. Esta indicación tiene como objetivo principal reducir el riesgo de una reacción vasovagal, una respuesta neurocardiogénica transitoria desencadenada por la estimulación del cuello uterino o por el dolor. Esta reacción se caracteriza por una disminución de la frecuencia cardíaca y de la presión arterial, lo que puede ocasionar mareo, debilidad o incluso pérdida momentánea de la conciencia. Desde el punto de vista fisiológico, esta respuesta suele presentarse en los primeros minutos posteriores al estímulo, por lo que la observación en este intervalo resulta crítica para prevenir caídas o lesiones derivadas.
Una vez superada esta fase inicial, es fundamental informar a la paciente sobre los síntomas esperables. El dolor tipo cólico leve y el sangrado escaso o manchado son manifestaciones normales que se explican por la contracción uterina inducida por la manipulación del endometrio y por la disrupción de pequeños vasos sanguíneos. Estas contracciones están mediadas por la liberación de prostaglandinas, lo que explica la utilidad de los antiinflamatorios no esteroideos en el control del dolor. Estos fármacos no solo actúan como analgésicos, sino que también inhiben la síntesis de prostaglandinas, reduciendo así la intensidad de la respuesta contráctil del útero. En caso de contraindicación o preferencia, el paracetamol constituye una alternativa válida, aunque carece de este efecto adicional sobre las prostaglandinas.
La capacidad de la paciente para retomar sus actividades cotidianas, incluyendo la conducción, se debe a la ausencia de sedación y al carácter poco invasivo del procedimiento. No obstante, esta recomendación está condicionada a que no existan síntomas como mareo o debilidad, lo cual refuerza la importancia del periodo de observación inicial.
Un aspecto clave en el seguimiento es la indicación de evitar la introducción de cualquier objeto en la vagina durante aproximadamente catorce días. Esta restricción incluye el uso de tampones y las relaciones sexuales. La justificación de esta medida radica en que el procedimiento genera una solución de continuidad en el endometrio y en ocasiones microlesiones cervicales, lo que aumenta temporalmente la susceptibilidad a infecciones ascendentes. Evitar la introducción de cuerpos extraños permite que el tejido se regenere y que la barrera cervical recupere su función protectora.
Asimismo, es fundamental instruir a la paciente sobre los signos de alarma que requieren valoración médica inmediata. La aparición de fiebre puede indicar un proceso infeccioso, mientras que el dolor persistente o progresivo puede sugerir complicaciones como infección o, en casos raros, perforación uterina. La presencia de secreción vaginal maloliente orienta hacia infección bacteriana, y un sangrado más abundante que una menstruación habitual puede reflejar un problema hemostático o una lesión vascular. La identificación temprana de estos signos permite una intervención oportuna, reduciendo el riesgo de complicaciones mayores.
La biopsia endometrial no es el único método disponible para la evaluación del endometrio, por lo que es fundamental que la paciente comprenda las distintas opciones diagnósticas, así como sus ventajas y limitaciones. Esta información permite una toma de decisiones informada y adaptada a cada contexto clínico.
La histeroscopia constituye una alternativa de gran valor diagnóstico, ya que permite la visualización directa de la cavidad uterina. A diferencia de la biopsia endometrial, que se realiza sin control visual, la histeroscopia posibilita identificar lesiones focales como pólipos, miomas submucosos o áreas sospechosas específicas, además de permitir la toma dirigida de biopsias. Esta capacidad de visualización directa incrementa la precisión diagnóstica en casos donde se sospechan lesiones localizadas.
Por otro lado, la ecografía transvaginal representa una herramienta no invasiva ampliamente utilizada para evaluar el grosor endometrial. En mujeres posmenopáusicas, un endometrio delgado, generalmente de cuatro milímetros o menos, se asocia con una probabilidad muy baja de cáncer endometrial, lo que permite descartar esta patología con alta sensibilidad. Sin embargo, esta técnica no proporciona información histológica, por lo que su utilidad es principalmente como método de cribado o de primera aproximación.
La ecohisterografía mediante infusión de solución salina combina la ecografía con la distensión de la cavidad uterina, lo que mejora significativamente la visualización de irregularidades endometriales. Al introducir líquido en el útero, se separan las paredes endometriales, lo que permite identificar con mayor claridad lesiones focales como pólipos o engrosamientos irregulares. Esta técnica resulta especialmente útil cuando la ecografía convencional no es concluyente.

Fuente y lecturas recomendadas:
- American College of Obstetricians and Gynecologists. (2018). Practice Bulletin No. 149: Endometrial cancer. Obstetrics and Gynecology, 125(4), 1006–1026.
- Braun, M. M., Overbeek-Wager, E. A., & Grumbo, R. J. (2016). Diagnosis and management of endometrial cancer. American Family Physician, 93(6), 468–474.
- Buchanan, E. M., Weinstein, L. C., & Hillson, C. (2009). Endometrial cancer. American Family Physician, 80(10), 1075–1080.
- Del Priore, G., Goff, B., & Falk, S. (Eds.). Endometrial sampling procedures. UpToDate. http://www.uptodate.com
- Dijkhuizen, F. P., Mol, B. W., Brölmann, H. A., & Heintz, A. P. (2000). The accuracy of endometrial sampling in the diagnosis of patients with endometrial carcinoma and hyperplasia. Cancer, 89(8), 1765–1772.
- Goldstein, S. R. (2010). Modern evaluation of the endometrium. Obstetrics and Gynecology, 116(1), 168–176.
- Gordon, P. (2009). Endometrial biopsy. New England Journal of Medicine, 361, e61.
- Huang, G. S., Gebb, J. S., Einstein, M. H., Shahabi, S., Novetsky, A. P., & Goldberg, G. L. (2007). Accuracy of preoperative endometrial sampling for the detection of high-grade endometrial tumors. American Journal of Obstetrics and Gynecology, 196(3), 243.e1–243.e5.
- Munro, M. G., Critchley, H. O., Broder, M. S., & Fraser, I. S. (2011). FIGO classification system for causes of abnormal uterine bleeding. International Journal of Gynecology and Obstetrics, 113(1), 3–13.
- Smith, R. A., Andrews, K., Brooks, D., et al. (2016). Cancer screening in the United States, 2016: A review of current American Cancer Society guidelines and current issues in cancer screening. CA: A Cancer Journal for Clinicians, 66(2), 95–114. https://doi.org/10.3322/caac.21336
- Stovall, T. G., Photopulos, G. J., Poston, W. M., Ling, F. W., Sandles, L. G., & Maxwell, G. L. (1991). Pipelle endometrial sampling in patients with known endometrial carcinoma. Obstetrics and Gynecology, 77(6), 954–956.
- Sweet, M. G., Schmidt-Dalton, T. A., & Weiss, P. M. (2012). Evaluation and management of abnormal uterine bleeding in premenopausal women. American Family Physician, 85(1), 35–43.
- Van Hanegem, N., Breijer, M. C., Khan, K. S., Clark, T. J., Burger, M. P., Mol, B. W., & Timmermans, A. (2011). Diagnostic evaluation of the endometrium in postmenopausal bleeding. BMJ, 342, d350.
- Zuber, T. J. (2001). Endometrial biopsy. American Family Physician, 63, 1131–1135.