Las infecciones conocidas como tiña de pies y manos o tinea pedis y tinea manuum corresponden a dermatofitosis superficiales causadas principalmente por hongos del género Trichophyton, Epidermophyton y Microsporum, los cuales invaden el estrato córneo de la piel humana utilizando queratina como sustrato nutricional. La literatura dermatológica establece que estos microorganismos presentan una marcada adaptación a ambientes cálidos y húmedos, lo que explica su predilección por los espacios interdigitales de los pies y, en menor medida, las palmas de las manos, donde la oclusión y la humedad favorecen su persistencia.
Diversos estudios clínicos han demostrado que la infección no se limita a un fenómeno superficial simple, sino que implica una interacción compleja entre el hongo, la barrera cutánea y la respuesta inmunitaria local del hospedador, lo que condiciona la cronicidad y las recurrencias frecuentes observadas en la práctica clínica.
Medidas locales: tratamiento tópico según fase clínica
Fase macerada
En la fase macerada, la piel presenta aumento de humedad, eritema y disrupción del estrato córneo interdigital. La evidencia clínica indica que la maceración favorece la proliferación fúngica al incrementar la disponibilidad de agua libre en el estrato córneo, lo que mejora la germinación de esporas y la formación de hifas activas.
El uso de soluciones astringentes como el subacetato de aluminio ha sido descrito en estudios clínicos como una intervención útil para reducir la humedad local. Su mecanismo se basa en la precipitación de proteínas superficiales y la reducción del exudado, lo cual disminuye la viabilidad del ambiente micótico.
De forma simultánea, la terapia antifúngica tópica constituye el pilar del tratamiento. Los imidazoles como clotrimazol y miconazol inhiben la síntesis de ergosterol mediante la inhibición de enzimas dependientes del citocromo P450 fúngico, lo que altera la integridad de la membrana celular y conduce a la inhibición del crecimiento fúngico.
Las alilaminas como terbinafina y butenafina actúan en un punto diferente de la vía biosintética del ergosterol, inhibiendo la escualeno epoxidasa, lo que provoca acumulación tóxica de escualeno y muerte celular fúngica. Ensayos clínicos controlados han demostrado que estas moléculas presentan tasas de curación micológica superiores a las de algunos azoles tópicos en tinea pedis interdigital.
El ciclopirox ejerce un mecanismo adicional mediante la quelación de cationes metálicos esenciales para enzimas fúngicas, interfiriendo con procesos metabólicos críticos, lo cual explica su utilidad en infecciones mixtas o inflamatorias.
Fase seca y escamosa
En la fase seca o hiperqueratósica, conocida clínicamente como patrón en mocasín, se observa engrosamiento del estrato córneo y descamación difusa plantar. La evidencia dermatológica indica que este patrón está asociado a una mayor carga fúngica intraestrato córneo y menor penetración de agentes tópicos, lo que dificulta la erradicación completa de la infección con monoterapia superficial.
En este contexto, los antifúngicos tópicos mantienen su indicación, aunque estudios comparativos muestran que la penetración limitada puede reducir su eficacia clínica en ausencia de medidas queratolíticas adicionales.
La urea en concentraciones del 10 al 20 por ciento actúa como agente queratolítico mediante la ruptura de enlaces de hidrógeno en la queratina, lo que incrementa la hidratación del estrato córneo y facilita la penetración de antifúngicos. Investigaciones dermatológicas han demostrado que la combinación de queratolíticos con antifúngicos mejora significativamente las tasas de resolución clínica en tinea pedis hiperqueratósica.
Medidas sistémicas: tratamiento oral en casos extensos o refractarios
La literatura clínica coincide en que el tratamiento sistémico está indicado en infecciones extensas, crónicas, recurrentes o resistentes a terapia tópica, así como en casos asociados a onicomicosis concomitante, debido a la función de las uñas como reservorio fúngico persistente.
Itraconazol
El itraconazol es un triazol que inhibe la síntesis de ergosterol mediante la inhibición de la 14 alfa desmetilasa dependiente de citocromo P450. Estudios farmacológicos y clínicos han demostrado su eficacia en regímenes de pulso o administración continua para dermatofitosis extensas, con tasas de respuesta clínica variables según la duración del tratamiento y la severidad de la infección.
Terbinafina oral
La terbinafina oral actúa inhibiendo la escualeno epoxidasa, lo que genera un efecto fungicida directo contra dermatofitos. Ensayos clínicos aleatorizados han mostrado que este agente presenta altas tasas de curación micológica en tinea pedis, especialmente en formas hiperqueratósicas y en presencia de infección ungueal concomitante.
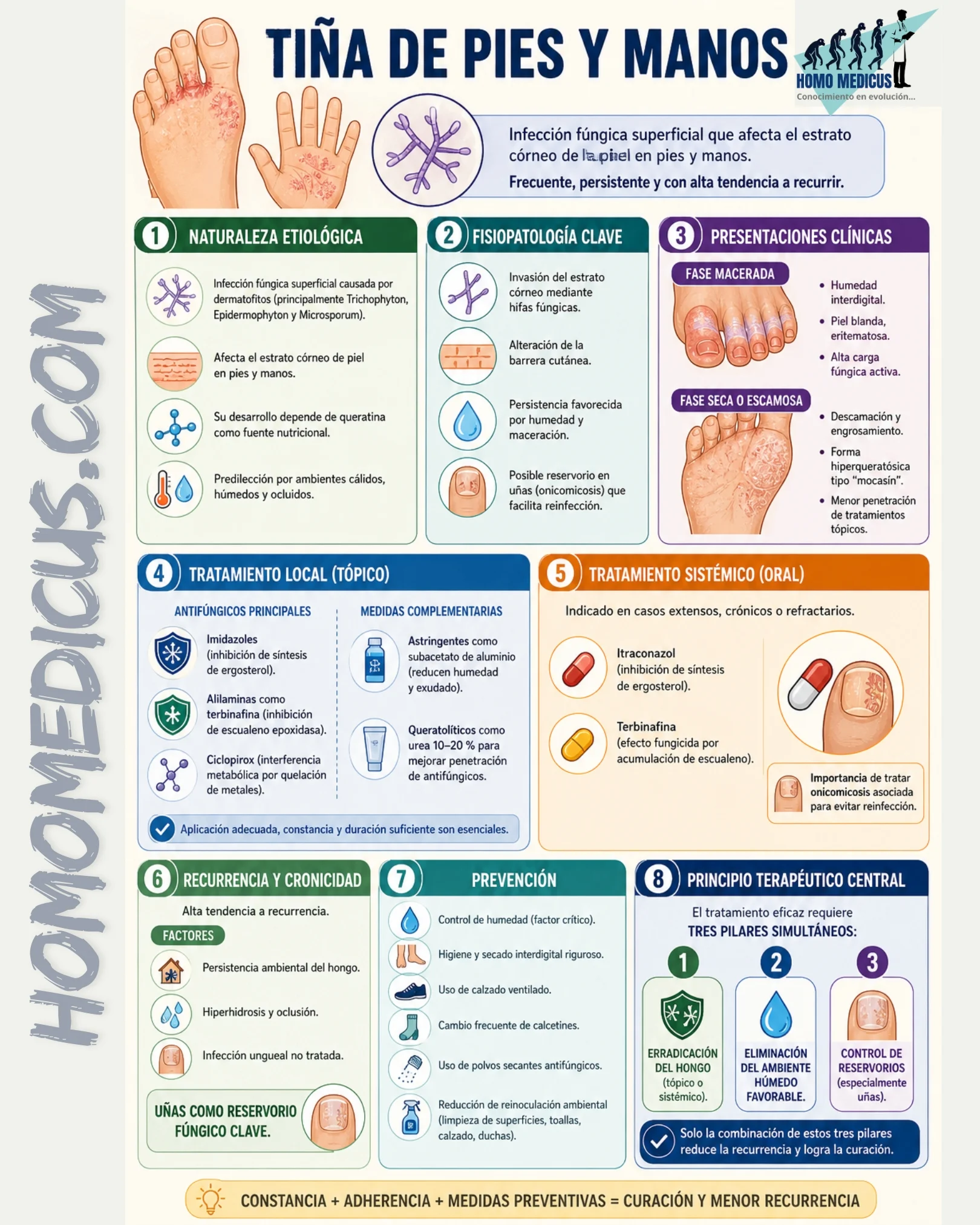
Importancia del tratamiento combinado y mantenimiento
La evidencia clínica señala que la recurrencia de la infección es frecuente cuando no se aborda simultáneamente la piel y los reservorios ungueales. Estudios de seguimiento han demostrado que la onicomicosis no tratada actúa como fuente persistente de reinfección cutánea, incluso después de la resolución aparente de la tinea pedis.
Por esta razón, las guías clínicas recomiendan continuar terapia tópica después del tratamiento sistémico para reducir la carga fúngica residual y prevenir reinfecciones, dado que la colonización subclínica puede persistir en el estrato córneo.
Pronóstico: cronicidad y factores predisponentes
El pronóstico de la tinea pedis se caracteriza por una alta tendencia a la cronicidad. La literatura dermatológica atribuye este fenómeno a la capacidad de los dermatofitos para persistir en ambientes externos como calzado, superficies húmedas y suelos de espacios públicos, donde pueden sobrevivir durante períodos prolongados en forma de artroconidias resistentes.
Factores como hiperhidrosis, uso prolongado de calzado oclusivo y alteraciones inmunológicas locales o sistémicas aumentan significativamente la probabilidad de infección persistente o recurrente.
La presencia de onicomicosis concomitante incrementa el riesgo de recurrencia debido a la liberación continua de elementos fúngicos viables desde la lámina ungueal hacia la piel circundante, fenómeno ampliamente documentado en estudios longitudinales de dermatofitosis.
Prevención: control ambiental y reducción de carga fúngica
Las estrategias preventivas se basan en la reducción de humedad, la interrupción del ciclo de transmisión y la disminución de la carga fúngica ambiental.
La literatura clínica enfatiza que la higiene regular con secado minucioso interdigital reduce significativamente la probabilidad de colonización fúngica, ya que la humedad residual es un factor determinante en la germinación de esporas dermatofíticas.
El uso de calzado ventilado disminuye la temperatura y humedad intrapodal, condiciones que han sido identificadas como esenciales para la proliferación de dermatofitos en estudios experimentales.
El cambio frecuente de calcetines y el uso de materiales absorbentes reduce la oclusión y la humedad, lo cual interrumpe el microambiente necesario para el crecimiento fúngico [3].
Los polvos secantes con actividad antifúngica han mostrado eficacia en la reducción de colonización superficial al disminuir la humedad y ejercer actividad inhibitoria directa sobre hongos dermatofitos.
El secado mecánico adicional de los espacios interdigitales se ha asociado con reducción significativa de recurrencias en estudios de intervención preventiva, lo que refuerza el papel crítico del control de humedad como factor etiológico clave.

Fuente y lecturas recomendadas:
- Ameen, M., Lear, J. T., Madan, V., et al. (2014). British Association of Dermatologists’ guidelines for the management of superficial fungal infections. British Journal of Dermatology, 171(5), 937–958.
- Bell-Syer, S. E. M., et al. (2012). Interventions for tinea pedis. Cochrane Database of Systematic Reviews, Issue 10. Art. No.: CD001434.
- Rotta, I., Ziegelmann, P. K., Otuki, M. F., Riveros, B. S., Bernardo, N. L., & Correr, C. J. (2012). Efficacy of topical antifungals in the treatment of dermatophytosis: A systematic review. British Journal of Dermatology, 166(5), 927–933.
- Gupta, A. K., & Versteeg, S. G. (2017). Topical treatment of superficial mycoses: A review of current evidence. Journal of the American Academy of Dermatology, 76(6), 128–140.
- Drake, L. A., Dinehart, S. M., Farmer, E. R., et al. (1996). Guidelines of care for superficial mycotic infections. Journal of the American Academy of Dermatology, 34(2), 282–286.
 Síguenos en X: @el_homomedicus y @enarm_intensivo Síguenos en instagram: homomedicus y en Treads.net como: Homomedicus
Síguenos en X: @el_homomedicus y @enarm_intensivo Síguenos en instagram: homomedicus y en Treads.net como: Homomedicus




