La denominada prueba de comparación de intensidad luminosa constituye un procedimiento clínico funcional cuyo fundamento radica en la evaluación indirecta de la integridad de las vías aferentes visuales, particularmente de las fibras axonales del nervio óptico y de su capacidad para transmitir señales relacionadas con la luminancia. Desde una perspectiva neurofisiológica, la percepción de la intensidad de la luz depende de la activación de fotorreceptores retinianos —principalmente bastones en condiciones escotópicas y conos en condiciones fotópicas—, la subsecuente transducción fotoquímica mediada por la rodopsina y las opsinas de conos, y la transmisión sináptica a través de las células bipolares y ganglionares, cuyos axones conforman el nervio óptico. La integridad de este sistema es esencial para que el cerebro interprete adecuadamente las diferencias de luminancia entre estímulos visuales.
El uso de un oftalmoscopio indirecto como fuente luminosa responde a la necesidad de proporcionar un estímulo estandarizado, de alta intensidad y con distribución relativamente homogénea, lo cual permite activar un número significativo de fotorreceptores y generar una señal robusta que pueda ser comparada entre ambos ojos. La iluminación alternante de cada ojo permite evaluar la simetría funcional de las vías aferentes, principio que también subyace en la prueba del defecto pupilar aferente relativo. La base fisiopatológica de esta evaluación se sustenta en que las neuropatías ópticas —ya sean de origen inflamatorio, isquémico, compresivo o tóxico— producen una disminución en la conducción axonal, reducción en la amplitud de las señales eléctricas y, en muchos casos, pérdida de fibras nerviosas, lo cual se traduce en una menor percepción de la intensidad luminosa.
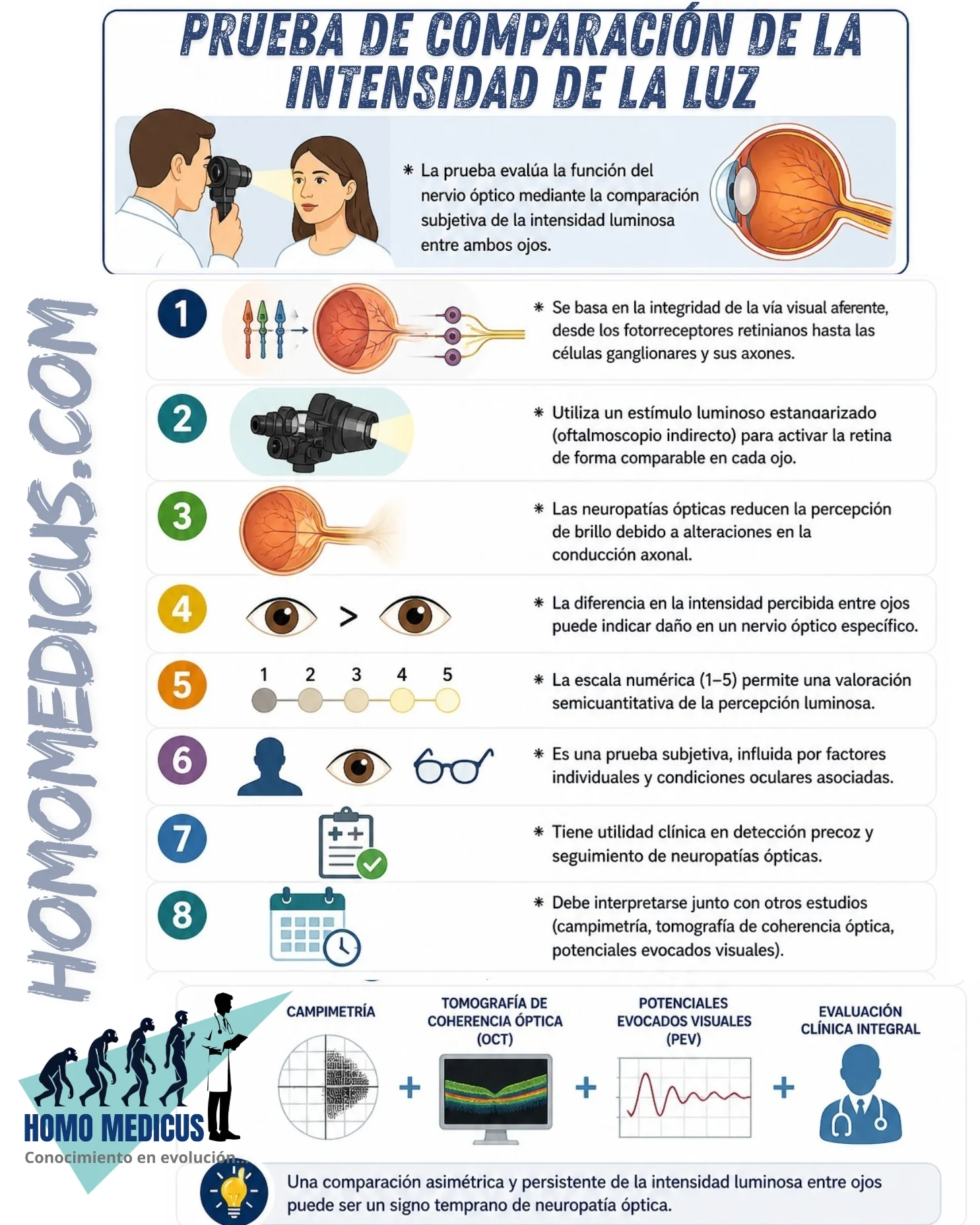
La comparación subjetiva de la intensidad luminosa entre ambos ojos tiene una correlación directa con la función de las células ganglionares retinianas, cuya pérdida o disfunción es un marcador clave de neuropatía óptica. Estudios electrofisiológicos han demostrado que la reducción en la amplitud del potencial evocado visual se asocia con una disminución en la percepción de brillo, lo que respalda la utilidad clínica de este tipo de pruebas psicofísicas. Asimismo, investigaciones en pacientes con neuritis óptica han evidenciado que incluso en fases tempranas, cuando la agudeza visual puede estar relativamente conservada, la percepción de luminancia ya se encuentra alterada, lo que convierte a esta prueba en una herramienta sensible para la detección precoz.
El componente subjetivo de la prueba, en el que el paciente asigna un valor numérico a la intensidad percibida, se enmarca dentro de los métodos psicométricos utilizados en oftalmología para cuantificar percepciones sensoriales. Este tipo de escalas ordinales permite una aproximación semicuantitativa que, aunque dependiente de la cooperación y comprensión del paciente, ofrece información valiosa cuando se interpreta en conjunto con otros hallazgos clínicos. La variabilidad interindividual en la percepción luminosa puede estar influenciada por factores como la adaptación retinal, el estado de los medios oculares, la edad, y la presencia de patologías concomitantes como cataratas o enfermedades maculares, lo cual justifica que esta prueba no sea utilizada de forma aislada.
Desde el punto de vista clínico, la utilidad de la prueba se extiende al seguimiento longitudinal de pacientes con neuropatías ópticas. Cambios en la percepción de la intensidad luminosa pueden reflejar progresión o mejoría de la enfermedad, especialmente en contextos como la neuritis óptica desmielinizante asociada a esclerosis múltiple, donde la remielinización parcial puede restaurar en cierta medida la conducción axonal. Asimismo, en neuropatías ópticas isquémicas, la persistencia de una percepción reducida de la luz puede indicar daño irreversible de las fibras nerviosas.
En términos metodológicos, esta prueba se integra dentro de una batería diagnóstica más amplia que incluye la campimetría automatizada, la tomografía de coherencia óptica para la evaluación de la capa de fibras nerviosas retinianas, y estudios electrofisiológicos como el potencial evocado visual. La convergencia de estos métodos permite una caracterización más precisa del estado funcional y estructural del nervio óptico.
La relevancia de esta prueba se fundamenta en su simplicidad, bajo costo y capacidad para detectar alteraciones funcionales que pueden preceder a cambios estructurales evidentes. Sin embargo, su interpretación requiere un conocimiento profundo de la fisiología visual y de las posibles variables confusoras, lo que subraya la importancia de su aplicación por parte de profesionales capacitados en el contexto de una evaluación oftalmológica integral.

Fuente y lecturas recomendadas:
- Barboni, P., Savini, G., Valentino, M. L., Montagna, P., Cortelli, P., De Negri, A. M., … & Carelli, V. (2005). Retinal nerve fiber layer evaluation by optical coherence tomography in Leber’s hereditary optic neuropathy. Ophthalmology, 112(1), 120-126.
- Kawasaki, A. (2015). Physiology, assessment, and disorders of the pupil. Current Opinion in Ophthalmology, 26(1), 20-25.
- Keltner, J. L., Johnson, C. A., & Cello, K. E. (2010). Visual field quality control in the Ocular Hypertension Treatment Study (OHTS). Journal of Glaucoma, 19(9), 611-619.
- Kupersmith, M. J., Gal, R. L., Beck, R. W., Xing, D., Kardon, R. H., & Lee, A. G. (2011). Visual function at baseline and 1 month in acute optic neuritis: predictors of visual outcome. Neurology, 76(6), 484-490.
- Rizzo, J. F., & Lessell, S. (1993). Optic neuritis and ischemic optic neuropathy: overlapping clinical profiles. Archives of Ophthalmology, 111(12), 1662-1667.
- Shapley, R., & Enroth-Cugell, C. (1984). Visual adaptation and retinal gain controls. Progress in Retinal Research, 3, 263-346.
- Trip, S. A., Schlottmann, P. G., Jones, S. J., Li, W. Y., Garway-Heath, D. F., Thompson, A. J., … & Plant, G. T. (2005). Retinal nerve fiber layer axonal loss and visual dysfunction in optic neuritis. Annals of Neurology, 58(3), 383-391.




