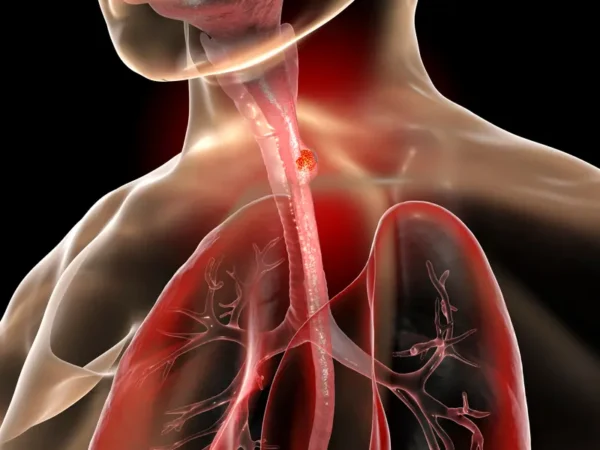
El cáncer de esófago tiende a manifestarse con mayor frecuencia en personas cuya edad oscila entre los 50 y los 70 años, debido a que es durante estas décadas cuando la exposición acumulada a diversos factores de riesgo comienza a provocar cambios celulares malignos en el tejido esofágico. Este tipo de cáncer presenta una clara predilección por el sexo masculino, con una proporción aproximada de cuatro hombres afectados por cada mujer, lo que sugiere la influencia de factores biológicos y hábitos de vida que difieren entre ambos sexos.
Desde un punto de vista histológico, existen dos tipos principales de cáncer de esófago: el carcinoma de células escamosas y el adenocarcinoma, cuya distribución y frecuencia varían notablemente según la región geográfica. El carcinoma de células escamosas está fuertemente vinculado a condiciones de bajo nivel socioeconómico y a hábitos nocivos como el consumo de tabaco y alcohol, así como a la ingesta habitual de bebidas muy calientes y de compuestos químicos carcinógenos como las nitrosaminas. Además, la desnutrición juega un papel importante en la vulnerabilidad a este tipo de cáncer. Este tipo histológico predomina en áreas como Asia Oriental, el Sudeste Asiático y el África subsahariana, donde representa más del 90 % de los casos de cáncer esofágico.
Por otro lado, el adenocarcinoma está relacionado con factores de riesgo diferentes y más comunes en países desarrollados, tales como la edad avanzada, la obesidad, el tabaquismo y la presencia crónica de reflujo gastroesofágico, que puede llevar a una condición precursora conocida como metaplasia de Barrett. Este tipo de cáncer es predominante en América del Norte, así como en Europa del Norte y del Oeste, representando la mayoría de los casos nuevos en estas regiones.
En cuanto a su localización dentro del esófago, aproximadamente el 90 % de los carcinomas de células escamosas se encuentran en el tercio superior y medio del órgano, mientras que los adenocarcinomas suelen localizarse en el esófago distal y en la unión gastroesofágica, reflejando la relación estrecha con los mecanismos patológicos subyacentes, como el reflujo ácido crónico en el caso del adenocarcinoma.
Manifestaciones clínicas
Una proporción significativa de pacientes con cáncer de esófago, que oscila entre el treinta y cuarenta por ciento, llega al diagnóstico con enfermedad en estadio avanzado, específicamente en estadio cuatro, considerado incurable. Esta realidad se explica en gran medida por la naturaleza insidiosa y poco específica de los síntomas iniciales, que dificultan la detección temprana de la enfermedad. En las etapas iniciales, los signos clínicos suelen ser vagos y fácilmente atribuibles a trastornos benignos del tracto digestivo, lo que retrasa la consulta médica y el diagnóstico.
A medida que el tumor avanza, la dificultad para deglutir alimentos sólidos, conocida como disfagia, se vuelve el síntoma más prevalente, afectando a más del noventa por ciento de los pacientes. Esta disfagia suele evolucionar progresivamente en el transcurso de semanas o meses, empeorando paulatinamente y limitando la capacidad del paciente para alimentarse adecuadamente. En ocasiones, los pacientes también experimentan odinofagia, que se manifiesta como dolor al tragar y refleja el daño local y la inflamación producida por la lesión tumoral.
La progresión del cáncer conlleva a una pérdida de peso significativa, resultado de la dificultad para la ingesta adecuada de alimentos y del consumo metabólico asociado a la enfermedad neoplásica. Asimismo, la extensión local del tumor puede invadir estructuras adyacentes, como la tráquea y los bronquios, lo que puede originar la formación de una fístula traqueoesofágica. Esta comunicación anómala entre el esófago y la vía aérea se traduce clínicamente en episodios de tos al tragar, debido a la entrada de alimentos o líquidos hacia las vías respiratorias, y puede desencadenar infecciones pulmonares recurrentes, como neumonías, complicando aún más el cuadro clínico y el pronóstico del paciente.
Exámenes diagnósticos
Los hallazgos de laboratorio en pacientes con cáncer de esófago suelen ser inespecíficos y no permiten un diagnóstico definitivo por sí solos. Es frecuente observar anemia, que puede estar relacionada tanto con la inflamación crónica propia de la enfermedad como con pérdidas ocultas de sangre a nivel gastrointestinal, difíciles de detectar clínicamente. Además, la hipoalbuminemia es una alteración común en estos pacientes y suele reflejar el estado de desnutrición severa que acompaña a la progresión tumoral y la dificultad para una adecuada ingesta alimentaria.
En cuanto a las técnicas de imagen, el estudio inicial frecuentemente empleado para evaluar la disfagia es el esofagograma con bario. Este examen permite visualizar alteraciones en la luz esofágica; la presencia de lesiones polipoides, obstructivas o ulcerativas sugiere la posibilidad de un carcinoma. Ante estos hallazgos, es imprescindible realizar una evaluación endoscópica para obtener un diagnóstico preciso. Incluso cuando la radiografía parece indicar lesiones benignas, la endoscopia resulta fundamental para descartar malignidad, dada la limitada capacidad de la radiografía para diferenciar entre lesiones tumorales y benignas. La radiografía de tórax puede revelar hallazgos secundarios, como adenopatías mediastinales, ensanchamiento mediastínico, metástasis pulmonares o óseas, así como signos indirectos de complicaciones como la fístula traqueoesofágica, que puede manifestarse con neumonía.
La endoscopia alta con toma de biopsias es el método diagnóstico más confiable para confirmar la presencia de carcinoma esofágico. Sin embargo, en ocasiones, el tumor puede extenderse predominantemente en la capa submucosa, lo que dificulta que las biopsias superficiales sean diagnósticas. En estos casos, puede ser necesario repetir la biopsia o realizar técnicas adicionales para obtener una muestra representativa del tejido afectado. En conjunto, la combinación de hallazgos clínicos, estudios radiológicos y confirmación histológica a través de la endoscopia permite establecer el diagnóstico y planificar el tratamiento adecuado.
Estadificación
Una vez confirmado el diagnóstico de carcinoma esofágico mediante esofagoscopía, es fundamental determinar el estadio de la enfermedad para orientar el manejo terapéutico de manera adecuada. La estadificación permite establecer la extensión local y sistémica del tumor, lo cual es esencial para seleccionar el tratamiento más apropiado y predecir el pronóstico.
El primer paso en esta evaluación consiste en realizar una tomografía computarizada con contraste del tórax, abdomen y pelvis. Este estudio permite identificar la infiltración local del tumor en estructuras adyacentes, la presencia de ganglios linfáticos aumentados de tamaño y posibles metástasis a distancia, como en los pulmones o el hígado. La información obtenida en esta etapa es crucial para descartar una enfermedad ampliamente diseminada, que podría contraindicar una intervención quirúrgica curativa.
En los casos en que la tomografía no revela diseminación extensa ni metástasis lejanas, se recurre a la ultrasonografía endoscópica, la cual ofrece una evaluación más detallada del compromiso loco regional. Esta técnica, complementada con la biopsia por aspiración con aguja fina dirigida a ganglios linfáticos sospechosos, permite precisar el grado de invasión tumoral y la afectación ganglionar con alta sensibilidad.
Además, la tomografía por emisión de positrones utilizando fluorodesoxiglucosa, o la combinación integrada de tomografía por emisión de positrones y tomografía computarizada, se emplean para detectar diseminación regional o metastásica que pudiera no ser evidente en otros estudios de imagen. Estos métodos son especialmente valiosos antes de planificar cirugías invasivas, asegurando que la intervención sea apropiada y evitando procedimientos innecesarios en presencia de enfermedad avanzada.
En algunos casos, particularmente cuando el tumor se localiza por encima de la carina traqueal, puede ser necesaria la realización de una broncoscopia para descartar la extensión del cáncer hacia la vía aérea, lo cual influiría considerablemente en la estrategia terapéutica. Asimismo, en pacientes con tumores situados en la unión gastroesofágica o en sus proximidades, la laparoscopía puede ser útil para detectar carcinomatosis peritoneal oculta, una condición que generalmente contraindica el tratamiento quirúrgico curativo.
En síntesis, la estadificación integral del carcinoma esofágico combina múltiples modalidades diagnósticas para evaluar con precisión la extensión tumoral, permitiendo así planificar un tratamiento personalizado y mejorar los resultados clínicos.
Diagnóstico diferencial
El diagnóstico diferencial del carcinoma esofágico es fundamental debido a que la disfagia progresiva, síntoma cardinal de esta enfermedad, puede estar provocada por diversas patologías con mecanismos y pronósticos muy distintos. Entre las principales condiciones que deben considerarse se encuentran las estenosis pépticas benignas, la acalasia y el adenocarcinoma de la región del cardias gástrico con extensión hacia el esófago.
Las estenosis pépticas se desarrollan como consecuencia de la cicatrización secundaria a la inflamación crónica causada por el reflujo gastroesofágico y se presentan con una reducción gradual del calibre esofágico que dificulta el paso de los alimentos. Aunque estas estenosis suelen ser benignas, su apariencia en estudios endoscópicos o radiológicos puede ser engañosa y en ocasiones mimetizar lesiones malignas. Por esta razón, es imprescindible realizar biopsias durante la evaluación inicial para descartar la presencia de un carcinoma oculto, ya que el cáncer puede desarrollarse sobre una estenosis péptica o confundirse con ella.
La acalasia, por su parte, es un trastorno motor del esófago caracterizado por la falta de relajación del esfínter esofágico inferior y ausencia de peristalsis, que conduce también a disfagia progresiva. La distinción clínica y diagnóstica con el carcinoma es vital, dado que su manejo terapéutico es radicalmente diferente y porque la acalasia, aunque benigna, puede aumentar el riesgo de desarrollo de carcinoma en etapas avanzadas.
El adenocarcinoma del cardias gástrico con infiltración hacia el esófago representa otro diagnóstico diferencial importante. Esta neoplasia, que afecta la zona de transición entre el estómago y el esófago, puede comprometer la región esofágica proximal y manifestarse con síntomas similares a los del carcinoma esofágico primario, complicando la delimitación precisa del origen tumoral.
Tratamiento
El tratamiento del cáncer de esófago debe diseñarse de manera individualizada, considerando diversos factores clave que incluyen el estadio de la enfermedad, la localización anatómica del tumor, las preferencias y el estado funcional del paciente, así como la experiencia y especialización de los equipos médicos involucrados, integrados por gastroenterólogos, cirujanos, oncólogos médicos y radioterapeutas. Esta aproximación multidisciplinaria resulta esencial para optimizar los resultados terapéuticos y minimizar los riesgos asociados.
Una clasificación útil para guiar el manejo clínico consiste en diferenciar a los pacientes con enfermedad en estadio temprano, considerada potencialmente curable, de aquellos con enfermedad avanzada, en quienes la curación es poco probable y el tratamiento se orienta a la paliación. Esta distinción es fundamental porque los objetivos terapéuticos, la intensidad y las modalidades de tratamiento varían considerablemente según el grado de progresión tumoral.
Es importante destacar que, en numerosos estudios sobre el tratamiento del cáncer de esófago en estadio inicial, se ha incluido de manera conjunta tanto a carcinomas de células escamosas como a adenocarcinomas, pese a que estas dos entidades presentan diferencias significativas en cuanto a sus factores de riesgo, características patobiológicas y sensibilidad a las terapias disponibles. Por ejemplo, los carcinomas de células escamosas son la forma predominante de cáncer en el esófago cervical y suelen ser más sensibles a la radioterapia en comparación con los adenocarcinomas.
El manejo quirúrgico de los tumores ubicados en el esófago cervical representa un desafío particular, dado que la resección suele implicar procedimientos extensos como la laringectomía y la disección cervical, con una alta tasa de complicaciones y efectos adversos significativos en la calidad de vida. Por este motivo, en este subgrupo, el tratamiento con quimiorradioterapia se prefiere habitualmente como estrategia curativa, al ofrecer una alternativa menos invasiva y con resultados comparables en términos de control tumoral.
La información descrita se centra principalmente en el abordaje terapéutico de los tumores localizados en el esófago torácico, donde las opciones de tratamiento y consideraciones clínicas pueden diferir debido a la distinta anatomía y características biológicas del tumor. En definitiva, la planificación del tratamiento en cáncer de esófago requiere una evaluación cuidadosa y multidimensional para seleccionar la mejor estrategia en función de las particularidades de cada paciente y su enfermedad.
Enfermedad curable
El tratamiento del cáncer esofágico considerado “curable” o potencialmente curable depende en gran medida de la profundidad de invasión tumoral y de la extensión local y regional de la enfermedad. En los casos de cánceres superficiales, que afectan solamente la capa epitelial (displasia de alto grado o carcinoma in situ, identificado como Tis), la lámina propia (T1a) o la submucosa (T1b), su detección ha aumentado gracias a los programas de tamizaje y vigilancia endoscópica. Estos tumores superficiales tienen un pronóstico favorable si se tratan adecuadamente, y existen varias opciones terapéuticas que buscan maximizar la tasa de curación minimizando al mismo tiempo la morbilidad.
La esofagectomía, que implica la resección quirúrgica del esófago, ofrece altas tasas de curación para tumores superficiales, pero conlleva un riesgo significativo de mortalidad (aproximadamente dos por ciento) y morbilidad, dado que es un procedimiento mayor y complejo. En pacientes seleccionados y tratados por equipos con amplia experiencia, la resección mucosa endoscópica (REM) es una alternativa menos invasiva que permite la extirpación completa de lesiones Tis y T1a con resultados a largo plazo equivalentes en términos de supervivencia, además de reducir los riesgos asociados a la cirugía mayor. Esta técnica endoscópica es especialmente útil en tumores confinados a las capas más superficiales del esófago y cuando no existe compromiso ganglionar.
Sin embargo, para tumores T1a considerados de alto riesgo, debido a características histológicas como diferenciación pobre o invasión linfovascular, así como para tumores T1b con mayor probabilidad de diseminación a ganglios linfáticos, la esofagectomía suele recomendarse de manera habitual. En estos casos, la mayor agresividad biológica del tumor justifica una intervención más extensa, aunque en pacientes con alto riesgo quirúrgico, la resección endoscópica aún puede contemplarse como opción.
Para tumores invasivos, pero todavía en etapas consideradas potencialmente curables (estadio IB, II, IIIA o IIIB), existen múltiples enfoques quirúrgicos. Entre ellos destacan la esofagectomía transthorácica en bloque con disección extendida de ganglios linfáticos, la esofagogastrectomía transhiatal que combina laparotomía con anastomosis cervical, y técnicas mínimamente invasivas como la esofagectomía laparoscópica o robótica. Los metaanálisis han demostrado que, desde el punto de vista oncológico, los resultados a largo plazo son comparables entre la cirugía abierta y la mínimamente invasiva, aunque esta última presenta ventajas en cuanto a reducción de complicaciones postoperatorias y menor duración de la hospitalización. Además, la experiencia del centro quirúrgico es determinante, ya que realizar estas intervenciones en hospitales con alto volumen de casos se asocia con una disminución significativa en la mortalidad perioperatoria.
En pacientes con tumores en estadio I, la cirugía sola suele ser suficiente para alcanzar altas tasas de curación, sin necesidad de tratamientos adyuvantes. En cambio, en tumores T2N0 (estadio II), la indicación de radioterapia, quimioterapia o ambos como complemento a la cirugía sigue siendo objeto de debate en la comunidad médica. Cuando existe afectación de ganglios linfáticos regionales (estados IIB y III), la probabilidad de curación mediante cirugía exclusiva disminuye considerablemente, siendo menor al 20%. Estudios que analizan la combinación de terapias neoadyuvantes (previas a la cirugía) con cirugía han evidenciado una mejora absoluta del 13% en la supervivencia a dos años, recomendándose en pacientes con buen estado general el empleo de quimiorradioterapia preoperatoria. El esquema más utilizado consiste en la combinación semanal de carboplatino y paclitaxel junto con radioterapia, aunque regímenes alternativos como FOLFOX pueden ofrecer mayor eficacia, a costa de mayor toxicidad. En aquellos pacientes que completan esta terapia neoadyuvante y logran una resección completa, pero en cuyo espécimen quirúrgico se detecta enfermedad residual, se aconseja un tratamiento adyuvante con inmunoterapia mediante nivolumab durante un año, con el fin de mejorar el control tumoral y la supervivencia.
Para pacientes que no son candidatos a cirugía, la combinación de quimioterapia con radioterapia puede ofrecer una supervivencia prolongada en hasta un 25% de los casos, superando los resultados de la radioterapia sola. Esta modalidad está indicada especialmente en pacientes con enfermedad localizada en estadios II o IIIA que presentan comorbilidades graves o un estado funcional que contraindica la cirugía. Asimismo, en el cáncer del esófago cervical, donde la cirugía implica una morbilidad elevada y no suele ser recomendada, la quimiorradioterapia definitiva constituye la principal opción terapéutica.
Durante el tratamiento definitivo, especialmente en aquellos pacientes con obstrucción significativa del esófago que limita la ingesta oral, puede ser necesario asegurar la hidratación y nutrición mediante la colocación de sondas gástricas o yeyunales percutáneas. Esta intervención requiere una evaluación multidisciplinaria para decidir el procedimiento más adecuado y optimizar el estado nutricional durante las fases de quimiorradioterapia o quimioterapia, lo cual es crucial para mejorar la tolerancia al tratamiento y los resultados clínicos.
Enfermedad incurable
En más de la mitad de los casos diagnosticados, el cáncer esofágico se encuentra en una etapa avanzada caracterizada por una extensión tumoral local extensa e irresecable (T4b) o por la presencia de metástasis a distancia (M1). En estas circunstancias, la cirugía no representa una opción terapéutica adecuada, ya que no aporta beneficios significativos en términos de supervivencia ni control de la enfermedad. Dado que solo un pequeño porcentaje de estos pacientes puede alcanzar una supervivencia prolongada, el enfoque principal del tratamiento se orienta hacia el alivio sintomático, mejorando la calidad de vida y minimizando los efectos adversos derivados de las terapias empleadas.
La elección del abordaje paliativo ideal depende de múltiples factores, tales como la existencia o ausencia de enfermedad metastásica, la expectativa de vida estimada, las preferencias personales del paciente y las características moleculares del tumor, que pueden influir en la respuesta a determinadas terapias dirigidas.
En cuanto a la terapia sistémica, la combinación de quimioterapia y radioterapia puede proporcionar alivio sintomático en aproximadamente dos tercios de los pacientes con tumores localmente avanzados sin diseminación metastásica y con buen estado funcional. Sin embargo, este tratamiento conlleva una tasa significativa de efectos secundarios, por lo que debe reservarse para aquellos individuos con condiciones clínicas que permitan tolerarlo y en quienes se espera un beneficio en términos de supervivencia.
Para pacientes con enfermedad metastásica y buen estado general, la quimioterapia multidroga es una opción terapéutica viable, que comparte protocolos similares con los utilizados en cánceres de la unión gastroesofágica y gástricos. En la actualidad, la elección de los tratamientos sistémicos está cada vez más influenciada por pruebas moleculares que evalúan la expresión de PD-L1, la inestabilidad de microsatélites o deficiencias en la reparación de errores de replicación (MMR/MSI), y, en el caso de adenocarcinomas, la amplificación del gen HER2. En alrededor del 15% de los pacientes que presentan amplificación de HER2, la incorporación del anticuerpo monoclonal trastuzumab en combinación con inmunoterapia dirigida contra PD-L1 y quimioterapia ha demostrado prolongar la supervivencia. Para aquellos sin amplificación de HER2 pero con elevada expresión de PD-L1, la adición de anticuerpos dirigidos contra PD-1 o PD-L1 mejora la supervivencia global. Asimismo, la inmunoterapia es recomendada para tumores con alta inestabilidad de microsatélites o deficiencia en proteínas de reparación del ADN. En otros casos metastásicos, los agentes dirigidos contra PD-1 o PD-L1 pueden ser considerados en líneas de tratamiento posteriores. En pacientes con pobre estado funcional, se puede optar por monoterapia con agentes como fluoropirimidinas, taxanos o irinotecán para reducir la toxicidad.
En cuanto al manejo local de la obstrucción esofágica, que es una complicación frecuente en esta etapa avanzada, muchos pacientes presentan un deterioro significativo del estado funcional y nutricional. La radioterapia dirigida exclusivamente a la zona de obstrucción puede proporcionar un alivio temporal del dolor y la disfagia. Sin embargo, para una mejoría más rápida y efectiva de la capacidad para ingerir alimentos, la colocación peroral de stents metálicos expansibles permanentes es una técnica ampliamente utilizada, ya sea de forma aislada o complementada posteriormente con radioterapia. No obstante, esta intervención no está exenta de complicaciones, ya que en hasta un 40% de los casos pueden presentarse perforaciones, migración del stent o crecimiento tumoral a través del dispositivo, lo que requiere un monitoreo cuidadoso y un manejo multidisciplinario.
Pronóstico
La tasa global de supervivencia a cinco años para el carcinoma esofágico es inferior al veinte por ciento, reflejando la naturaleza agresiva de esta enfermedad y los desafíos que presenta su diagnóstico y tratamiento oportuno. Entre los factores que predicen un peor pronóstico, más allá de la presencia de metástasis distantes, destaca la extensión tumoral hacia estructuras adyacentes en el mediastino, clasificada como estadio T4, así como la afectación de los ganglios linfáticos regionales. Ambas condiciones indican un avance significativo de la enfermedad, lo que limita las opciones terapéuticas curativas y aumenta la probabilidad de recurrencia o progresión.
La invasión mediastinal sugiere que el tumor ha penetrado tejidos y órganos vitales cercanos, como la tráquea, grandes vasos o pericardio, lo que no solo dificulta la resección quirúrgica completa, sino que también implica un riesgo elevado de complicaciones y un deterioro clínico acelerado. Por otro lado, la diseminación ganglionar refleja una mayor capacidad metastásica del tumor y suele estar asociada a un pronóstico desfavorable debido a la mayor probabilidad de enfermedad sistémica oculta.
En pacientes cuya enfermedad continúa progresando a pesar de los tratamientos oncológicos, especialmente la quimioterapia, es fundamental implementar cuidados paliativos de manera rigurosa y especializada. Estos cuidados se orientan a manejar síntomas complejos como el dolor, la disfagia y el desgaste nutricional, procurando preservar la dignidad y mejorar la calidad de vida durante las fases avanzadas de la enfermedad. Además, requieren un abordaje multidisciplinario que incluya apoyo psicológico, manejo de síntomas físicos, soporte nutricional y, cuando sea necesario, intervenciones para aliviar obstrucciones o complicaciones derivadas del tumor. Así, aunque la supervivencia prolongada pueda ser limitada, el objetivo principal en estos casos es brindar confort integral al paciente.

Fuente y lecturas recomendadas:
-
Ahmed O et al. AGA Clinical Practice Update on the optimal management of the malignant alimentary tract obstruction: expert review. Clin Gastroenterol Hepatol. 2021;19:1780. [PMID: 33813072]
-
Al-Haddad MA et al. American Society for Gastrointestinal Endoscopy guideline on endoscopic submucosal dissection for the management of early esophageal and gastric cancers: methodology and review of evidence. Gastrointest Endosc. 2023;98:285. [PMID: 37498265]
-
Joseph A et al. Outcomes for endoscopic submucosal dissection of pathologically staged T1b esophageal cancer: a multicenter study. Gastrointest Endosc. 2022;96:445. [PMID: 35217020]
-
Kahn A et al. Long-term outcomes following successful endoscopic treatment of T1 esophageal adenocarcinoma: a multicenter cohort study. Gastrointest Endosc. 2023;98:713. [PMID: 37356631]
-
Kamboj AK et al. Clinical outcomes after endoscopic management of low-risk and high-risk T1a esophageal adenocarcinoma: a multicenter study. Am J Gastroenterol. 2024;119:662. [PMID: 37795907]
-
National Cancer Institute. SEER Cancer Statistics Factsheets: Esophageal Cancer, 2023. https://seer.cancer.gov/statfacts/html/esoph.html
-
National Comprehensive Cancer Network. Esophageal and esophagogastric junction cancers, Version 2.2023, NCCN Clinical Practice Guidelines in Oncology. 2023 March 10. https://www.nccn.org/professionals/physician_gls/pdf/esophageal.pdf
-
Nieuwenhuis EA et al. Analysis of metastases rates during follow-up after endoscopic resection of early “high-risk” esophageal adenocarcinoma. Gastrointest Endosc. 2022;96:237. [PMID: 35288149]