El paracetamol, conocido como acetaminofén en muchas regiones, es uno de los analgésicos más utilizados en todo el mundo, tanto en medicamentos de venta libre como en productos recetados. Su popularidad se debe a su eficacia, su perfil relativamente seguro cuando se utiliza en dosis terapéuticas y su disponibilidad generalizada en múltiples formas farmacéuticas, tales como tabletas, jarabes y supositorios.
El mecanismo de acción del paracetamol, aunque aún no completamente comprendido en todos sus aspectos, se basa principalmente en la inhibición de la ciclooxigenasa (COX), especialmente de la COX-2, en el sistema nervioso central. Sin embargo, lo que realmente distingue al paracetamol es su metabolismo en el hígado. Después de su absorción desde el tracto gastrointestinal, el paracetamol es metabolizado principalmente a través de procesos de glucuronidación y sulfación, que resultan en la formación de conjugados no tóxicos que son fácilmente excretados en la orina. Sin embargo, una pequeña fracción del paracetamol experimenta un metabolismo alternativo en el sistema enzimático de citocromo P450, específicamente a través de la isoenzima 2E1. Este metabolismo produce un metabolito reactivo altamente tóxico llamado N-acetil-p-benzoquinona imina (NAPQI, por sus siglas en inglés), el cual, bajo condiciones normales, es rápidamente neutralizado por el glutatión celular.
El glutatión actúa como un antioxidante clave, desintoxicando el NAPQI al unirse con él y facilitando su excreción en forma de un metabolito no tóxico. No obstante, en situaciones de sobredosis aguda de paracetamol, como cuando se ingieren dosis superiores a 150-200 mg por kilogramo de peso corporal (lo que equivale aproximadamente a 8-10 gramos para un adulto promedio), las reservas de glutatión hepático se agotan rápidamente. En este contexto, el NAPQI no puede ser neutralizado de manera eficaz y se acumula, lo que da lugar a la formación de enlaces covalentes con proteínas celulares en el hígado, alterando su estructura y función. Este daño celular causa necrosis hepática, lo que puede resultar en insuficiencia hepática si no se trata adecuadamente.
Las personas con una mayor actividad de la enzima P450 2E1, como aquellos con trastornos por consumo crónico de alcohol o quienes toman medicamentos como la isoniazida (INH), tienen un mayor riesgo de sufrir toxicidad hepática en caso de sobredosis de paracetamol. Esto se debe a que en estos individuos el metabolismo de paracetamol a través del sistema P450 2E1 está aumentado, lo que genera más NAPQI y, por lo tanto, un riesgo más elevado de daño hepático.
Adicionalmente, la hepatotoxicidad también puede surgir en casos de uso prolongado o excesivo de paracetamol, incluso sin una sobredosis aguda evidente. Esto puede ocurrir cuando se consumen varios productos que contienen paracetamol simultáneamente o cuando se excede la dosis máxima recomendada, que es de 4 gramos por día para un adulto promedio, durante varios días consecutivos. En estos casos, el hígado puede verse comprometido por la acumulación gradual de NAPQI, especialmente si el individuo no tiene suficientes reservas de glutatión para hacer frente a la carga tóxica.
Manifestaciones clínicas
Tras la ingestión de paracetamol en dosis elevadas, los pacientes pueden presentar síntomas tempranos como náuseas o vómitos, que son comunes en la fase inicial de la intoxicación. Sin embargo, a menudo no se observan signos de toxicidad graves hasta 24 a 48 horas después de la ingestión, cuando se comienzan a elevar los niveles de aminotransferasas hepáticas, como la alanina aminotransferasa (ALT) y la aspartato aminotransferasa (AST), indicadores de daño hepático. Este retraso en la manifestación clínica se debe a que el daño hepático asociado con la toxicidad del paracetamol progresa lentamente, y las alteraciones en la función hepática no son evidentes de inmediato.
En casos de intoxicación severa, el daño hepático puede progresar hacia una necrosis hepática fulminante, una forma grave de insuficiencia hepática caracterizada por la destrucción masiva de las células hepáticas. Esta condición puede desencadenar una serie de complicaciones graves, entre las que se incluyen la ictericia (coloración amarillenta de la piel y los ojos), encefalopatía hepática (alteración del funcionamiento cerebral debido a la insuficiencia hepática), insuficiencia renal aguda (daño renal), y, si no se trata de manera adecuada, la muerte del paciente.
En casos raros de sobredosis masiva, cuando los niveles séricos de paracetamol superan los 500 a 1000 mg/L (33 a 66 mmol/L), los síntomas pueden ser más graves y de inicio más temprano. Estos casos pueden provocar coma agudo, convulsiones, hipotensión (presión arterial baja) y acidosis metabólica, que no están directamente relacionados con el daño hepático. Este tipo de manifestaciones clínicas inusuales se debe a la elevada concentración de paracetamol en sangre, que afecta a múltiples sistemas del cuerpo más allá del hígado.
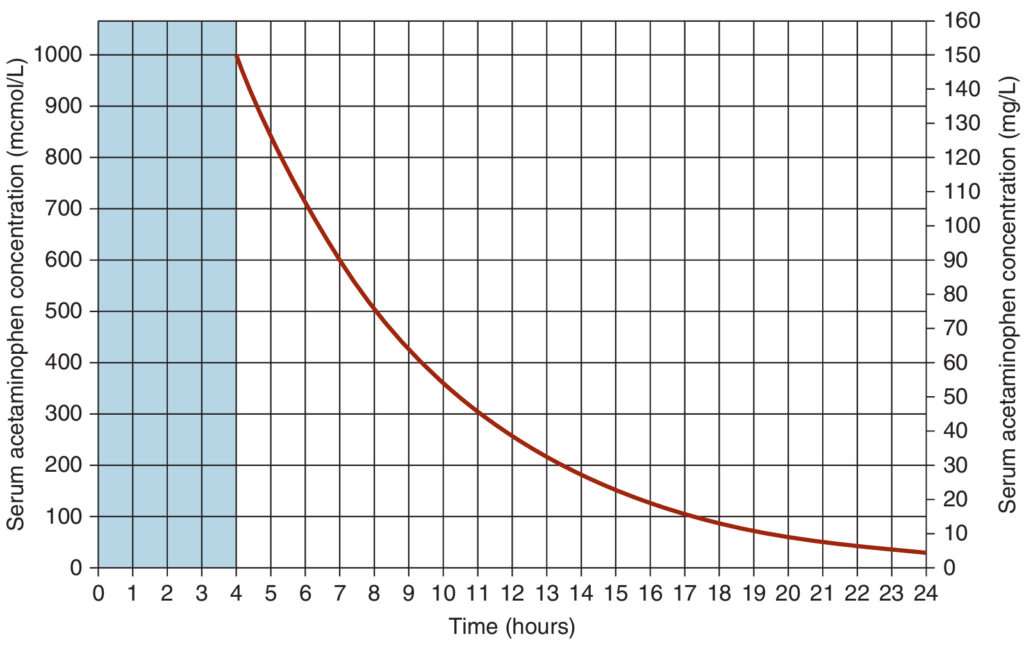
El diagnóstico de intoxicación por paracetamol tras una sobredosis aguda se realiza mediante la medición de los niveles séricos de paracetamol en el momento de la evaluación. La interpretación de estos niveles en relación con el tiempo transcurrido desde la ingestión se puede realizar mediante el uso del nomograma de paracetamol. Este nomograma es una herramienta gráfica que permite estimar el riesgo de daño hepático según los niveles séricos de paracetamol y el tiempo transcurrido desde la ingestión. Se traza la concentración sérica del medicamento frente al tiempo desde la ingestión en el gráfico para determinar si el paciente está en riesgo de sufrir hepatotoxicidad y, en función de ello, decidir el tratamiento adecuado.
Es importante tener en cuenta que la interpretación de este nomograma puede complicarse en situaciones especiales, como la ingestión de productos de liberación sostenida (que liberan paracetamol de manera gradual en el cuerpo), o en caso de coingestión de otros fármacos como agentes anticolinérgicos, salicilatos u opioides. Estos medicamentos pueden modificar la absorción o metabolismo del paracetamol, lo que puede dar lugar a una elevación retardada de los niveles séricos del fármaco, haciendo que el nomograma sea más difícil de interpretar.
Además, el nomograma no es aplicable en casos de sobredosis crónica o sobredosis escalonada, donde el paciente ha ingerido paracetamol en dosis subterapéuticas repetidamente durante un período prolongado. En estos casos, la acumulación progresiva del fármaco en el cuerpo puede no reflejarse adecuadamente en el nomograma, lo que requiere enfoques diagnósticos adicionales y un seguimiento más exhaustivo.
En conclusión, aunque la intoxicación por paracetamol puede no mostrar signos evidentes en las primeras horas tras la ingestión, su evolución puede ser rápidamente devastadora si no se trata adecuadamente. La evaluación clínica, junto con la medición de los niveles séricos de paracetamol y el uso del nomograma, son fundamentales para determinar el riesgo y guiar la intervención terapéutica en pacientes con sobredosis aguda.
Tratamiento
En el manejo de la intoxicación por paracetamol, las primeras medidas terapéuticas son cruciales para reducir el daño hepático y mejorar los resultados clínicos del paciente. Dentro de las estrategias iniciales, las medidas de emergencia y de soporte juegan un papel fundamental.
Medidas de emergencia y soporte
En casos de intoxicación aguda por paracetamol, si el paciente ha ingerido la sustancia dentro de las 1 a 2 horas previas a la consulta médica, se puede administrar carbón activado. Este tratamiento se utiliza con el objetivo de reducir la absorción del fármaco en el tracto gastrointestinal, ya que el carbón tiene la capacidad de adsorber el paracetamol presente en el estómago y los intestinos, previniendo su paso a la circulación sistémica. Aunque el carbón activado puede interferir con la absorción del antídoto, la N-acetilcisteína, este efecto no se considera clínicamente relevante. Esto se debe a que la N-acetilcisteína es administrada en dosis altas, y su eficacia no se ve comprometida de manera significativa por la presencia de carbón activado en el estómago.
Tratamiento específico
El tratamiento específico de la intoxicación por paracetamol se basa en la administración de N-acetilcisteína, un antídoto que actúa restaurando las reservas de glutatión hepático, crucial para la neutralización del metabolito tóxico N-acetil-p-benzoquinona imina (NAPQI). La indicación para iniciar este tratamiento se basa en los niveles séricos de paracetamol y en la interpretación de la curva del nomograma, una herramienta que ayuda a estimar el riesgo de daño hepático en función de los niveles de paracetamol en sangre y el tiempo transcurrido desde la ingestión.
Si el nivel de paracetamol en suero se encuentra por encima de la línea de tratamiento en el nomograma, se debe iniciar el tratamiento con N-acetilcisteína. Este fármaco puede ser administrado de manera oral o intravenosa. En el tratamiento oral, se comienza con una dosis de carga de 140 mg por kilogramo de peso corporal, seguida de dosis de mantenimiento de 70 mg por kilogramo cada 4 horas. Para facilitar la administración, la solución debe diluirse a aproximadamente un 5% con agua, jugo o refresco, lo que mejora la tolerabilidad y la aceptación por parte del paciente. En caso de que el vómito interfiera con la administración oral, la alternativa es la administración intravenosa del antídoto.
El protocolo convencional de tratamiento establece un régimen de 72 horas de administración oral de N-acetilcisteína. Sin embargo, investigaciones han demostrado que otros regímenes con una duración más corta, entre 20 y 48 horas, son igualmente efectivos. En cuanto al tratamiento intravenoso, la N-acetilcisteína (Acetadote) se administra inicialmente con una dosis de carga de 150 mg por kilogramo durante 60 minutos, seguida de una infusión continua durante 4 horas con una dosis de 50 mg por kilogramo, y finalmente, una infusión de 16 horas con 100 mg por kilogramo. Este protocolo de 21 horas ha demostrado ser eficaz para tratar a la mayoría de los pacientes, pero las intoxicaciones graves pueden requerir ajustes en la dosis.
En casos de intoxicaciones extremadamente graves, como aquellas en las que se ha ingerido más de 30 gramos de paracetamol o cuando los niveles séricos de paracetamol superan el doble de la línea en el nomograma, se puede necesitar una dosis más alta de N-acetilcisteína. En estos casos, es fundamental consultar con un centro de control de intoxicaciones regional o con un toxicólogo médico, quienes pueden ofrecer orientación sobre la administración de dosis adicionales o el uso de tratamientos complementarios. Además, se están investigando regímenes intravenosos simplificados que podrían reemplazar el tradicional tratamiento de tres infusiones descrito anteriormente.
Eficacia del tratamiento
La eficacia de la N-acetilcisteína es mayor cuando se administra dentro de las primeras 8 a 10 horas tras la ingestión. Si bien la intervención temprana es clave, los beneficios del tratamiento persisten si se administra fuera de esta ventana temporal, aunque los resultados podrían no ser tan óptimos.
Tratamientos adicionales
El fomepizol, un inhibidor del citocromo P450 2E1, se ha propuesto como una terapia complementaria en casos de intoxicación por paracetamol, ya que inhibe la formación del metabolito tóxico NAPQI. Sin embargo, este tratamiento no se utiliza de forma rutinaria debido a la disponibilidad y eficacia comprobada de la N-acetilcisteína como tratamiento primario.
En situaciones de sobredosis masiva de paracetamol, especialmente cuando el daño hepático es grave y los niveles séricos de paracetamol son extremadamente altos, el tratamiento con hemodiálisis puede estar indicado. Sin embargo, este tipo de intervención es muy rara y solo se utiliza en circunstancias excepcionales, como cuando la intoxicación no responde a los tratamientos convencionales o cuando el paciente presenta insuficiencia renal concomitante.

Fuente y lecturas recomendadas:
- Burnham K et al. A review of alternative intravenous acetylcysteine regimens for acetaminophen overdose. Expert Rev Clin Pharmacol. 2021;14:1267. [PMID: 34187297]
- Chiew AL et al. Acetaminophen poisoning. Crit Care Clin. 2021;37:543. [PMID: 34053705]
- Chiew AL et al. Updated guidelines for the management of paracetamol poisoning in Australia and New Zealand. Med J Aust. 2020;212:175. [PMID: 31786822]
- Pourbagher-Shahri AM et al. Use of fomepizole (4-methylpyrazole) for acetaminophen poisoning: a scoping review. Toxicol Lett. 2022;355:47. [PMID: 34785186]
- Sudanagunta S et al. Comparison of two-bag versus three-bag N-acetylcysteine regimens for pediatric acetaminophen toxicity. Ann Pharmacother. 2023;57:36. [PMID: 35587124]
Originally posted on 3 de julio de 2025 @ 8:06 PM