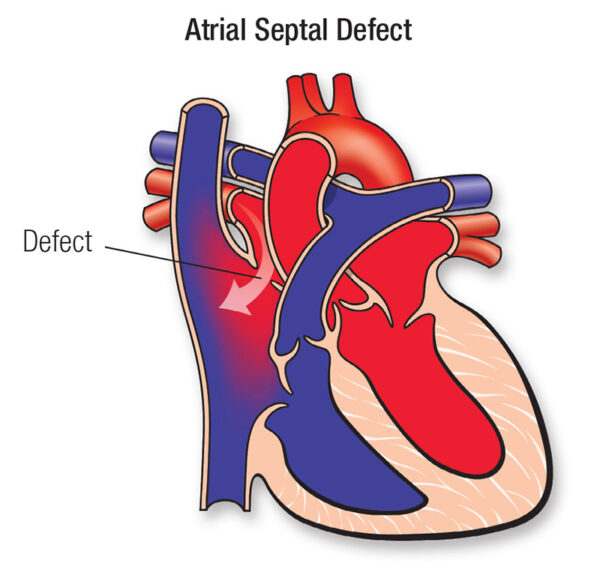
El defecto del septo atrial (DSA) es una anomalía cardíaca congénita que se clasifica en varios tipos, dependiendo de su ubicación y características específicas. La forma más común de DSA, representando alrededor del 80% de los casos, es la persistencia del ostium secundum, una abertura que permanece en la región media del septo atrial. Esta abertura debería cerrarse durante el desarrollo embrionario, pero cuando no lo hace, resulta en un defecto que permite la comunicación anormal entre las dos aurículas del corazón.
Menos frecuente es la anomalía conocida como persistencia del ostium primum, que se localiza en la parte baja del septo atrial. Los defectos del ostium primum son típicamente más complejos, ya que a menudo se presentan junto con otros defectos cardíacos. En la mayoría de los pacientes con un defecto del ostium primum, se observan hendiduras en las válvulas mitral o tricúspide, además de un defecto del septo ventricular (DSV), formando un defecto del septo atrioventricular (DSAV). Este tipo de defecto resulta de un fallo en la formación adecuada del septo que separa las aurículas de los ventrículos durante el desarrollo fetal.
El defecto del seno venoso es otro tipo de DSA, ubicado generalmente en la parte superior del septo atrial, aunque raramente puede encontrarse en la parte inferior. Este defecto surge debido a la incapacidad de las venas cava superior o inferior de fusionarse correctamente con las aurículas durante la embriogénesis. En el defecto del seno venoso asociado con la vena cava superior, a menudo hay una conexión anómala de la vena pulmonar superior derecha con la vena cava superior, lo que complica aún más la circulación sanguínea normal.
El defecto del seno coronario es una anomalía rara en la que el seno coronario, una estructura que normalmente drena la sangre desoxigenada desde el miocardio hacia la aurícula derecha, no tiene una cubierta adecuada. Esto provoca un cortocircuito de sangre desde la aurícula izquierda hacia el seno coronario y posteriormente hacia la aurícula derecha, alterando la circulación normal y potencialmente contribuyendo a problemas en el flujo sanguíneo y la presión en el corazón.
En todos los casos de defectos del septo atrial, la sangre normalmente oxigenada proveniente de la aurícula izquierda (AI), que está a una presión más alta, se desvía hacia la aurícula derecha (AD). Este flujo anómalo aumenta la salida del ventrículo derecho (VD) y el flujo sanguíneo pulmonar. En los niños, el grado de desviación a través de estos defectos puede ser considerable, con ratios de flujo sanguíneo pulmonar a sistémico que pueden alcanzar aproximadamente 3:1. Esto significa que una cantidad significativa de sangre oxigenada del lado izquierdo del corazón es redirigida al lado derecho, sobrecargando el sistema pulmonar.
Con el tiempo, a medida que el ventrículo derecho experimenta una sobrecarga crónica de volumen, su capacidad para adaptarse (compliance) puede deteriorarse. Esto conduce a un aumento en la presión de la aurícula derecha, lo cual puede reducir el grado de desviación de izquierda a derecha. Eventualmente, si la presión en la aurícula derecha supera a la de la aurícula izquierda, el flujo del cortocircuito puede invertirse, convirtiéndose principalmente en un flujo de derecha a izquierda. Esta inversión en el flujo del cortocircuito provoca la aparición de cianosis sistémica, ya que la sangre desoxigenada del lado derecho del corazón se mezcla con la sangre oxigenada y es distribuida al sistema arterial.
En la mayoría de los pacientes con un defecto del septo atrial (DSA), las presiones pulmonares están modestamente elevadas debido al aumento del flujo sanguíneo pulmonar. Sin embargo, la hipertensión pulmonar severa con cianosis, conocida como fisiología de Eisenmenger, es en realidad poco común, ocurriendo en solo aproximadamente el 15% de los pacientes con un DSA aislado. La resistencia vascular pulmonar (RVP) aumentada y la hipertensión pulmonar secundaria a enfermedad vascular pulmonar son raras en la infancia o en la vida adulta joven en defectos tipo secundum y son más frecuentes en defectos tipo primum, especialmente cuando hay un defecto del septo ventricular (DSV) asociado.
Con el tiempo, cualquier cortocircuito significativo de tipo atrial puede llevar a una eventual insuficiencia del ventrículo derecho (VD). Por esta razón, la mayoría de los cortocircuitos deben ser corregidos, a menos que sean bastante pequeños (menos de 1.5:1 en relación del flujo de izquierda a derecha). En los adultos, un gran cortocircuito de izquierda a derecha puede haber comenzado a revertirse, de modo que la medición absoluta del cortocircuito de izquierda a derecha (Qp/Qs, donde Qp es el flujo pulmonar y Qs es el flujo sistémico) en el momento en que el paciente es estudiado puede subestimar el tamaño original del cortocircuito.
Además, en la mayoría de las personas, la capacidad de adaptación (compliance) del ventrículo izquierdo (VI) y de la aurícula izquierda (AI) generalmente disminuye más con el tiempo en comparación con la del ventrículo derecho (VD) y la aurícula derecha (AD). Por esta razón, la historia natural de los pequeños cortocircuitos del septo atrial tiende a ser un aumento en el cortocircuito de izquierda a derecha a medida que el paciente envejece.
En comparación con un verdadero DSA, el cortocircuito asociado con un foramen oval permeable (FOP) es generalmente trivial. Los DSA predisponen a la fibrilación auricular debido al agrandamiento de la aurícula derecha, y también pueden ocurrir émbolos paradójicos de derecha a izquierda. Si se desarrolla hipertensión pulmonar, las guías de 2018 recomiendan que el cortocircuito aún debe ser cerrado siempre que el cortocircuito de izquierda a derecha sea mayor de 1.5:1 y la presión sistólica en la arteria pulmonar sea menos de la mitad de la presión arterial sistémica, y la RVP calculada sea menor de un tercio de la resistencia vascular sistémica.
Curiosamente, los émbolos paradójicos pueden ser más comunes en pacientes con un foramen oval permeable (FOP) que en aquellos con un defecto del septo atrial (DSA) verdadero, especialmente cuando hay un aneurisma del septo auricular presente. Un aneurisma del septo auricular no es un aneurisma en el sentido estricto, sino más bien una redundancia del septo auricular que provoca un movimiento oscilante (superior a 10 mm) de este septo. Cuando un aneurisma del septo auricular está asociado con un FOP, el movimiento oscilante tiende a abrir el FOP, facilitando el cortocircuito de derecha a izquierda. Esta dinámica puede explicar por qué ocurre un mayor cortocircuito de derecha a izquierda en pacientes con un aneurisma del septo auricular y un FOP en comparación con aquellos con un FOP aislado. La apertura del FOP debido al movimiento del septo crea un sustrato anatómico propenso a la formación de émbolos paradójicos.
Además de los aneurismas del septo auricular, otros factores pueden distorsionar el septo auricular, como una aorta agrandada, y provocar un aumento del cortocircuito en pacientes con un FOP. La desviación del cortocircuito de derecha a izquierda puede ser más prominente en posición erguida que en decúbito supino, lo que puede resultar en hipoxemia ortostática (platipnea ortodeoxia). En estos pacientes, el aumento del cortocircuito puede estar relacionado con cambios posturales que afectan la dinámica del flujo sanguíneo.
También puede haber un aumento del cortocircuito en pacientes con un FOP y apnea del sueño, ya que la compliance de la aurícula derecha puede deteriorarse durante los episodios de apnea cuando las presiones pulmonares aumentan. Este deterioro en la capacidad de adaptación de la aurícula derecha durante los episodios apneicos puede contribuir a un aumento en la cantidad de sangre desviada del lado derecho al izquierdo del corazón, exacerbando el riesgo de émbolos paradójicos.
Manifestaciones clínicas
Los pacientes con un defecto del septo atrial pequeño o moderado, o con un foramen oval permeable, a menudo no presentan síntomas a menos que surjan complicaciones. En el caso de un foramen oval permeable, el cortocircuito de sangre entre las aurículas es generalmente trivial, a menos que se produzca un aumento en la presión en la aurícula derecha por alguna otra causa o que el septo auricular esté alterado en su estructura.
En contrastante, con defectos del septo atrial más grandes, puede desarrollarse disnea durante el ejercicio o insuficiencia cardíaca, con mayor frecuencia a partir de la cuarta década de vida o en etapas posteriores. Estos defectos mayores pueden causar pulsaciones prominentes en el ventrículo derecho y en la arteria pulmonar, que se vuelven claramente visibles y palpables en el examen físico.
Un soplo sistólico de eyección moderadamente intenso puede ser auscultado en los espacios intercostales segundo y tercero, en la región paraesternal, debido al aumento del flujo sanguíneo a través de la válvula pulmonar. El segundo sonido cardíaco (S2) se encuentra ampliamente dividido y esta separación no varía con la respiración. Esto ocurre porque el cortocircuito de izquierda a derecha a través del defecto disminuye durante la inspiración (cuando aumenta la presión en la aurícula derecha) y aumenta durante la expiración (cuando la presión en la aurícula derecha disminuye), manteniendo el volumen de eyección del ventrículo derecho relativamente constante durante las diferentes fases de la respiración. Esta dinámica da lugar a una división «fija» del segundo sonido.
En defectos del septo atrial muy grandes, se puede detectar un retumbar en la región de la válvula tricúspide debido al alto flujo sanguíneo a través de esta válvula durante la diástole. Esto indica una sobrecarga significativa del ventrículo derecho y puede ser un signo importante para la evaluación clínica del defecto.
Estudios complementarios
La desviación del eje derecho o la hipertrofia del ventrículo derecho pueden estar presentes dependiendo del grado de sobrecarga de volumen en el ventrículo derecho. En casi todos los casos de defecto del septo atrial, se observa bloqueo de la rama derecha del haz de His, ya sea incompleto o completo. En el defecto completo del septo atrioventricular, donde también se observa frecuentemente bloqueo cardíaco completo, se puede notar una desviación del eje superior, específicamente un bloqueo del fascículo anterior izquierdo.
En los defectos del seno venoso, el eje de la onda P se desvía hacia la izquierda más allá de +15 grados debido a una activación anormal de las aurículas, que resulta de la pérdida del tejido de la aurícula derecha superior alrededor del nodo sinusal. Esta anomalía crea ondas P negativas en las derivaciones inferiores del electrocardiograma.
En las radiografías de tórax, se observa un agrandamiento de las arterias pulmonares, un aumento en la vascularidad pulmonar, así como un agrandamiento de la aurícula derecha y del ventrículo derecho, características comunes en todos los cortocircuitos de izquierda a derecha anteriores a la válvula tricúspide. A diferencia de otros defectos cardíacos con cortocircuitos, la aurícula izquierda no muestra un agrandamiento significativo debido al defecto del septo atrial, ya que la aurícula izquierda se encuentra siendo descomprimida por el cortocircuito.
La ecocardiografía es una herramienta esencial para evaluar la sobrecarga de volumen en la aurícula derecha y el ventrículo derecho, proporcionada por defectos del septo auricular. Esta técnica permite visualizar directamente el defecto en el septo auricular, aunque los defectos del seno venoso pueden ser más difíciles de identificar debido a su ubicación en la parte superior del septo auricular.
Muchos pacientes con un foramen oval permeable también presentan un aneurisma del septo auricular, definido como un movimiento del septo mayor a 10 mm desde su posición estática. La ecocardiografía con inyección de solución salina (contraste de burbujas) puede demostrar el componente de cortocircuito de derecha a izquierda, y los estudios de Doppler pulsado y Doppler color pueden mostrar el flujo en ambas direcciones.
En casos de platipnea ortodeoxia, donde el cortocircuito puede resultar principalmente de la sangre proveniente de la vena cava inferior, puede ser necesario realizar una inyección de solución salina en la vena femoral para evidenciar el cortocircuito.
La ecocardiografía transesofágica es particularmente útil cuando la calidad de la ecocardiografía transtorácica no es óptima, ya que mejora la sensibilidad para detectar cortocircuitos pequeños y proporciona una mejor evaluación de la anatomía del foramen oval permeable o del defecto del septo auricular.
Tanto la tomografía computarizada como la resonancia magnética pueden aclarar la anatomía del septo auricular, detectar múltiples fenestraciones con mayor precisión y mostrar lesiones asociadas como conexiones venosas pulmonares anómalas. La anatomía del septo auricular puede ser compleja, y estos estudios de imagen pueden revelar si existe un borde adecuado alrededor del defecto para permitir la colocación segura de un dispositivo oclusor del septo auricular. Además, estas pruebas pueden ayudar a identificar cualquier conexión venosa pulmonar anómala.
La cateterización cardíaca permite definir el tamaño y la ubicación del cortocircuito, así como determinar la presión pulmonar y la resistencia vascular pulmonar, proporcionando información crucial para el manejo y la planificación del tratamiento.
Tratamiento y pronóstico
Los pacientes con cortocircuitos atriales pequeños suelen llevar una vida normal y no requieren intervención médica, ya que estos defectos no suelen afectar significativamente la salud a lo largo de su vida. En cambio, los cortocircuitos grandes pueden causar discapacidad a partir de los 40 años. A medida que las personas envejecen, la reducción normal en la capacidad de adaptación del ventrículo izquierdo y, subsecuentemente, de la aurícula izquierda, tiende a agravar la sobrecarga en el ventrículo derecho y el cortocircuito de izquierda a derecha. Por esta razón, las guías de la Asociación Americana del Corazón y el Colegio Americano de Cardiología, así como las guías de la Sociedad Europea de Cardiología, recomiendan el cierre de todos los cortocircuitos de izquierda a derecha que sean mayores de 1.5:1. Este cierre puede realizarse mediante un dispositivo percutáneo o mediante cirugía, especialmente si alguna estructura del corazón derecho está agrandada.
Si la presión sistólica pulmonar supera dos tercios de la presión sistólica sistémica, la hipertensión pulmonar puede impedir el cierre del defecto del septo auricular. Las guías de la Sociedad Europea de Cardiología añaden la resistencia vascular pulmonar a los criterios de intervención y consideran que el cierre es una indicación de clase IIa si la resistencia vascular pulmonar está entre 3 y 5 unidades de Wood. Si la resistencia vascular pulmonar es igual o mayor a 5 unidades de Wood, las guías excluyen la posibilidad de cierre. En presencia de hipertensión pulmonar, puede ser necesario realizar pruebas con oclusión transitoria del cortocircuito, con vasodilatadores pulmonares, o con ambas, para evaluar la viabilidad del cierre.
La preservación del gasto cardíaco después de una oclusión transitoria con balón y la evidencia de una vasorreactividad pulmonar preservada con la prueba de vasodilatadores pulmonares son favorables para el cierre del defecto cuando la hipertensión pulmonar y un cortocircuito de izquierda a derecha de al menos 1.5:1 están presentes. Las guías de la Sociedad Europea de Cardiología prefieren realizar un nuevo estudio en el laboratorio de cateterismo para re-evaluar con vasodilatadores pulmonares, en lugar de usar pruebas agudas, para ver si la resistencia vascular pulmonar puede reducirse por debajo de 5 unidades de Wood. Además, estas guías sugieren considerar el cierre con una fenestración en presencia de hipertensión pulmonar. Si la resistencia vascular pulmonar es mayor de 5 unidades de Wood y existe un cortocircuito de derecha a izquierda, se recomienda el uso de bosentán o sildenafil.
Después de los 40 años, la frecuencia de arritmias cardíacas, especialmente la fibrilación auricular, y de insuficiencia cardíaca aumenta debido a la sobrecarga crónica de volumen en el corazón derecho. Además, la posibilidad de embolización sistémica paradójica se convierte en una preocupación mayor a medida que se pierde la capacidad de adaptación del ventrículo derecho y el cortocircuito de izquierda a derecha comienza a revertirse.
Los forámenes ovales permeables, en general, no están asociados con un cortocircuito significativo, y por lo tanto, los pacientes suelen ser hemodinámicamente asintomáticos, manteniendo un tamaño cardíaco normal. Sin embargo, estos defectos pueden ser responsables de émbolos paradójicos y pueden ser una causa potencial de ictus criptogénico en pacientes menores de 55 años. Un cortocircuito puede ocurrir durante el ejercicio si el corazón derecho está agrandado o rígido.
Lo interesante es que el riesgo de recurrencia de émbolos paradójicos es bajo, independientemente de si se cierra o no el foramen oval permeable. Esta observación ha disminuido el valor de cerrar estos defectos en el contexto de ictus criptogénico. Además, otro factor que complica la decisión de cerrar un foramen oval permeable para prevenir el ictus criptogénico o el ataque isquémico transitorio es el hallazgo frecuente de episodios de fibrilación auricular paroxística en estos pacientes, cuando se realiza un monitoreo prolongado de 30 días. Este descubrimiento sugiere que la fibrilación auricular puede ser el verdadero factor de riesgo para ictus o ataque isquémico transitorio en algunos pacientes, en lugar del foramen oval permeable.
Estos hallazgos han llevado a una reevaluación de las indicaciones para el cierre de forámenes ovales permeables, especialmente en el contexto de ictus criptogénico, al considerar que la fibrilación auricular podría ser la causa subyacente más significativa de eventos cerebrovasculares en ciertos pacientes.
En ocasiones, un foramen oval permeable que inicialmente no presenta problemas patológicos puede llegar a causar cianosis, especialmente si la presión en la aurícula derecha está elevada debido a hipertensión pulmonar, hipertensión en el ventrículo derecho, o regurgitación tricuspídea severa. Esta elevación de presión puede provocar que el foramen oval permeable permita el paso de sangre desoxigenada desde la aurícula derecha hacia la aurícula izquierda, resultando en cianosis.
El tratamiento quirúrgico para un foramen oval permeable generalmente implica suturar o parchear el defecto para cerrarlo de manera definitiva. En el caso de los defectos del septo atrial del tipo ostium secundum, se prefiere el cierre percutáneo utilizando una variedad de dispositivos, siempre y cuando la anatomía sea adecuada. Esto normalmente significa que debe haber un borde adecuado del septo auricular alrededor del defecto para asegurar el dispositivo oclusor de manera efectiva. El cierre percutáneo suele ser preferible a la cirugía abierta debido a su menor invasividad y recuperación más rápida.
Para los pacientes que presentan hipoxemia, especialmente cuando están de pie o durante el ejercicio, el foramen oval permeable debe ser cerrado si no se identifica otra causa para la hipoxemia y se demuestra un cortocircuito de derecha a izquierda a través del foramen.
En cuanto a los pacientes con ictus criptogénico o ataque isquémico transitorio, sigue siendo incierto si el cierre del foramen oval permeable, ya sea mediante técnicas quirúrgicas abiertas o percutáneas, ofrece alguna ventaja en comparación con el tratamiento anticoagulante utilizando warfarina, un anticoagulante oral de acción directa, o aspirina. La elección del tratamiento en estos casos debe considerar la evaluación de riesgos y beneficios individuales para cada paciente, y el papel del cierre del foramen oval permeable en la prevención de eventos cerebrovasculares sigue siendo un área de investigación activa.
Desde una perspectiva práctica, los pacientes menores de 55 años que han sufrido un ictus criptogénico o un ataque isquémico transitorio, y para los cuales no se ha identificado otra causa aparte de la presencia de un foramen oval permeable, deben seguir siendo considerados para el cierre del foramen oval permeable. La actualización de 2020 del comité de directrices de la Academia Americana de Neurología reafirma que no ha habido cambios en esta política general. La presencia de un aneurisma del septo auricular, que se manifiesta como un septo «flácido» en el ecocardiograma, se ha asociado con un mayor riesgo de recurrencia de ictus o ataque isquémico transitorio en estos pacientes.
El estudio exhaustivo de posibles causas de hipercoagulabilidad y la realización de un monitoreo de 30 días deben formar parte de la evaluación clínica para excluir otras causas potenciales de ictus criptogénico o ataque isquémico transitorio. Aunque la fibrilación auricular es más frecuente en pacientes que han recibido un dispositivo de cierre, generalmente es transitoria.
No se observan diferencias significativas en ataques isquémicos transitorios, mortalidad por todas las causas o infartos de miocardio entre aquellos tratados con medicación en comparación con los tratados con un dispositivo de cierre. En un gran ensayo multicéntrico realizado en Francia, entre pacientes que habían sufrido recientemente un ictus criptogénico atribuido a un foramen oval permeable con un aneurisma del septo auricular asociado o un cortocircuito interauricular grande, la tasa de recurrencia de ictus fue menor en el grupo asignado al cierre del foramen oval permeable combinado con terapia antiplaquetaria en comparación con el grupo asignado solo a terapia antiplaquetaria.
El cierre del foramen oval permeable se asocia con un aumento en el riesgo de fibrilación auricular. Además, hasta el 25% de los pacientes pueden presentar cortocircuitos residuales después del cierre con dispositivo.

Fuente y lecturas recomendadas
Síguenos en X: @el_homomedicus y @enarm_intensivo Síguenos en instagram: homomedicus y en Treads.net como: Homomedicus
Originally posted on 9 de septiembre de 2024 @ 3:57 PM