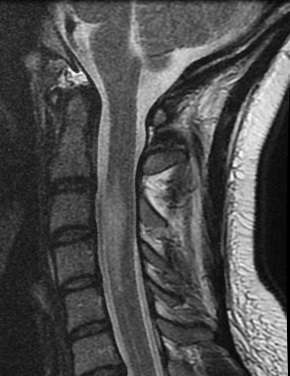
La infarto de la médula espinal es una condición clínica relativamente infrecuente, que generalmente se presenta en el territorio de la arteria espinal anterior. Esta arteria es responsable del suministro sanguíneo de los dos tercios anteriores de la médula espinal y está irrigada por un número limitado de arterias afluentes. La interrupción del flujo sanguíneo en una o más de estas arterias puede resultar en un infarto, lo cual puede ser provocado por diversas condiciones patológicas, como la disección aórtica, el aneurisma aórtico, la aortografía, la poliarteritis, la hipotensión severa o como consecuencia de la reparación quirúrgica de la aorta torácica o abdominal.
A diferencia de la arteria espinal anterior, las arterias espinales posteriores reciben su irrigación de un mayor número de arterias que se distribuyen a lo largo de diferentes niveles de la médula espinal. Esta diferencia en el suministro vascular es significativa, ya que la hipoperfusión de la médula espinal puede llevar a un síndrome de cordón central, que se caracteriza por debilidad distal de tipo motoneuronal inferior y pérdida de la apreciación del dolor y la temperatura, mientras que la función de los cordones posteriores permanece preservada.
Dado que la arteria espinal anterior tiene numerosos afluentes en la región cervical, los infartos relacionados con esta arteria tienden a ocurrir en segmentos más caudales de la médula espinal. La presentación clínica de un infarto de médula espinal se caracteriza por un inicio agudo de paraplejía flácida y areflexiva. Este cuadro clínico evoluciona, después de unos días o semanas, hacia una paraplejía espástica acompañada de respuestas plantares extensores. Además, se observa una pérdida sensorial disociada, donde hay una alteración en la percepción del dolor y la temperatura, mientras que las sensaciones de vibración y la percepción de la posición articular permanecen intactas.
El riesgo de infarto de médula espinal en el contexto de la cirugía de aorta abdominal y la reparación endovascular torácica es una preocupación significativa, debido a la posible reducción del flujo sanguíneo adecuado a la médula espinal. Una de las estrategias que se ha implementado para mitigar este riesgo es el drenaje de líquido cefalorraquídeo a través de un catéter colocado en el espacio subaracnoideo lumbar. Esta técnica tiene como objetivo reducir la presión intraespinal durante el procedimiento quirúrgico, lo que puede ayudar a prevenir la isquemia de la médula espinal.
El drenaje de líquido cefalorraquídeo permite aliviar la presión sobre la médula espinal, lo que se considera crucial durante las etapas críticas de la cirugía aórtica. Este enfoque puede ser particularmente efectivo en procedimientos donde se espera que haya una manipulación significativa de la aorta, ya que tales intervenciones pueden comprometer el flujo sanguíneo a los vasos que irrigan la médula espinal, especialmente la arteria espinal anterior. Al disminuir la presión dentro del canal espinal, se facilita el flujo sanguíneo y se reduce el riesgo de infarto en el tejido medular.
Si se presentan signos de infarto de médula espinal después de la cirugía, se ha observado de manera anecdótica que la elevación de la presión arterial durante un período de 24 a 48 horas, junto con el drenaje lumbar, puede mejorar los resultados clínicos. Esta estrategia se basa en la premisa de que el aumento de la presión arterial puede contribuir a restaurar el flujo sanguíneo en la médula espinal afectada, proporcionando oxígeno y nutrientes a las áreas comprometidas y potencialmente reduciendo el daño isquémico.
Adicionalmente, el drenaje de líquido cefalorraquídeo y la elevación de la presión arterial no solo se aplican en el contexto de la cirugía aórtica, sino que también se han intentado en pacientes que experimentan infartos de médula espinal debido a otras causas. Esto resalta la importancia de estas intervenciones en la gestión de la isquemia medular, permitiendo una respuesta más efectiva ante diferentes situaciones patológicas.
En términos generales, el tratamiento del infarto de médula espinal suele ser sintomático, lo que implica la gestión de los síntomas y la rehabilitación del paciente. Esto puede incluir la terapia física y ocupacional, así como el uso de medicamentos para controlar el dolor y facilitar la función neurológica. Sin embargo, la prevención de la isquemia mediante estrategias como el drenaje de líquido cefalorraquídeo y la optimización de la presión arterial son aspectos clave que pueden influir en el pronóstico y la recuperación del paciente.

Fuente y lecturas recomendadas:
- Goldman, L., & Schafer, A. I. (Eds.). (2020). Goldman-Cecil Medicine (26th ed.). Elsevier.
- Loscalzo, J., Fauci, A. S., Kasper, D. L., Hauser, S. L., Longo, D. L., & Jameson, J. L. (Eds.). (2022). Harrison. Principios de medicina interna (21.ª ed.). McGraw-Hill Education.
- Papadakis, M. A., McPhee, S. J., Rabow, M. W., & McQuaid, K. R. (Eds.). (2024). Diagnóstico clínico y tratamiento 2025. McGraw Hill.
- Rozman, C., & Cardellach López, F. (Eds.). (2024). Medicina interna (20.ª ed.). Elsevier España.
Originally posted on 5 de abril de 2025 @ 12:24 AM