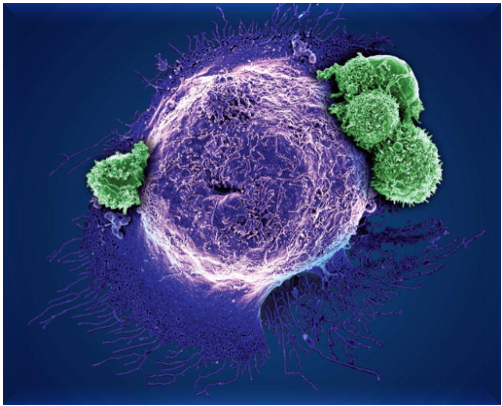
La terapia celular adoptiva con linfocitos T modificados genéticamente para expresar receptores de antígeno quimérico constituye un cambio paradigmático en la biomedicina contemporánea porque integra, en un mismo sistema terapéutico, los principios de la inmunología adaptativa, la ingeniería genética y la medicina personalizada. Su emergencia actual como plataforma capaz de generar “vehículos de inducción” se explica por la convergencia de avances tecnológicos que han permitido superar limitaciones históricas en la especificidad, activación y persistencia de las células inmunitarias.
En condiciones fisiológicas, los linfocitos T reconocen antígenos mediante el receptor de células T, el cual depende de la presentación antigénica mediada por el complejo mayor de histocompatibilidad. Este mecanismo, aunque altamente específico, restringe la capacidad de reconocimiento y limita la eficiencia frente a células tumorales o alteradas que evaden dicha presentación. La introducción de receptores de antígeno quimérico transforma radicalmente esta limitación: estos receptores son proteínas sintéticas que combinan dominios extracelulares derivados de inmunoglobulinas con dominios intracelulares de señalización propios de los linfocitos T, lo que permite el reconocimiento directo de antígenos de superficie sin requerir procesamiento ni presentación clásica .
Desde una perspectiva mecanística, la razón por la cual la terapia celular ha comenzado a proporcionar estos “vehículos de inducción” radica en que las células T modificadas dejan de ser simples efectores inmunitarios y se convierten en plataformas programables. La inserción del gen que codifica el receptor quimérico, usualmente mediante vectores virales como lentivirus o retrovirus, confiere a cada célula una nueva especificidad antigénica dirigida contra moléculas particulares del paciente, como el CD19 en neoplasias de linaje B . Este proceso transforma a los linfocitos en entidades terapéuticas vivas capaces de expandirse, persistir y adaptarse dinámicamente dentro del organismo.
La evolución estructural de los receptores quiméricos explica también el desarrollo reciente de esta tecnología. Las primeras generaciones de CAR presentaban únicamente dominios de activación básicos y mostraban una proliferación limitada in vivo. Sin embargo, la incorporación de dominios coestimuladores, como CD28 o 4-1BB, permitió reproducir las señales fisiológicas completas necesarias para la activación, expansión clonal y supervivencia prolongada de las células T. Este refinamiento molecular ha sido determinante para convertir una estrategia experimental en una herramienta clínica eficaz .
Otro elemento central es la individualización terapéutica. A diferencia de los fármacos convencionales, las células CAR-T se generan a partir del propio paciente, lo que reduce el riesgo de rechazo inmunológico y permite diseñar receptores dirigidos a antígenos específicos de su enfermedad. Este enfoque convierte a la terapia celular en un sistema de administración altamente personalizado, donde el “vehículo” no es una molécula inerte, sino una célula viva con capacidad de migración, reconocimiento y destrucción selectiva de células diana .
Además, la terapia celular contemporánea ha logrado integrar conceptos de amplificación biológica. Una vez reintroducidas en el organismo, las células modificadas no actúan de manera estática, sino que proliferan y generan una respuesta inmunitaria amplificada, coordinando tanto mecanismos de inmunidad adaptativa como innata. Esta capacidad de autoexpansión convierte a las células CAR-T en sistemas de entrega terapéutica autosostenidos, lo que explica su eficacia incluso en enfermedades refractarias a tratamientos convencionales .
El desarrollo reciente de herramientas de edición genética y biotecnología avanzada ha permitido optimizar la seguridad, especificidad y durabilidad de estas células. La posibilidad de editar genes, modular la expresión de receptores y diseñar circuitos celulares complejos ha consolidado a la terapia celular como una plataforma emergente de medicina de precisión. En este contexto, las células modificadas funcionan no solo como agentes citotóxicos, sino como sistemas inteligentes capaces de inducir respuestas inmunológicas específicas y sostenidas.

Fuente y lecturas recomendadas:
-
Cuenca JA, Schettino MG, Vera KE, Tamariz LE. Terapia de células T con receptores de antígenos quiméricos: revisión de la literatura. Gaceta Mexicana de Oncología, 2022.
-
Morales-Hernández O, Méndez-Flores S. Células CAR-T en dermatología: mecanismos de acción y aplicaciones en enfermedades autoinmunes. Revista Médica del IMSS, 2025.
-
Pinto-Pulido EL, López de Hontanar-Torres G. CAR-T Cell Therapy in Dermatology. Actas Dermo-Sifiliográficas, 2025.
-
Patiño-Escobar B. Terapia CAR-T: fundamentos moleculares, retos clínicos y nuevas perspectivas. Revista Colombiana de Hematología y Oncología, 2026.
-
Burgaleta Alonso de Ozalla C. Visión actual de la terapia con células CAR-T. Universidad de Alcalá, 2022.
-
Mayo Clinic. Uso de tijeras moleculares para mejorar la terapia con células CAR-T, 2024.