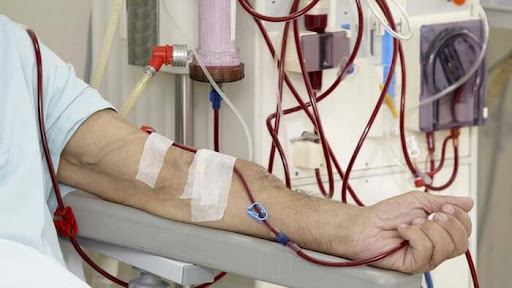
El acceso vascular constituye el elemento estructural indispensable para la realización de la hemodiálisis, ya que permite establecer una comunicación funcional entre el sistema circulatorio del paciente y el circuito extracorpóreo del dispositivo dializador. Desde una perspectiva fisiológica, la hemodiálisis implica la depuración de solutos urémicos y el ajuste del equilibrio hidroelectrolítico mediante mecanismos de difusión, convección y ultrafiltración; sin embargo, estos procesos solo pueden llevarse a cabo si existe un flujo sanguíneo adecuado, continuo y seguro.
En condiciones normales, el sistema vascular periférico no está diseñado para tolerar flujos elevados ni punciones repetidas. Por ello, el acceso vascular se configura como una modificación anatómica o un dispositivo artificial que permite alcanzar volúmenes de flujo suficientes, generalmente superiores a los necesarios en la circulación basal, para garantizar una depuración eficiente. Esta característica explica por qué el acceso vascular es considerado la “línea de vida” del paciente con insuficiencia renal crónica: sin un acceso funcional, la terapia sustitutiva renal simplemente no puede realizarse.
Además, la calidad del acceso vascular influye de manera directa en la eficacia dialítica. Un flujo inadecuado o turbulento puede reducir la tasa de aclaramiento de toxinas, favorecer la recirculación sanguínea y comprometer la eliminación de productos nitrogenados. A largo plazo, estas alteraciones se traducen en un peor control metabólico, mayor inflamación sistémica y aumento del riesgo cardiovascular, lo cual impacta negativamente en la supervivencia del paciente. De igual manera, la presencia de complicaciones asociadas al acceso, como infecciones o trombosis, incrementa la morbilidad, la necesidad de hospitalización y deteriora la calidad de vida.
Tipos de acceso vascular
a) Fístula arteriovenosa
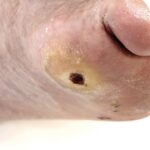
La fístula arteriovenosa es una anastomosis quirúrgica directa entre una arteria y una vena, generalmente en las extremidades superiores. Esta conexión provoca un aumento progresivo del flujo sanguíneo venoso y un engrosamiento de la pared vascular, proceso conocido como maduración. Desde el punto de vista hemodinámico, la arterialización de la vena permite soportar flujos elevados y punciones repetidas sin colapsarse.
La superioridad de la fístula arteriovenosa radica en su naturaleza autóloga, es decir, utiliza los propios vasos del paciente, lo que reduce significativamente el riesgo de infecciones y de fenómenos trombóticos. Asimismo, presenta una mayor permeabilidad a largo plazo, lo que se traduce en una menor necesidad de intervenciones correctivas. No obstante, requiere un periodo de maduración que puede extenderse varias semanas o meses, durante el cual el acceso no es utilizable.
b) Injerto arteriovenoso
El injerto arteriovenoso consiste en la interposición de un conducto protésico, habitualmente de material sintético, entre una arteria y una vena. Este tipo de acceso se emplea cuando las condiciones anatómicas del paciente impiden la creación de una fístula autóloga, como ocurre en casos de venas de pequeño calibre o previamente dañadas.
Desde una perspectiva funcional, el injerto permite un flujo relativamente elevado y puede ser utilizado en un tiempo más corto que la fístula. Sin embargo, la presencia de material sintético introduce una superficie no biológica que favorece la activación de la cascada de coagulación y la adhesión bacteriana, lo que explica su mayor propensión a la trombosis y a las infecciones en comparación con la fístula.
c) Catéter venoso central
El catéter venoso central es un dispositivo intravascular que se inserta en venas de gran calibre, como la vena yugular interna o la vena subclavia, con el extremo distal ubicado en la circulación central. Su principal ventaja es la disponibilidad inmediata, lo que lo convierte en una opción útil en situaciones de urgencia o cuando no existe otro acceso funcional.
No obstante, desde el punto de vista fisiopatológico, el catéter altera la integridad de la barrera cutánea y genera un trayecto directo para la entrada de microorganismos al torrente sanguíneo. Además, su diseño favorece la formación de biopelículas bacterianas y la aparición de trombos intraluminales. Estas características explican su elevada tasa de complicaciones infecciosas y trombóticas, así como su menor eficiencia en términos de flujo sanguíneo.
Selección del acceso vascular
La elección del tipo de acceso vascular no debe basarse en un criterio único, sino en una valoración integral del paciente. Este proceso implica analizar múltiples variables clínicas, anatómicas y sociales que condicionan tanto la viabilidad del acceso como su pronóstico a largo plazo.
Las comorbilidades, como la diabetes mellitus o la enfermedad vascular periférica, pueden afectar la calidad de los vasos sanguíneos y limitar las opciones disponibles. La anatomía vascular, evaluada mediante exploración clínica e imágenes, determina la factibilidad técnica de cada tipo de acceso. Asimismo, la expectativa de vida influye en la decisión terapéutica: en pacientes con mayor supervivencia prevista, se priorizan accesos con mayor durabilidad.
Por otro lado, las preferencias del paciente adquieren relevancia en el contexto de la medicina centrada en la persona, ya que aspectos como la comodidad, la imagen corporal y la facilidad de cuidado influyen en la adherencia al tratamiento. En conjunto, la selección del acceso vascular representa un equilibrio entre factores biológicos, técnicos y humanos.
Evaluación clínica y monitoreo continuo
El acceso vascular no es una estructura estática, sino un sistema dinámico susceptible a cambios progresivos que pueden comprometer su funcionamiento. Por ello, la evaluación clínica periódica constituye una herramienta fundamental para la detección temprana de disfunciones.
La inspección permite identificar signos de inflamación, eritema, edema o alteraciones cutáneas que pueden sugerir infección o problemas estructurales. La palpación aporta información sobre la presencia de vibración o frémito, indicador de flujo adecuado, así como sobre la consistencia del vaso. La auscultación, mediante el uso del estetoscopio, permite evaluar el soplo característico del acceso y detectar cambios en su intensidad o tonalidad.
El objetivo de este monitoreo es reconocer accesos en riesgo antes de que se produzca una falla completa. La detección precoz de alteraciones permite implementar intervenciones oportunas, como angioplastias o revisiones quirúrgicas, que prolongan la vida útil del acceso y evitan complicaciones mayores.
El manejo del acceso vascular requiere una participación activa del médico en diferentes niveles de atención. En particular, el personal de atención primaria desempeña un papel esencial en la vigilancia continua, dado su contacto frecuente con el paciente.
La detección precoz de signos de alarma, la educación del paciente sobre el cuidado del acceso y la coordinación con especialistas son funciones clave que contribuyen a mantener la funcionalidad del acceso. Este enfoque preventivo reduce la incidencia de complicaciones, mejora los resultados clínicos y optimiza la calidad de vida del paciente.
El acceso vascular debe abordarse desde una perspectiva integral que involucre a múltiples disciplinas. La colaboración entre nefrólogos, cirujanos vasculares, radiólogos intervencionistas y personal de enfermería permite una atención coordinada y eficiente.
El seguimiento a largo plazo es fundamental, ya que el acceso está sujeto a cambios progresivos a lo largo del tiempo. La intervención temprana ante cualquier alteración representa una estrategia clave para preservar su funcionalidad.
Complicaciones
Las complicaciones del acceso vascular derivan principalmente de alteraciones hemodinámicas, procesos trombóticos y fenómenos infecciosos.
La trombosis ocurre como resultado de la activación de la coagulación en zonas de flujo turbulento o estasis sanguínea, frecuentemente asociada a estenosis subyacentes. La estenosis venosa central, por su parte, se produce por proliferación intimal y fibrosis, lo que reduce el calibre del vaso y limita el flujo.
El síndrome de robo vascular es una complicación hemodinámica en la que el flujo sanguíneo se desvía hacia el acceso, comprometiendo la perfusión distal y provocando síntomas isquémicos. Los aneurismas de la fístula representan dilataciones anormales de la pared vascular, consecuencia de la presión sostenida y las punciones repetidas.
La identificación temprana de estas complicaciones es crucial, ya que permite intervenir antes de que se produzca la pérdida del acceso, lo que implicaría la necesidad de procedimientos adicionales y un mayor riesgo para el paciente.

Fuente y lecturas recomendadas:
- Arasu, R., Jegatheesan, D., & Sivakumaran, Y. (2022). Overview of hemodialysis access and assessment. Canadian family physician Medecin de famille canadien, 68(8), 577–582. https://doi.org/10.46747/cfp.6808577