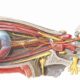
La articulación del hombro es un ejemplo clásico de una articulación esferoidea o enartrosis, caracterizada por la articulación de una superficie esférica (la cabeza del húmero) con una cavidad receptora (la cavidad glenoidea de la escápula). Esta disposición anatómica también se observa en la articulación de la cadera; sin embargo, existen diferencias biomecánicas fundamentales entre ambas. Mientras que la articulación coxofemoral se encuentra profundamente contenida en el acetábulo óseo y reforzada por potentes ligamentos capsulares, la articulación glenohumeral sacrifica estabilidad estructural en favor de una notable amplitud de movimiento. Esta movilidad superior permite al ser humano ejecutar gestos complejos como lanzar, nadar o alcanzar objetos en múltiples planos, pero también la convierte en una de las articulaciones más vulnerables a la inestabilidad.
La estabilidad del hombro depende en gran medida de estructuras dinámicas y pasivas. Entre los principales estabilizadores dinámicos se encuentran los músculos del manguito rotador —el supraespinoso, infraespinoso, redondo menor y subescapular—, los cuales mantienen centrada la cabeza humeral en la glenoides durante los movimientos. Además, el control neuromuscular de la escápula (conocido como cinemática escapular) juega un papel crucial, ya que proporciona una base estable para la acción del húmero. Cuando existe debilidad en estos músculos o descoordinación escapular, se compromete el equilibrio articular, favoreciendo episodios de inestabilidad.
La gran mayoría de los episodios de luxación glenohumeral, aproximadamente un noventa y cinco por ciento, ocurren en dirección anterior. Estas dislocaciones se presentan comúnmente como consecuencia de un traumatismo directo, habitualmente al caer con el brazo extendido, en abducción y rotación externa. El paciente suele referir dolor agudo y una sensación clara de que el hombro «se ha salido de su lugar», especialmente cuando reproduce la posición en que ocurrió la lesión.
Las luxaciones posteriores, en cambio, son mucho menos frecuentes y suelen estar asociadas a mecanismos de gran energía o condiciones clínicas específicas como caídas desde alturas, crisis epilépticas o descargas eléctricas, en las que el músculo subescapular puede contraerse de manera violenta, forzando la cabeza humeral hacia atrás.
Una luxación traumática del hombro puede evolucionar hacia un estado de inestabilidad crónica, especialmente en pacientes jóvenes. De hecho, la probabilidad de sufrir una nueva dislocación después del primer episodio es inversamente proporcional a la edad. Individuos menores de veintiún años presentan tasas de recurrencia que oscilan entre el setenta y el noventa por ciento. En contraste, aquellos mayores de cuarenta años tienen un riesgo significativamente menor, aunque no despreciable, de entre veinte y treinta por ciento. Sin embargo, si un paciente sufre una segunda luxación, la probabilidad de recurrencia posterior asciende a más del noventa y cinco por ciento, independientemente de la edad.
Otros factores de riesgo incluyen el sexo masculino y la presencia de hiperlaxitud articular, es decir, una laxitud excesiva de los ligamentos, que puede ser congénita o adquirida. En jóvenes deportistas, especialmente en aquellos que practican disciplinas que implican movimientos repetitivos por encima del nivel del hombro —como natación, gimnasia o béisbol—, pueden desarrollarse dislocaciones sin un evento traumático claro. Estas dislocaciones atraumáticas suelen originarse en microtraumatismos repetitivos o inestabilidad ligamentosa intrínseca, y se asocian con mecanismos compensatorios que, con el tiempo, provocan desequilibrio muscular y articular.
Un hallazgo común tras una dislocación traumática en personas jóvenes activas es la lesión del labrum glenoideo, una estructura fibrocartilaginosa que actúa como punto de inserción para los ligamentos glenohumerales y amplía la superficie de contacto de la cavidad glenoidea. En aproximadamente el noventa por ciento de los casos, se produce un desgarro en la región anteroinferior del labrum, conocido como lesión de Bankart. Esta lesión constituye una causa anatómica persistente de inestabilidad recurrente.
Por otro lado, en pacientes mayores de cincuenta y cinco años, una luxación del hombro se asocia con mayor frecuencia a desgarros del manguito rotador o fracturas óseas, dada la menor elasticidad de los tejidos y la tendencia a la degeneración estructural con la edad.
Manifestaciones clínicas
En una luxación traumática aguda del hombro, el cuadro clínico suele ser característico y de presentación súbita. Los pacientes típicamente experimentan un dolor intenso e incapacitante de aparición inmediata tras el traumatismo, acompañado de una deformidad evidente en la articulación glenohumeral. Esta deformidad obedece al desplazamiento de la cabeza del húmero fuera de su posición anatómica habitual, situándose, en la mayoría de los casos, en una posición anterior respecto a la cavidad glenoidea. Como reflejo protector y por la alteración de la mecánica articular, el paciente adopta una postura fija en la que mantiene el brazo levemente separado del cuerpo, con el codo flexionado y el hombro en rotación externa. Este patrón postural, junto con el contorno anómalo del deltoides, suele orientar rápidamente al diagnóstico clínico.
Una vez realizada la reducción articular —habitualmente mediante maniobras ortopédicas bajo sedación—, la sintomatología no se resuelve de forma inmediata. Es común que, especialmente tras un primer episodio, el paciente presente dolor residual y una limitación funcional significativa durante un periodo de aproximadamente cuatro a seis semanas. Esta restricción se debe a la inflamación persistente de los tejidos blandos periarticulares, a la distensión capsular y, en algunos casos, a lesiones asociadas como desgarros del labrum o microfracturas.
En sujetos con antecedentes de múltiples episodios de luxación, la experiencia clínica suele diferir. La repetición de dislocaciones puede generar una mayor tolerancia al dolor, por lo que estos pacientes tienden a referir una sintomatología menos intensa con cada nuevo evento. No obstante, esta “adaptación” clínica se acompaña frecuentemente de un mayor grado de inestabilidad articular y deterioro funcional progresivo.
Por su parte, las luxaciones posteriores del hombro presentan un desafío diagnóstico mayor. Estas lesiones, aunque menos frecuentes, pueden pasar desapercibidas inicialmente debido a una menor deformidad aparente. A diferencia de la luxación anterior, el paciente mantiene el brazo en una posición de rotación interna, lo cual enmascara el contorno del hombro y puede simular una contractura muscular o una lesión menos grave. Clínicamente, los pacientes suelen manifestar dificultades para realizar movimientos que exijan empuje hacia adelante, como abrir una puerta o levantarse apoyándose con las manos, lo que puede orientar hacia el diagnóstico correcto.
En contraste con los cuadros traumáticos, la inestabilidad glenohumeral de origen no traumático —frecuente en personas con hiperlaxitud ligamentosa o atletas que realizan gestos repetitivos por encima de la cabeza— suele ser bien tolerada en la vida cotidiana. Estos pacientes describen, más que dolor, una sensación intermitente de deslizamiento o de que “el hombro se sale”, especialmente durante actividades exigentes como lanzar, levantar peso o nadar. Este tipo de inestabilidad puede cursar con episodios de subluxación transitoria que se reducen de manera espontánea, sin necesidad de intervención médica, y con resolución de los síntomas en pocos días.
La evaluación clínica de la inestabilidad del hombro incluye una serie de pruebas específicas que buscan reproducir los síntomas del paciente o provocar signos clínicos que sugieran una alteración del equilibrio articular. Entre ellas se encuentran la prueba de aprehensión, que valora la sensación de inseguridad ante la rotación externa del brazo en abducción; la maniobra de desplazamiento de carga (“load and shift”), que evalúa la traslación de la cabeza humeral en la cavidad glenoidea; y la prueba de O’Brien, diseñada para identificar lesiones del labrum superior, especialmente en inestabilidades asociadas a deportes de lanzamiento.
A pesar de la inestabilidad, muchos pacientes conservan una movilidad articular aparentemente normal. Esto puede deberse a la integridad de los componentes musculares y tendinosos o a mecanismos compensatorios neuromusculares. Por tanto, un rango de movimiento preservado no excluye la presencia de una inestabilidad subyacente, lo cual destaca la importancia de una exploración física detallada y una historia clínica orientada para establecer un diagnóstico preciso.
Exámenes diagnósticos
En el abordaje diagnóstico de una luxación aguda del hombro, la obtención de estudios por imágenes es fundamental tanto para confirmar la dirección de la dislocación como para identificar posibles lesiones óseas asociadas. La modalidad inicial y de mayor disponibilidad es la radiografía convencional, la cual debe realizarse en una serie completa de vistas que permitan evaluar con precisión la relación entre la cabeza del húmero y la cavidad glenoidea de la escápula. Esta serie estándar debe incluir una proyección anteroposterior del hombro y una vista axilar lateral, también conocida como vista axilar glenohumeral.
La proyección anteroposterior proporciona una visión general de las estructuras óseas del hombro, pero puede resultar insuficiente, especialmente en luxaciones posteriores, debido a la superposición de estructuras que enmascara el desplazamiento posterior de la cabeza humeral. Por esta razón, es imprescindible complementar con vistas ortogonales —es decir, tomadas desde ángulos perpendiculares— que permitan observar el desplazamiento en diferentes planos. La vista axilar lateral cumple este propósito, ya que muestra la posición real de la cabeza humeral en relación con la glenoides, lo que facilita la identificación tanto de luxaciones anteriores como posteriores, incluso en el contexto de dolor agudo y limitación del movimiento.
Contrario a lo que se podría suponer, la vista axilar lateral puede realizarse de forma segura incluso en pacientes con una luxación reciente y dolorosa. Esta maniobra radiográfica, si es ejecutada con cuidado, evita la exacerbación del dolor y permite un diagnóstico preciso sin requerir manipulaciones agresivas. En cambio, la vista en «Y» de escápula, aunque útil para detectar fracturas del cuerpo escapular o alteraciones groseras de la alineación, no posee la sensibilidad suficiente para confirmar o descartar de manera confiable una luxación glenohumeral, especialmente si esta es posterior o sutil.
En el caso de lesiones crónicas o cuadros de inestabilidad persistente, estas proyecciones radiográficas continúan siendo de utilidad, ya que permiten identificar secuelas estructurales como fracturas por compresión de la cabeza humeral —conocidas como lesiones de Hill-Sachs—, típicamente localizadas en la porción posterosuperior del húmero, y asociadas a episodios de luxación anterior. Asimismo, pueden evidenciar irregularidades en el contorno de la glenoides o pérdida ósea significativa, factores que contribuyen a la recurrencia de la inestabilidad.
No obstante, las radiografías simples poseen limitaciones importantes en la evaluación de estructuras de tejidos blandos, como el labrum glenoideo, los ligamentos glenohumerales y el manguito rotador. Para este propósito, la resonancia magnética se convierte en la herramienta diagnóstica de elección. Este estudio permite visualizar con gran detalle las estructuras capsuloligamentosas y tendinosas, y es particularmente valioso para detectar desgarros del labrum y rupturas del manguito rotador que suelen acompañar a las luxaciones, sobre todo en pacientes de mayor edad o en lesiones de alta energía.
La resonancia magnética con artrografía, que implica la inyección intraarticular de un medio de contraste antes de la adquisición de imágenes, mejora significativamente la sensibilidad y especificidad para detectar lesiones labrales y ligamentarias. Esta técnica permite delinear con claridad los contornos del labrum y evaluar la integridad de las uniones capsulolabral y capsuloligamentosa, áreas clave en la estabilidad glenohumeral.
Por último, cuando se sospecha una pérdida ósea significativa en la cabeza humeral o en el borde anterior de la glenoides, especialmente en pacientes candidatos a intervención quirúrgica, la tomografía computarizada tridimensional se convierte en una herramienta diagnóstica esencial. Esta modalidad ofrece una representación volumétrica precisa de los defectos óseos, permitiendo cuantificar la magnitud de la pérdida y planificar de forma óptima las estrategias reconstructivas, ya sea mediante injertos óseos, técnicas de transferencia o estabilización protésica.
Tratamiento
Dislocación aguda
En el contexto de una luxación aguda del hombro, la prioridad terapéutica inmediata consiste en lograr la reducción anatómica de la articulación glenohumeral. Esta maniobra debe realizarse lo antes posible, idealmente en el servicio de urgencias, para evitar complicaciones como el compromiso neurovascular, el espasmo muscular prolongado o el daño estructural adicional a tejidos blandos y superficies articulares.
Existen diversas técnicas para llevar a cabo la reducción manual, pero el principio subyacente en todas ellas es restaurar la congruencia entre la cabeza del húmero y la cavidad glenoidea sin provocar traumatismos adicionales. Entre los métodos más utilizados y menos invasivos se encuentra el procedimiento de Stimson. En esta técnica, el paciente es colocado en decúbito prono sobre una camilla, dejando el brazo afectado colgando libremente hacia el suelo. Se fija un peso moderado —generalmente entre tres y cinco kilogramos— al extremo distal del brazo, generando una tracción suave y sostenida sobre la articulación luxada durante un período de veinte a treinta minutos. Esta tracción continua permite la relajación progresiva de los músculos periarticulares, especialmente el deltoides y el pectoral mayor, y facilita que la cabeza humeral regrese por sí sola a su posición normal. Si al cabo del tiempo estipulado no se ha logrado la reducción, puede añadirse una maniobra de movilización medial suave para completar el procedimiento sin generar fuerza excesiva.
Otras técnicas de reducción también emplean el principio de tracción y contratracción. En estas, el paciente se encuentra habitualmente en posición supina, y se aplica una fuerza axial controlada sobre el brazo mientras se estabiliza el tronco. La maniobra puede complementarse con rotaciones suaves del húmero hacia adentro y hacia afuera para guiar la cabeza humeral de vuelta a su sitio. Estas maniobras deben realizarse bajo sedación o analgesia adecuada, de modo que el paciente esté lo suficientemente relajado como para permitir la manipulación sin resistencia muscular involuntaria, lo cual aumenta significativamente las probabilidades de una reducción exitosa y atraumática.
Una vez logrado el reacomodo de la articulación, el tratamiento inicial continúa con la inmovilización del hombro mediante un cabestrillo, generalmente durante un período de dos a cuatro semanas. Este periodo permite la cicatrización de los tejidos capsulolabrosos lesionados y disminuye el riesgo de una nueva luxación en las primeras fases de recuperación. Sin embargo, es importante no prolongar excesivamente esta fase de inmovilización, ya que podría conducir a rigidez articular y pérdida de función. Por ello, a partir de los primeros días tras la reducción, se indican ejercicios pendulares suaves —conocidos como ejercicios de Codman— para promover la movilidad pasiva sin poner en tensión los tejidos reparados.
A medida que avanza la recuperación, se incorpora un programa de fisioterapia que incluye ejercicios activos de movilidad y fortalecimiento del manguito rotador y los estabilizadores escapulares. La rehabilitación precoz no solo contribuye a restaurar el rango de movimiento, sino que también es fundamental para prevenir nuevas dislocaciones, especialmente en pacientes jóvenes o deportistas. Asimismo, se recomienda evitar actividades de alto impacto o deportes con riesgo de contacto durante las fases iniciales de la recuperación.
Desde el punto de vista anatómico, una consecuencia común de la luxación traumática del hombro es la lesión del labrum glenoideo anteroinferior, conocida como lesión de Bankart. Esta lesión compromete la inserción capsulolabral, debilitando la integridad de la articulación y favoreciendo la recurrencia. Si bien el tratamiento conservador puede ser suficiente tras el primer episodio, se ha demostrado que en pacientes que sufren una segunda luxación, el riesgo de recurrencia aumenta considerablemente. En estos casos, la única intervención que ha demostrado reducir de manera efectiva la tasa de nuevos episodios es el tratamiento quirúrgico.
Las intervenciones quirúrgicas pueden realizarse mediante técnicas abiertas o artroscópicas, y ambas han mostrado resultados comparables en cuanto a estabilidad postoperatoria y retorno a la actividad física. Sin embargo, la presencia de deterioro óseo, como defectos importantes en la cabeza humeral (lesión de Hill-Sachs) o en el borde anterior de la glenoides, puede comprometer el éxito de la cirugía. A mayor pérdida ósea, menor probabilidad de obtener un resultado funcional satisfactorio, lo que hace necesario realizar reconstrucciones óseas o transferencias tendinosas en ciertos casos.
Finalmente, se ha establecido que la recurrencia de dislocaciones no tratadas adecuadamente predispone al desarrollo de artrosis glenohumeral secundaria. Esta degeneración progresiva del cartílago articular y de las superficies óseas contribuye a la pérdida de función, dolor crónico y eventual necesidad de tratamientos más invasivos, como la artroplastia.
Inestabilidad atraumática del hombro
La inestabilidad atraumática del hombro constituye un cuadro clínico distinto al de la inestabilidad de origen traumático, tanto en su fisiopatología como en su abordaje terapéutico. Esta forma de inestabilidad se caracteriza por la pérdida progresiva o intermitente del centrado de la cabeza humeral dentro de la cavidad glenoidea, en ausencia de un episodio traumático desencadenante. Suele observarse en individuos con hiperlaxitud ligamentosa congénita o en aquellos sometidos a movimientos repetitivos de alto rango articular, como ocurre en deportistas que realizan gestos por encima de la cabeza de forma sostenida —nadadores, gimnastas, lanzadores, entre otros—. En estos casos, el desequilibrio biomecánico no proviene de un daño estructural agudo, sino de una alteración funcional y adaptativa de los estabilizadores dinámicos y pasivos del complejo glenohumeral.
A diferencia de la inestabilidad traumática, cuyo manejo inicial suele incluir reducción urgente y, en muchos casos, una eventual corrección quirúrgica, la inestabilidad atraumática se beneficia fundamentalmente de un tratamiento conservador. La piedra angular del manejo es la fisioterapia especializada, orientada a reentrenar los mecanismos de control neuromuscular y restaurar la estabilidad dinámica del hombro. Este programa debe ser continuo y sostenido en el tiempo, e incluir ejercicios específicos de estabilización escapular, fortalecimiento del manguito rotador, reeducación postural y control del movimiento. La musculatura periescapular —incluyendo al trapecio, romboides y serrato anterior— desempeña un rol crítico, ya que la escápula constituye la base móvil sobre la cual se articula el húmero.
Además del trabajo de fortalecimiento, suele ser necesario modificar las actividades de la vida diaria o los patrones de movimiento durante el deporte, con el fin de evitar las posiciones que provocan subluxación o sensación de inestabilidad. La adhesión a este tipo de programa, incluso como medida de mantenimiento a largo plazo, es determinante para evitar el deterioro progresivo de la función articular.
Desde el punto de vista quirúrgico, el tratamiento de la inestabilidad atraumática plantea mayores desafíos y tiene tasas de éxito inferiores en comparación con los procedimientos aplicados en casos de inestabilidad postraumática. Esto se debe a que, en muchos pacientes con inestabilidad atraumática, no existe una lesión anatómica clara y localizada, como ocurre con la lesión de Bankart en las luxaciones traumáticas. Por lo tanto, las técnicas artroscópicas estándar orientadas a reparar el labrum o tensar la cápsula pueden no ser suficientes o resultar ineficaces si no se corrige simultáneamente la causa funcional de fondo.
No obstante, en pacientes con dislocaciones recurrentes —independientemente del origen inicial—, la fisiopatología se complica progresivamente. Con cada nuevo episodio de luxación, se incrementa el riesgo de desarrollar pérdida ósea tanto en el borde anterior de la glenoides como en la cabeza humeral. También es más probable encontrar patología asociada del tendón del bíceps, como lesiones del complejo bicipitoglenoidal (lesiones tipo SLAP). Estas alteraciones estructurales pueden dificultar la resolución conservadora del cuadro y aumentar la necesidad de intervenciones quirúrgicas más complejas.
En estos casos avanzados, cuando el tejido capsulolabral ya no proporciona estabilidad y existe un componente significativo de pérdida ósea, las técnicas quirúrgicas de estabilización deben incluir procedimientos de refuerzo óseo. Estos pueden implicar la transferencia de injertos óseos autólogos o aloinjertos —como en el procedimiento de Latarjet—, con el objetivo de restaurar el soporte glenoideo y prevenir nuevas luxaciones. La cirugía abierta suele ser preferida en estos escenarios, ya que permite un control más directo de la anatomía y facilita la colocación precisa del injerto óseo. Aunque la artroscopia también puede emplearse en manos expertas, sus resultados son más predecibles en inestabilidades traumáticas con lesiones bien definidas.

Fuente y lecturas recomendadas:
- Gottlieb M et al. Point-of-care ultrasound for the diagnosis of shoulder dislocation: a systematic review and meta-analysis. Am J Emerg Med. 2019;37:757. [PMID: 30797607]
- Hettrich CM et al. Predictors of bone loss in anterior glenohumeral instability. Am J Sports Med. 2023;51:1286. [PMID: 36939180]
- Vopat ML et al. Differences in outcomes between anterior and posterior shoulder instability after arthroscopic Bankart repair: a systematic review and meta-analysis. Orthop J Sports Med. 2021;9:23259671211006437. [PMID: 34104660]