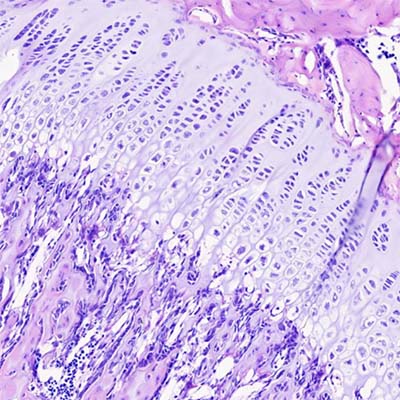
La osificación endocondral representa un proceso de diferenciación y sustitución tisular profundamente organizado, mediante el cual un modelo cartilaginoso transitorio es progresivamente reemplazado por tejido óseo. Este mecanismo no es simplemente una secuencia de eventos morfológicos, sino una integración dinámica de señales moleculares, cambios metabólicos, transformaciones celulares y adaptaciones estructurales que permiten generar huesos con capacidad de crecimiento longitudinal y resistencia mecánica.
El proceso se inicia, al igual que en otros mecanismos de desarrollo esquelético, con la proliferación y condensación de células mesenquimatosas en regiones específicas del embrión donde se formará el futuro hueso. Estas células, bajo la influencia de factores de crecimiento como los factores de crecimiento de fibroblastos y diversas proteínas morfogénicas óseas, activan programas de expresión génica que las orientan hacia la diferenciación condrogénica. En este contexto, comienzan a sintetizar colágeno tipo dos y otros componentes característicos de la matriz cartilaginosa, lo que marca su transformación en condroblastos.
Los condroblastos secretan activamente matriz extracelular rica en proteoglucanos y colágeno tipo dos, lo que da lugar a la formación de un modelo de cartílago hialino que reproduce, en términos generales, la forma del hueso definitivo. Este molde cartilaginoso no es estático; por el contrario, experimenta crecimiento mediante dos mecanismos complementarios. El crecimiento intersticial ocurre desde el interior del cartílago, a través de la proliferación y actividad secretora de los condrocitos ya diferenciados, lo que permite el aumento en longitud. Paralelamente, el crecimiento por aposición tiene lugar en la superficie del cartílago, donde las células de la capa interna del pericondrio, denominada capa condrogénica, se diferencian en nuevos condroblastos que añaden matriz, contribuyendo principalmente al incremento en el espesor.
A medida que el modelo cartilaginoso alcanza cierto grado de desarrollo, se produce un cambio fundamental en la región media, que corresponde a la futura diáfisis en los huesos largos. Las células del pericondrio en esta zona dejan de generar condrocitos y comienzan a diferenciarse en osteoblastos. Este cambio implica una transformación funcional del tejido que rodea al cartílago, pasando de pericondrio a periostio. En consecuencia, se establece una capa osteogénica capaz de sintetizar matriz ósea.
Los osteoblastos derivados del periostio comienzan a depositar una delgada capa de tejido óseo alrededor del modelo cartilaginoso. Esta estructura, denominada collar óseo, constituye la primera manifestación visible de osificación. Aunque se forma mediante un mecanismo similar al de la osificación intramembranosa, su papel en este contexto es fundamentalmente estructural y regulador, ya que limita la difusión de nutrientes hacia el interior del cartílago y modifica el microambiente de los condrocitos subyacentes.
Como consecuencia de estos cambios, los condrocitos situados en la región central del modelo cartilaginoso experimentan hipertrofia, es decir, aumentan significativamente de tamaño. Durante este proceso, la matriz cartilaginosa circundante es parcialmente reabsorbida, lo que genera tabiques delgados e irregulares entre las células agrandadas. Los condrocitos hipertrofiados comienzan a expresar enzimas como la fosfatasa alcalina, lo que favorece la calcificación de la matriz cartilaginosa. Este fenómeno consiste en la deposición de sales minerales en la matriz, pero no debe confundirse con la mineralización del hueso, ya que ocurre en un contexto tisular diferente y con implicaciones funcionales distintas.
La calcificación de la matriz cartilaginosa tiene consecuencias críticas: al volverse rígida e impermeable, impide la difusión de nutrientes y oxígeno hacia los condrocitos, lo que conduce a su degeneración y muerte. La desaparición de estas células deja espacios vacíos que se fusionan progresivamente, formando cavidades de mayor tamaño en el interior del modelo cartilaginoso.
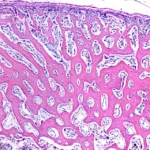
Simultáneamente, vasos sanguíneos provenientes del periostio atraviesan el collar óseo e invaden estas cavidades. Este evento marca un punto de inflexión en el proceso, ya que introduce no solo irrigación, sino también nuevas poblaciones celulares. Entre ellas se encuentran células madre mesenquimatosas que migran junto con los vasos y se diferencian en células osteoprogenitoras dentro de la cavidad. Asimismo, células madre hematopoyéticas acceden a este espacio y comienzan a establecer la médula ósea, que será responsable de la formación de los distintos linajes celulares de la sangre.
En este entorno vascularizado, el cartílago calcificado sufre una degradación parcial, pero no desaparece por completo de inmediato. Persisten fragmentos en forma de espículas irregulares que actúan como un armazón temporal. Las células osteoprogenitoras se adhieren a estas superficies y se diferencian en osteoblastos, los cuales comienzan a sintetizar osteoide. Este material orgánico se deposita sobre las espículas de cartílago calcificado, generando estructuras híbridas denominadas espículas mixtas, compuestas por un núcleo de cartílago calcificado acelular y una capa superficial de tejido óseo en formación que contiene osteocitos.
Estas espículas mixtas representan una fase transitoria. Con el tiempo, el componente cartilaginoso es completamente reabsorbido, mientras que el tejido óseo continúa creciendo por aposición, aumentando su grosor y resistencia. Algunas de estas estructuras pueden ser remodeladas o incluso eliminadas, mientras que otras se consolidan y contribuyen a la arquitectura definitiva del hueso.
El tejido óseo que se forma a través de este mecanismo se denomina hueso endocondral, en referencia a su origen a partir de un molde cartilaginoso. El primer sitio donde se inicia este proceso dentro de la diáfisis de un hueso largo se conoce como centro primario de osificación. A partir de este punto, la formación ósea se expande en dirección longitudinal y radial, coordinando el crecimiento del hueso con la progresiva sustitución del cartílago.

Fuente y lecturas recomendadas:
- Ross, M. H. & Pawlina, W. (2020). Histología: texto y atlas: correlación con biología molecular y celular (8.ª ed.). Wolters Kluwer.
- Gartner, L. P. (2020). Textbook of Histology (5th ed.). Elsevier.
- Karp, G., Iwasa, J., & Marshall, W. (2019). Biología celular y molecular: conceptos y experimentos (8.ª ed.). McGraw-Hill Interamericana.