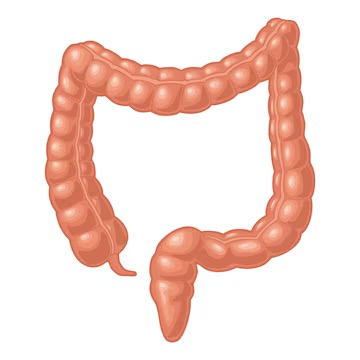
La anatomía del intestino grueso puede comprenderse como el estudio de la porción terminal del tubo digestivo, cuya función principal es transformar el contenido intestinal procedente del íleon en un material sólido apto para su eliminación. Desde el punto de vista morfológico y funcional, el intestino grueso constituye una estructura continua, pero claramente diferenciada en segmentos, cada uno con características anatómicas, peritoneales y fisiológicas propias.
El intestino grueso se inicia en el punto donde el íleon desemboca en el ciego, a través del orificio ileocecal, y finaliza en el ano, que representa la abertura del aparato digestivo al exterior. Su disposición general dentro de la cavidad abdominal adopta una forma característica que rodea al intestino delgado, conocida como marco colónico. Esta configuración no es casual, sino que responde tanto al desarrollo embrionario como a la adaptación funcional del órgano.
El primer segmento es el ciego, una dilatación situada en la fosa ilíaca derecha, por debajo de la válvula ileocecal. De su cara posteromedial nace el apéndice vermiforme, estructura tubular de longitud variable, rica en tejido linfoide. El ciego actúa como una cámara de recepción del contenido ileal y marca el inicio del intestino grueso propiamente dicho.
A continuación se dispone el colon, que se subdivide en varios tramos. El colon ascendente se dirige verticalmente desde el ciego hacia la región superior derecha del abdomen, apoyado sobre la pared posterior abdominal. Al alcanzar la cara inferior del hígado, se incurva formando la flexura cólica derecha, también llamada flexura hepática, que marca el paso al colon transverso. Este último cruza la cavidad abdominal de derecha a izquierda, ocupando una posición superior y presentando una gran movilidad. Al llegar a la región subcostal izquierda, el colon transverso se angula bruscamente hacia abajo en la flexura cólica izquierda, situada por debajo del bazo y conocida como flexura esplénica.
Desde este punto desciende el colon descendente, que recorre el flanco izquierdo del abdomen hasta alcanzar la cresta ilíaca. Posteriormente continúa con el colon sigmoide, segmento en forma de curva o de letra griega sigma, que se localiza en la pelvis mayor. Este tramo representa la porción terminal del colon y se continúa, a la altura de la tercera vértebra sacra, con el recto.
El recto es un conducto relativamente rectilíneo que se extiende desde el colon sigmoide hasta el suelo pélvico. Presenta una dilatación inferior denominada ampolla rectal, que actúa como reservorio de las heces antes de la defecación. A nivel de la flexura perineal, el recto se continúa con el canal anal, que constituye la última porción del intestino grueso. El canal anal mide aproximadamente tres a cuatro centímetros, se inicia en la unión anorrectal, donde se observan las columnas anales, y finaliza en el ano, controlado por complejos mecanismos musculares y nerviosos que regulan la continencia.
Desde el punto de vista peritoneal, el intestino grueso muestra una disposición variable. El ciego, el apéndice vermiforme, el colon transverso y el colon sigmoide están completamente recubiertos por peritoneo y poseen un mesenterio que les confiere movilidad. En cambio, el colon ascendente y el colon descendente se encuentran fijados a la pared posterior del abdomen y presentan un recubrimiento peritoneal incompleto. El recto, por su parte, solo está parcialmente cubierto por peritoneo, especialmente en sus porciones superior y anterior.
Además de esta división topográfica y peritoneal, existe otra clasificación basada en criterios embriológicos, vasculares y funcionales. Desde esta perspectiva, se distingue un colon derecho y un colon izquierdo. El colon derecho incluye el ciego, el colon ascendente, la flexura cólica derecha y la mitad derecha del colon transverso. Esta región recibe irrigación de la arteria mesentérica superior y suele encontrarse más distendida por la presencia de gases. En ella se lleva a cabo una parte fundamental de la reabsorción de agua y electrolitos del contenido intestinal.
El colon izquierdo comprende la mitad izquierda del colon transverso, la flexura cólica izquierda, el colon descendente y el colon sigmoide. Está irrigado por la arteria mesentérica inferior y presenta un calibre menor. En este sector, el contenido intestinal adquiere una consistencia más pastosa y homogénea, preparándose para su almacenamiento temporal y posterior evacuación.
En el adulto, el intestino grueso tiene una longitud total aproximada de entre uno con sesenta y uno con ochenta metros. Su diámetro disminuye progresivamente desde el ciego hasta el colon sigmoide, para luego ensancharse nuevamente a nivel de la ampolla rectal y estrecharse en el canal anal. Existen variaciones anatómicas que afectan al conjunto del colon, como el alargamiento excesivo denominado dolicocolon, o el aumento patológico del calibre conocido como megacolon. Con frecuencia, ambas alteraciones se asocian, dando lugar al denominado megadolicocolon, con importantes repercusiones clínicas y funcionales.
Configuración externa
La configuración externa del intestino grueso permite reconocerlo con facilidad cuando se explora la cavidad abdominal, ya que presenta rasgos morfológicos propios que lo distinguen claramente del intestino delgado. Estas características no solo tienen valor descriptivo, sino que reflejan adaptaciones estructurales relacionadas con la función de absorción, almacenamiento y propulsión del contenido fecal.
En primer lugar, el intestino grueso se diferencia por su mayor calibre. Su luz es más amplia y su pared más robusta, lo que responde a la necesidad de contener un material intestinal progresivamente deshidratado y de tránsito más lento. A esta diferencia de diámetro se suman tres elementos externos característicos: las tenias del colon, las haustras y los apéndices omentales, cuya presencia conjunta confiere al colon un aspecto segmentado e irregular.
Las tenias del colon son engrosamientos longitudinales de la pared intestinal, originados por la concentración de las fibras musculares de la capa longitudinal. En lugar de distribuirse de manera uniforme alrededor del órgano, estas fibras se agrupan en tres bandas bien definidas que recorren el colon a lo largo de su eje mayor. Cada una de estas bandas mide aproximadamente entre ocho y quince milímetros de ancho y constituye una zona de mayor espesor parietal.
Las tres tenias se inician de forma constante en la base del apéndice vermiforme, sobre la superficie del ciego, lo que las convierte en un punto de referencia anatómico importante. Desde allí se continúan a lo largo del colon ascendente y se disponen de la siguiente manera: una tenia anterior, conocida como tenia libre, que suele ser la más ancha, y dos tenias posteriores, una posterolateral denominada tenia omental y otra posteromedial llamada tenia mesocólica. En el colon transverso, debido a la rotación y a la disposición horizontal de este segmento, la orientación de las tenias se modifica: la tenia libre adopta una posición anteroinferior, la tenia omental se sitúa posterosuperiormente y la tenia mesocólica se localiza en posición posteroinferior. En el colon descendente recuperan una disposición similar a la observada en el colon ascendente. Estas bandas musculares desaparecen progresivamente al nivel del recto, donde la musculatura longitudinal vuelve a distribuirse de manera uniforme.
Desde el punto de vista funcional y clínico, las tenias representan las regiones de mayor resistencia de la pared colónica, ya que concentran una gran cantidad de fibras musculares. Esta característica les confiere especial importancia en la cirugía, pues constituyen puntos seguros para la colocación de suturas, disminuyendo el riesgo de desgarros o dehiscencias.
Entre las tenias se forman las haustras, que son dilataciones saculares de la pared del colon. Estas abollonaduras se delimitan por pliegues semilunares de la mucosa y la musculatura circular, que crean un aspecto segmentado característico. Las haustras no son estructuras fijas, sino que cambian de forma y tamaño según el contenido intraluminal y la actividad contráctil del colon. Su presencia se explica por la diferencia de longitud entre la capa longitudinal, acortada por las tenias, y la capa circular, lo que provoca un fruncimiento de la pared intestinal.
Las haustras están especialmente desarrolladas en el ciego y en el colon sigmoide, donde la capacidad de distensión es mayor. En el colon transverso suelen ser más numerosas, lo que se relaciona con la función de mezcla y progresión lenta del contenido intestinal en este segmento. Estas dilataciones favorecen la retención transitoria del material fecal, permitiendo una absorción más eficiente de agua y electrolitos.
Otro rasgo externo distintivo del intestino grueso es la presencia de los apéndices omentales. Se trata de pequeñas prolongaciones adiposas, recubiertas por peritoneo, que se distribuyen a lo largo del colon. Su tamaño y forma son variables, y suelen presentarse como estructuras pediculadas que cuelgan de la superficie colónica. Se localizan preferentemente sobre la tenia libre y la tenia omental.
Aunque su función exacta no está completamente definida, los apéndices omentales se consideran reservorios de tejido adiposo y participan en la protección mecánica del colon. Desde el punto de vista anatómico y quirúrgico, tienen relevancia por sus relaciones vasculares y porque pueden verse implicados en procesos inflamatorios o isquémicos que simulan cuadros abdominales agudos.
Constitución anatómica
La constitución anatómica del intestino grueso responde a su función específica dentro del proceso digestivo y se organiza, de manera clásica, en tres capas fundamentales: la mucosa, la capa muscular y la serosa. Cada una de ellas presenta características estructurales propias que, en conjunto, explican el comportamiento mecánico y secretor de este segmento del tubo digestivo.
La mucosa del intestino grueso es relativamente gruesa y se encuentra adaptada a la absorción de agua y a la lubricación del contenido intestinal. Su superficie no es lisa, sino que presenta pliegues dispuestos tanto en sentido longitudinal como transversal. Estos relieves internos no son aleatorios, sino que corresponden a las estructuras visibles en la cara externa del colon, como las tenias, los pliegues semilunares y las haustras. En los puntos donde estos relieves confluyen, la mucosa forma pequeñas prominencias o espolones, reflejo directo de la arquitectura de la pared colónica.
A diferencia del intestino delgado, la mucosa del intestino grueso carece de pliegues circulares permanentes y de vellosidades intestinales, lo que indica que su función principal no es la absorción de nutrientes complejos, sino la reabsorción de agua y electrolitos. Histológicamente, esta mucosa es rica en células caliciformes, cuya función es la producción de mucus. Este material mucoso lubrica el contenido fecal, facilitando su progresión y evitando lesiones de la pared intestinal. Además, se observan numerosas glándulas tubulares que secretan principalmente mucus, reforzando el papel protector y lubricante de esta capa.
Por debajo de la mucosa se dispone la capa muscular, que es responsable de los movimientos del intestino grueso. Esta capa está formada por dos estratos bien diferenciados. El estrato interno corresponde a la musculatura circular, cuyos engrosamientos localizados dan origen a los pliegues semilunares que delimitan las haustras. Estos engrosamientos permiten la segmentación del contenido intestinal y favorecen su mezcla y avance lento. El estrato externo está constituido por la musculatura longitudinal, que no se distribuye de manera uniforme, sino que se concentra en tres bandas longitudinales conocidas como tenias del colon. Esta disposición particular explica la forma abollonada del intestino grueso y su capacidad de acortarse longitudinalmente.
En conjunto, la capa muscular del colon es más delgada y frágil en comparación con la del intestino delgado, lo que tiene relevancia clínica y quirúrgica. A pesar de su menor espesor, su organización especializada permite generar movimientos de tipo segmentario y propulsivo, adecuados para el manejo de un contenido más sólido.
La capa más externa es la serosa, que corresponde al peritoneo visceral. Esta se adhiere a la superficie del intestino grueso y lo separa de las estructuras vecinas. Entre la serosa y las capas musculares discurren los vasos sanguíneos y se insertan los apéndices omentales, lo que explica que la serosa no esté directamente aplicada sobre el músculo en toda su extensión. La disposición del peritoneo no es uniforme a lo largo del intestino grueso, sino que varía según el segmento considerado, adoptando configuraciones particulares en el ciego, el colon, el recto y el canal anal.
Vascularización
La vascularización del intestino grueso está estrechamente vinculada a su origen embrionario, a su organización segmentaria y a sus funciones fisiológicas. Tanto la circulación arterial como la venosa, así como el drenaje linfático, dependen fundamentalmente de los grandes vasos mesentéricos y presentan particularidades que diferencian al colon del intestino delgado.
Desde el punto de vista arterial, el intestino grueso recibe su irrigación de dos troncos principales: la arteria mesentérica superior y la arteria mesentérica inferior. La arteria mesentérica superior se encarga de irrigar el denominado colon derecho, que comprende el ciego, el colon ascendente, la flexura cólica derecha y la mitad derecha del colon transverso. Por su parte, la arteria mesentérica inferior irriga el colon izquierdo, que incluye la mitad izquierda del colon transverso, la flexura cólica izquierda, el colon descendente y el colon sigmoide. Esta división no es solo anatómica, sino que tiene importancia funcional, embriológica y clínica, ya que determina territorios vasculares bien definidos.
En conjunto, la vascularización del intestino grueso es menos abundante que la del yeyuno y el íleon. Esta menor riqueza vascular se explica por la función principal del colon, centrada más en la absorción de agua y electrolitos que en la absorción intensiva de nutrientes. No obstante, la irrigación colónica está organizada de manera eficiente mediante un sistema de anastomosis que asegura la continuidad del flujo sanguíneo.
Un elemento clave de esta organización es el arco arterial marginal, que se extiende de forma continua a lo largo del borde del intestino grueso, próximo a su pared. Este arco se forma por la anastomosis de las ramas colónicas procedentes de las arterias mesentéricas superior e inferior. Desde este arco marginal parten los vasos rectos, que se dirigen hacia la pared del colon. En comparación con los vasos rectos del intestino delgado, estos son más largos, más delgados y se encuentran más separados entre sí, lo que refleja nuevamente la menor demanda metabólica del colon.
Al penetrar en la pared intestinal, los vasos rectos rodean el intestino grueso y se anastomosan especialmente a nivel del borde libre. Existen también vasos más cortos y numerosos que se dirigen hacia la cara mesocólica, donde finalizan su trayecto. Esta disposición, válida tanto para las arterias como para las venas, no es completamente uniforme y presenta variaciones según el segmento del colon considerado. Regiones como las flexuras cólicas y el colon sigmoide suelen beneficiarse de una vascularización relativamente más rica, debido a su movilidad y a las tensiones mecánicas a las que están sometidas.
La circulación venosa del intestino grueso acompaña de manera paralela a la arterial y drena íntegramente en el sistema porta hepático. Las venas colónicas desembocan en las venas mesentéricas superior e inferior, que confluyen directa o indirectamente para formar la vena porta hepática. De este modo, la sangre procedente del colon pasa por el hígado antes de reincorporarse a la circulación general, lo que tiene relevancia metabólica y clínica, especialmente en los procesos patológicos que afectan al sistema portal.
El drenaje linfático del colon sigue un patrón igualmente organizado y se puede dividir en dos grandes corrientes: una derecha y otra izquierda. Los vasos linfáticos se originan en la pared del intestino grueso y drenan inicialmente hacia pequeños nodos linfáticos paracólicos, situados cerca del órgano. Desde allí, la linfa progresa hacia los nodos linfáticos cólicos derecho, medio e izquierdo, según el segmento de origen. Posteriormente, estos vasos alcanzan los grupos de nodos linfáticos dispuestos a lo largo del trayecto de las venas mesentéricas superior e inferior.
Las corrientes linfáticas derecha e izquierda convergen en un grupo linfático central superior, localizado en las proximidades del origen de la vena porta hepática. Esta organización explica la propagación de procesos infecciosos o tumorales del colon y tiene una importancia fundamental en la estadificación oncológica y en la planificación quirúrgica.
Inervación
La inervación del intestino grueso es compleja y altamente especializada, ya que debe coordinar funciones sensitivas, motoras y secretoras necesarias para el tránsito, la absorción y la evacuación del contenido intestinal. Desde el punto de vista anatómico y funcional, esta inervación se organiza en dos grandes sistemas complementarios: un sistema intrínseco, propio de la pared intestinal, y un sistema extrínseco, que establece la comunicación del colon con el sistema nervioso central y autónomo.
El sistema nervioso intrínseco corresponde al sistema nervioso entérico, una red neuronal autónoma capaz de regular la actividad intestinal de manera independiente. En el intestino grueso, este sistema está constituido por varios plexos nerviosos interconectados que se distribuyen en distintas capas de la pared.
El plexo submucoso se localiza en el espesor de la submucosa, entre la capa muscular circular y la muscular de la mucosa. Su función principal es de tipo sensitivo y secretor. A través de este plexo se regulan la sensibilidad local de la mucosa, la actividad de las glándulas colónicas y el control del flujo sanguíneo de la pared. Gracias a su acción, la mucosa del intestino grueso puede adaptarse a las variaciones del contenido intraluminal, modulando la secreción de mucus y la absorción de agua y electrolitos.
Más profundamente se encuentra el plexo mientérico, situado entre la capa muscular longitudinal y la capa muscular circular. Este plexo desempeña un papel fundamental en la motilidad intestinal, ya que coordina las contracciones de la musculatura lisa responsables del peristaltismo. En el intestino grueso, el plexo mientérico regula tanto los movimientos segmentarios, que permiten la mezcla y el almacenamiento del contenido fecal, como las contracciones propulsivas de mayor amplitud que favorecen su desplazamiento hacia el recto.
De manera más superficial se dispone el plexo subseroso, localizado inmediatamente por debajo del peritoneo. Este plexo participa en la integración de la actividad motora con las capas más externas del intestino y contribuye a la coordinación global de la función colónica, especialmente en relación con los movimientos de conjunto del órgano.
La densidad y el desarrollo de estos plexos intrínsecos no son uniformes en todo el intestino grueso. Existen variaciones según el segmento considerado, lo que refleja las diferencias funcionales entre el colon derecho, el colon izquierdo y el recto, particularmente en lo que respecta al ritmo del tránsito y a la función de reservorio.
El sistema nervioso extrínseco complementa al sistema intrínseco y establece la regulación central de la actividad del intestino grueso. Los nervios extrínsecos alcanzan el colon siguiendo el trayecto de las arterias, formando plexos periarteriales. Estas fibras pertenecen al sistema nervioso autónomo e incluyen componentes parasimpáticos y simpáticos, cuyas acciones son en gran medida opuestas.
Las fibras parasimpáticas tienen un efecto estimulador sobre la motilidad intestinal y la secreción. A través de sus conexiones con los plexos entéricos, favorecen el peristaltismo y la progresión del contenido fecal. Estas fibras proceden de los grandes plexos autónomos abdominales, en particular del plexo celíaco, y se distribuyen hacia los distintos segmentos del intestino grueso.
Por el contrario, las fibras simpáticas ejercen una acción inhibitoria sobre las contracciones de la musculatura colónica y reducen la actividad secretora. Estas fibras también se originan en el plexo celíaco y reciben un refuerzo importante del tronco simpático lumbar, especialmente para el colon izquierdo, a través del plexo mesentérico inferior. Su acción es fundamental en situaciones de estrés o de respuesta general del organismo, en las que se reduce la actividad digestiva.

Fuente y lecturas recomendadas:
- Latarjet, M., Ruiz Liard, A., & Pró, E. (2019). Anatomía humana (5.ª ed., Vols. 1–2). Médica Panamericana.
ISBN: 9789500695923 - Dalley II, A. F., & Agur, A. M. R. (2022). Moore: Anatomía con orientación clínica (9.ª ed.). Wolters Kluwer (Lippincott Williams & Wilkins).
ISBN: 9781975154120 - Standring, S. (Ed.). (2020). Gray’s anatomy: The anatomical basis of clinical practice (42.ª ed.). Elsevier.
ISBN: 9780702077050 - Netter, F. H. (2023). Atlas de anatomía humana (8.ª ed.). Elsevier.
ISBN: 9780323793745