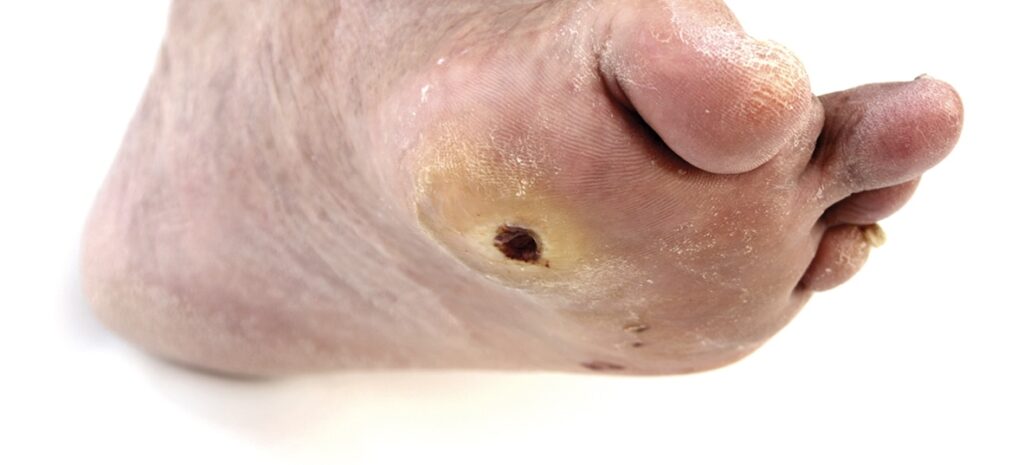
Las úlceras del pie diabético constituyen una de las complicaciones más devastadoras de la diabetes mellitus debido a su elevada prevalencia, impacto funcional y asociación con desenlaces adversos. La afectación de millones de personas a nivel mundial no es un fenómeno casual, sino el resultado de la convergencia de múltiples procesos fisiopatológicos crónicos propios de la diabetes, así como de determinantes sociales y limitaciones en los sistemas de salud. La cifra estimada de casos anuales refleja no solo la alta incidencia de la enfermedad, sino también su carácter recurrente, dado que muchos pacientes desarrollan episodios repetidos a lo largo de su vida.
La estrecha relación entre estas lesiones y la amputación de extremidades inferiores se explica porque la úlcera representa, en esencia, la fase final de un proceso progresivo de deterioro tisular. La pérdida de integridad cutánea permite la entrada de microorganismos, mientras que las condiciones metabólicas y vasculares del paciente dificultan la respuesta inmunitaria y la cicatrización. En consecuencia, la progresión hacia infecciones profundas, necrosis y gangrena es frecuente, lo que obliga en muchos casos a la resección quirúrgica como medida para preservar la vida.
La elevada mortalidad asociada a estas lesiones no depende exclusivamente de la herida en sí misma, sino de lo que representa como marcador de enfermedad sistémica avanzada. La presencia de una úlcera indica la coexistencia de neuropatía, enfermedad vascular y alteraciones metabólicas severas, las cuales también afectan otros órganos vitales. Por ello, la úlcera del pie diabético debe interpretarse como un indicador de fragilidad biológica y alto riesgo de muerte, comparable o incluso superior al de múltiples enfermedades crónicas graves.
Estos elementos explican por qué esta entidad clínica no solo es frecuente, sino también potencialmente mortal, constituyendo una prioridad en salud pública.
Interacción de factores neurológicos, vasculares y mecánicos
La génesis de las úlceras del pie diabético responde a un modelo multifactorial en el que convergen alteraciones neurológicas, compromiso vascular y fuerzas mecánicas anormales. Este modelo explica no solo la aparición de la lesión, sino también su localización característica y su tendencia a la cronicidad.
La neuropatía diabética desempeña un papel central al generar pérdida de la sensibilidad protectora. Esta alteración impide que el individuo perciba estímulos nocivos como presión excesiva, calor o traumatismos repetitivos. De manera simultánea, la afectación de fibras motoras produce desequilibrios musculares que conducen a deformidades estructurales del pie, como prominencias óseas, que incrementan los puntos de presión. A ello se suma la disfunción autonómica, que reduce la sudoración y favorece la sequedad cutánea, facilitando la aparición de fisuras.
Por otro lado, la enfermedad vascular periférica limita el aporte de oxígeno y nutrientes a los tejidos. La hipoperfusión no solo favorece la necrosis, sino que también compromete los procesos de reparación tisular y la respuesta inmunológica local. Esta condición convierte lesiones inicialmente superficiales en heridas de difícil cicatrización.
Los factores mecánicos actúan como desencadenantes directos. La presión repetitiva durante la marcha, especialmente en zonas de carga, produce microtraumatismos continuos. En ausencia de sensibilidad, estos daños pasan desapercibidos y evolucionan progresivamente hacia ulceración.
La interacción de estos tres componentes no es simplemente aditiva, sino sinérgica. La neuropatía facilita la lesión, la isquemia impide su reparación y la carga mecánica perpetúa el daño, estableciendo un círculo vicioso que explica la alta incidencia y persistencia de estas lesiones.
Infección como modulador crítico de la evolución clínica
La infección constituye un punto de inflexión en la historia natural de las úlceras del pie diabético. La elevada frecuencia con la que las lesiones se infectan se debe a la combinación de exposición del tejido subyacente, alteraciones inmunológicas propias de la diabetes y condiciones locales favorables para la proliferación bacteriana.
El estado hiperglucémico crónico altera múltiples mecanismos de defensa, incluyendo la función de los leucocitos, la quimiotaxis y la fagocitosis. Esto reduce la capacidad del organismo para contener la invasión microbiana. Además, la hipoperfusión limita la llegada de células inmunitarias y antibióticos al sitio de infección.
Cuando la infección progresa, puede extenderse a estructuras profundas, incluyendo músculos, articulaciones y hueso. La osteomielitis representa una complicación particularmente grave, ya que implica la colonización del tejido óseo, lo que dificulta su erradicación. La gangrena, por su parte, refleja la muerte tisular extensa secundaria a isquemia e infección combinadas. En etapas avanzadas, la diseminación sistémica de los microorganismos puede dar lugar a sepsis, una condición potencialmente mortal.
La relevancia de la infección radica en que transforma una lesión crónica en una urgencia médica. Su presencia incrementa significativamente la probabilidad de amputación, ya que en muchos casos la resección del tejido afectado es la única forma de controlar el proceso infeccioso.
Clasificación clínica
La heterogeneidad de las úlceras del pie diabético hace indispensable su clasificación sistemática. La evaluación clínica se centra en tres dimensiones fundamentales: la extensión de la herida, el grado de isquemia y la presencia de infección. Este enfoque permite una caracterización integral del estado del paciente.
El desarrollo de sistemas de clasificación estructurados responde a la necesidad de estandarizar la valoración clínica y mejorar la comunicación entre profesionales de la salud. Al integrar múltiples variables, estos sistemas permiten estratificar el riesgo de complicaciones, especialmente la amputación.
Desde una perspectiva terapéutica, la clasificación orienta la selección de intervenciones específicas. Por ejemplo, una úlcera con predominio isquémico requerirá estrategias de revascularización, mientras que una lesión infectada demandará tratamiento antimicrobiano intensivo. De este modo, la clasificación no es un ejercicio descriptivo, sino una herramienta esencial para la medicina personalizada.
Principios terapéuticos y abordaje multidisciplinario
El tratamiento de las úlceras del pie diabético se basa en la corrección simultánea de los factores locales y sistémicos que contribuyen a su desarrollo. El desbridamiento quirúrgico permite eliminar tejido necrótico y reducir la carga bacteriana, creando un entorno más favorable para la cicatrización. La descarga de presión es fundamental para interrumpir el ciclo de microtraumatismos, redistribuyendo las fuerzas mecánicas durante la marcha.
El control de la infección mediante terapia antimicrobiana es crucial, especialmente en presencia de signos clínicos de invasión bacteriana. Paralelamente, la restauración del flujo sanguíneo mediante procedimientos de revascularización mejora la oxigenación tisular y la eficacia de los tratamientos.
La complejidad de estos pacientes requiere un enfoque multidisciplinario que integre especialistas en diversas áreas, incluyendo medicina interna, cirugía, infectología y rehabilitación. Este modelo de atención ha demostrado reducir significativamente las tasas de amputación, ya que permite abordar de manera integral los múltiples componentes de la enfermedad.
Evolución clínica y carácter crónico de la enfermedad
La cicatrización de las úlceras del pie diabético es un proceso lento y frecuentemente incompleto. La persistencia de factores fisiopatológicos subyacentes, como la neuropatía y la isquemia, limita la capacidad de los tejidos para regenerarse. Incluso cuando se logra la curación, el riesgo de recurrencia permanece elevado.
La alta tasa de recurrencia refleja la naturaleza crónica de la enfermedad. Las condiciones que dieron origen a la úlcera inicial no desaparecen, por lo que el tejido cicatrizado sigue siendo vulnerable a nuevas lesiones. Este patrón de curación incompleta y recaída repetida convierte a las úlceras del pie diabético en una entidad de manejo prolongado.
Factores de riesgo
El desarrollo de estas lesiones está influenciado por una combinación de factores biológicos y sociales. El control inadecuado de la glucosa favorece el daño neurológico y vascular, mientras que la presencia de enfermedad arterial periférica limita la perfusión tisular.
Los antecedentes de úlceras previas constituyen un factor de riesgo significativo, ya que indican la existencia de alteraciones estructurales y funcionales persistentes. Asimismo, las condiciones socioeconómicas influyen en el acceso a servicios de salud, educación y recursos preventivos, lo que impacta directamente en la evolución de la enfermedad.
La identificación de estos factores permite implementar estrategias de intervención temprana orientadas a reducir la incidencia y las complicaciones.
Prevención
La prevención de las úlceras del pie diabético se fundamenta en la interrupción de los mecanismos que conducen a su aparición. El uso de calzado adecuado reduce la presión en puntos críticos, mientras que la inspección regular del pie permite detectar lesiones en etapas tempranas.
La educación del paciente desempeña un papel central, ya que fomenta conductas de autocuidado y promueve la consulta oportuna ante signos de alarma. Estas medidas, aunque aparentemente simples, tienen un impacto significativo en la reducción de amputaciones.
Desde una perspectiva de salud pública, la prevención representa la intervención más costo-efectiva, al evitar la progresión hacia etapas avanzadas que requieren tratamientos complejos y de alto costo.

Fuente y lecturas recomendadas:
-
Armstrong, D. G., Tan, T. W., Boulton, A. J. M., & Bus, S. A. (2023). Diabetic Foot Ulcers: A Review. JAMA, 330(1), 62–75. https://doi.org/10.1001/jama.2023.10578