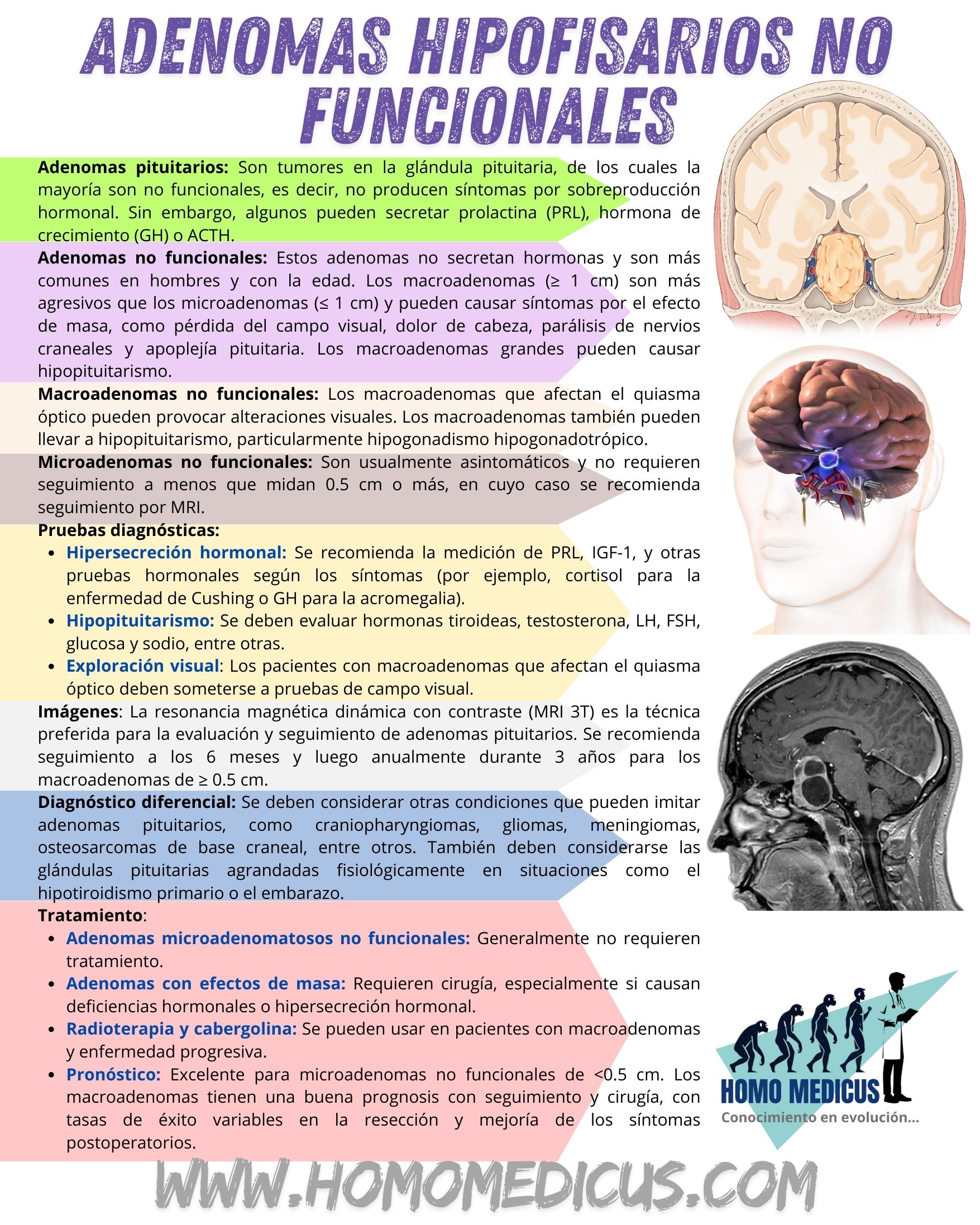
Aunque los adenomas hipofisarios tienen la capacidad de secretar hormonas como la prolactina, la hormona del crecimiento o la hormona adrenocorticotrópica, la mayoría de estos tumores son clínicamente no funcionales. Esto significa que, a pesar de su origen en células productoras de hormonas de la glándula hipófisis, no generan una secreción hormonal excesiva que conduzca a síndromes clínicos de hipersecreción. En otras palabras, no causan manifestaciones clínicas directamente atribuibles a un aumento anómalo de hormonas en la circulación.
Los adenomas hipofisarios no funcionales son más frecuentes en hombres que en mujeres y su incidencia aumenta con la edad, lo cual sugiere una posible influencia de factores hormonales o genéticos relacionados con el envejecimiento. A menudo, estos tumores permanecen asintomáticos durante largos períodos y son descubiertos de manera incidental, por ejemplo, durante estudios de imagen cerebral realizados por otras razones.
La resonancia magnética cerebral ha revelado que los adenomas hipofisarios están presentes en aproximadamente un 16% de la población general. Sin embargo, la gran mayoría de estos hallazgos corresponden a microadenomas, es decir, tumores menores de un centímetro de diámetro. Muchos de estos microadenomas no llegan a crecer lo suficiente como para producir síntomas por compresión local o disfunción hipofisaria, lo que contribuye a que permanezcan clínicamente silenciosos en muchos casos.
Manifestaciones clínicas
Los macroadenomas hipofisarios no funcionales, definidos como aquellos tumores hipofisarios que miden un centímetro o más de diámetro y que no producen secreción hormonal clínicamente significativa, tienden a presentar un comportamiento más agresivo en comparación con los adenomas hipofisarios funcionales. Esta agresividad no se refiere a una malignidad en el sentido oncológico, ya que la mayoría de los adenomas hipofisarios son benignos, sino al impacto que ejercen por su crecimiento expansivo y su localización en la base del cráneo, una región anatómicamente compleja y restringida.
Dado que estos macroadenomas no generan síntomas relacionados con la hipersecreción hormonal, su diagnóstico suele realizarse en etapas más avanzadas, cuando el tamaño del tumor ha aumentado lo suficiente como para ejercer un efecto de masa sobre estructuras vecinas. Esta presión puede comprometer el quiasma óptico, provocando defectos en el campo visual, como hemianopsia bitemporal, que es una manifestación clínica característica. Además, el efecto compresivo sobre otras estructuras craneales puede desencadenar cefaleas persistentes y, en casos más severos, parálisis de nervios craneales que controlan los músculos extraoculares, lo que conduce a diplopía y alteraciones en el movimiento ocular.
Otra complicación grave asociada con los macroadenomas no funcionales es la apoplejía hipofisaria. Esta condición se produce por una hemorragia o infarto súbito dentro del tumor, lo que puede ocasionar un deterioro agudo del estado neurológico, dolor de cabeza intenso, pérdida visual repentina y disfunción hipofisaria aguda, constituyendo una urgencia médica.
El crecimiento tumoral progresivo también puede interferir con la función normal de la hipófisis anterior, al comprimir o destruir las células encargadas de la secreción hormonal. Una de las formas más comunes de disfunción endocrina secundaria a macroadenomas no funcionales es el hipogonadismo hipogonadotrópico, caracterizado por una disminución de las hormonas luteinizante y foliculoestimulante, lo que conlleva a una reducción en la producción de hormonas sexuales y, por ende, a síntomas como disfunción sexual, infertilidad y alteraciones menstruales en mujeres.
En contraste, los microadenomas hipofisarios no funcionales, es decir, aquellos menores de un centímetro de diámetro, suelen ser asintomáticos, ya que su tamaño reducido impide que ejerzan presión significativa sobre las estructuras adyacentes o que afecten de manera notable la función hormonal de la hipófisis. Estos tumores se detectan con frecuencia de manera incidental durante estudios de neuroimagen realizados por motivos no relacionados.
Exámenes diagnósticos
Laboratorio
En el abordaje diagnóstico de los adenomas hipofisarios, los hallazgos de laboratorio desempeñan un papel fundamental para determinar tanto la funcionalidad del tumor como el estado endocrinológico global del paciente. La evaluación clínica y bioquímica debe realizarse de manera sistemática y personalizada, de acuerdo con la sospecha clínica y las características del adenoma detectado por imagen.
1. Hipersecreción hormonal hipofisaria:
Todos los pacientes con un adenoma hipofisario deben ser evaluados para descartar o confirmar hipersecreción hormonal, ya que algunos tumores, aunque clínicamente silenciosos, pueden secretar cantidades subclínicas de hormonas. El primer paso consiste en medir los niveles séricos de prolactina, dado que los prolactinomas son los adenomas funcionales más frecuentes. En mujeres con hiperprolactinemia, es obligatorio descartar embarazo mediante la determinación de gonadotropina coriónica humana, ya que el embarazo también puede elevar los niveles de prolactina.
Si hay sospecha clínica de enfermedad de Cushing (como obesidad centrípeta, fragilidad capilar, hipertensión o hiperglucemia) o de acromegalia (rasgos faciales toscos, crecimiento de manos y pies, apnea del sueño, entre otros), deben solicitarse estudios específicos como cortisol urinario libre, pruebas de supresión con dexametasona, o niveles séricos de hormona del crecimiento y factor de crecimiento insulínico tipo 1.
2. Hipopituitarismo anterior:
La evaluación de la función hormonal hipofisaria anterior es esencial, especialmente en macroadenomas que pueden comprimir el tejido hipofisario sano. En los hombres, debe medirse la tiroxina libre y la hormona estimulante de tiroides para valorar la función tiroidea, junto con testosterona total y libre en ayunas por la mañana, para evaluar la función gonadal. En los casos con testosterona baja, se deben añadir los niveles de hormona luteinizante y foliculoestimulante, lo que permite diferenciar entre un hipogonadismo primario y uno hipogonadotrópico.
En las mujeres posmenopáusicas, se espera una elevación fisiológica de LH y FSH, por lo que niveles bajos pueden indicar disfunción hipofisaria. En mujeres en edad fértil con amenorrea, la evaluación de estas gonadotropinas también es esencial para determinar la causa de la anovulación.
Todos los pacientes deben tener una valoración del metabolismo hidroelectrolítico y glucémico mediante la determinación de sodio y glucosa séricos. En aquellos con hiponatremia o síntomas que sugieran insuficiencia suprarrenal (como fatiga, náuseas, hipotensión o pérdida de peso), se debe realizar una prueba de estimulación con cosintropina para evaluar la reserva adrenal, la cual depende de la integridad de la secreción de hormona adrenocorticotrópica.
Adicionalmente, se recomienda medir el factor de crecimiento insulínico tipo 1 como cribado de deficiencia de hormona del crecimiento. En pacientes jóvenes con baja estatura y epífisis no fusionadas, debe realizarse una evaluación completa de la función somatotropa para valorar un posible déficit de hormona del crecimiento.
3. Macroadenomas hipofisarios:
En los casos de macroadenomas que comprimen o se encuentran en estrecha relación con el quiasma óptico, es imperativo realizar una campimetría formal para identificar alteraciones en el campo visual, como la hemianopsia bitemporal, la cual constituye un signo clínico clave de compresión quiasmática.
Imagenología
La resonancia magnética de hipófisis con contraste dinámico y en equipos de alta resolución (3 teslas) constituye la técnica de imagen de elección tanto para el diagnóstico inicial como para el seguimiento de los adenomas hipofisarios. Este tipo de resonancia permite una caracterización detallada del tamaño, extensión y relación del tumor con estructuras adyacentes, así como una evaluación precisa de posibles cambios en el tiempo.
En el caso de los microadenomas hipofisarios no funcionales menores de 0.5 centímetros, no se considera necesario un seguimiento por imagen, dado su escaso potencial de crecimiento o complicaciones. Sin embargo, cuando estos adenomas alcanzan o superan los 0.5 centímetros, se recomienda repetir la resonancia magnética a los seis meses, luego de forma anual durante tres años. Si no se observa crecimiento, el seguimiento puede hacerse con menor frecuencia.
Diagnóstico diferencial
El diagnóstico diferencial de las lesiones ocupantes de espacio en la región selar y paraselar es fundamental, ya que múltiples entidades pueden simular clínica y radiológicamente un adenoma hipofisario, pero presentan distintas implicaciones diagnósticas, terapéuticas y pronósticas. Estas lesiones pueden ser tanto neoplásicas como no neoplásicas, y su diferenciación requiere una integración cuidadosa de los hallazgos clínicos, bioquímicos e imagenológicos.
Entre las principales masas que pueden imitar a un adenoma hipofisario se encuentran los craneofaringiomas, tumores de origen embrionario derivados de restos de la bolsa de Rathke. Estos suelen presentarse en niños y adultos jóvenes, y se caracterizan por su componente sólido-quístico y calcificaciones, siendo frecuentes los síntomas visuales y endocrinológicos. Los gliomas y meningiomas también deben considerarse, especialmente cuando las masas se extienden hacia el tallo hipofisario o estructuras adyacentes. Los meningiomas pueden tener un patrón de realce uniforme y están más frecuentemente relacionados con la duramadre, lo cual ayuda a diferenciarlos en la resonancia magnética.
Los osteosarcomas de la base del cráneo, aunque raros, pueden invadir la región selar y producir síntomas similares. Asimismo, los quistes de la bolsa de Rathke, una alteración congénita benigna, pueden presentarse como lesiones quísticas en la hipófisis media, sin realce sólido tras la administración de contraste. Otro diagnóstico importante es la hipofisitis linfocítica, un proceso inflamatorio autoinmune que puede simular un adenoma, sobre todo en mujeres jóvenes, y que puede cursar con hipopituitarismo y realce difuso del tallo hipofisario.
Las infecciones del sistema nervioso central que afectan la región hipofisaria, como las micobacterianas, fúngicas o por agentes virales, también pueden manifestarse con masas inflamatorias y disfunción hipofisaria. Finalmente, las metástasis hacia la hipófisis, aunque poco frecuentes, deben sospecharse en pacientes con cáncer conocido, especialmente de mama o pulmón, y pueden afectar preferentemente la hipófisis posterior.
Además de las masas verdaderamente patológicas, existen condiciones fisiológicas que pueden generar un agrandamiento de la glándula hipófisis y simular un adenoma. Entre ellas, destaca el crecimiento fisiológico de la hipófisis durante el embarazo, mediado por la hiperplasia de los lactotrofos en respuesta a los altos niveles de estrógeno. Asimismo, en el hipotiroidismo primario, el aumento de la hormona liberadora de tirotropina estimula no solo la secreción de tirotropina, sino también de prolactina, lo que puede producir una hiperplasia reversible de la hipófisis.
Un hallazgo bioquímico clave en el diagnóstico diferencial es la hiperprolactinemia. Aunque esta puede deberse a un prolactinoma, también puede observarse en otras circunstancias. En el contexto de hipotiroidismo primario y embarazo, los niveles de prolactina están elevados de forma fisiológica. Sin embargo, una causa importante de hiperprolactinemia es la compresión del tallo hipofisario por parte de macroadenomas u otras masas, lo cual interfiere con la dopamina, que normalmente inhibe la secreción de prolactina. En estos casos, los niveles séricos de prolactina suelen estar aumentados, pero típicamente son menores de lo que cabría esperar en un verdadero prolactinoma del mismo tamaño, lo que constituye una pista diagnóstica relevante.
Tratamiento
El tratamiento de los adenomas hipofisarios se fundamenta en la presencia de síntomas clínicos y en el impacto funcional del tumor sobre las estructuras adyacentes y sobre el eje endocrino. Aunque algunos adenomas, particularmente los microadenomas no funcionales, pueden permanecer estables y asintomáticos durante largos periodos sin necesidad de intervención, existen situaciones clínicas específicas que justifican un tratamiento activo.
Uno de los motivos más frecuentes para intervenir es la aparición de síntomas por efecto de masa, fenómeno que ocurre principalmente en los macroadenomas, es decir, tumores que superan un centímetro de diámetro. A medida que estas lesiones crecen, pueden comprimir estructuras vecinas como el quiasma óptico, provocando defectos en el campo visual, particularmente hemianopsia bitemporal. También pueden generar cefaleas persistentes o incluso comprometer pares craneales, con síntomas neurológicos más complejos. Este efecto de masa puede volverse progresivamente incapacitante, lo que convierte la cirugía en la opción terapéutica de primera línea para aliviar la compresión.
Otra indicación importante para el tratamiento es el desarrollo precoz de la pubertad, fenómeno que puede observarse en tumores que interfieren con el eje hipotálamo-hipofisario, estimulando indirectamente la secreción de gonadotropinas o de otras hormonas relacionadas con la maduración sexual. En estos casos, el tratamiento del adenoma no solo tiene como objetivo frenar el crecimiento tumoral, sino también detener la progresión puberal prematura y sus consecuencias sobre el crecimiento y desarrollo psicosexual del paciente.
Asimismo, los adenomas pueden inducir deficiencias hormonales, ya sea por destrucción del parénquima hipofisario normal o por compresión de los vasos que irrigan la glándula. Estas deficiencias hormonales, conocidas como hipopituitarismo, pueden afectar múltiples ejes, incluyendo el tiroideo, adrenal, gonadal y del crecimiento. Su corrección mediante tratamiento de reemplazo es importante, pero si el adenoma sigue creciendo y comprometiendo aún más la función endocrina, puede ser necesario extirpar quirúrgicamente la lesión.
Otro escenario que obliga a considerar tratamiento es la aparición de hipersecreción hormonal sintomática. Aunque la mayoría de los adenomas no funcionales no secretan hormonas en niveles clínicamente relevantes, algunos tumores sí pueden adquirir actividad secretora con el tiempo o coexistir con focos funcionales. En estos casos, los síntomas estarán en función de la hormona secretada: acromegalia si hay exceso de hormona del crecimiento, enfermedad de Cushing si se secreta hormona adrenocorticotrópica, o galactorrea y amenorrea si se eleva la prolactina. La cirugía suele ser la primera elección, pero también puede requerirse tratamiento médico o radioterápico complementario.
En pacientes con macroadenomas hipofisarios no funcionales que presentan progresión documentada del tamaño tumoral, pero que no son candidatos inmediatos a cirugía o que rechazan el procedimiento, puede considerarse un ensayo terapéutico con cabergolina, un agonista dopaminérgico. Aunque esta medicación es más eficaz en prolactinomas, se ha observado que en algunos macroadenomas no funcionales puede inducir una reducción parcial del volumen tumoral o estabilizar su crecimiento.
La radioterapia se reserva para casos seleccionados, especialmente cuando la cirugía no ha logrado la resección completa del tumor, cuando este recurre, o cuando el paciente no es candidato quirúrgico. La radioterapia convencional o estereotáctica puede ayudar a controlar el crecimiento tumoral a largo plazo, aunque su efecto es más lento y conlleva el riesgo de inducir hipopituitarismo progresivo.
Pronóstico
El pronóstico de los pacientes con microadenomas hipofisarios no funcionales de menos de 0.5 centímetros de diámetro es excelente. Estas pequeñas lesiones, debido a su escaso tamaño y comportamiento biológicamente indolente, rara vez producen síntomas clínicos ni progresan hacia formas agresivas. Su localización confinada a la glándula hipofisaria, sin invadir estructuras vecinas ni alterar significativamente la función endocrina, hace que la mayoría de los casos puedan manejarse de forma conservadora, sin necesidad de tratamiento quirúrgico ni médico, y con vigilancia periódica mediante estudios de imagen.
En los casos en los que los microadenomas no funcionales superan los 0.5 centímetros, el pronóstico sigue siendo muy favorable, aunque estos pacientes requieren un seguimiento más estrecho. La vigilancia con resonancia magnética permite detectar a tiempo cualquier signo de crecimiento tumoral, así como la aparición de síntomas relacionados con el efecto de masa o con alteraciones endocrinológicas. En general, la tasa de progresión es baja, pero la monitorización sistemática permite actuar de forma precoz si fuera necesario.
Cuando los adenomas alcanzan el tamaño de macroadenomas, es decir, un centímetro o más de diámetro, la intervención quirúrgica se convierte en la principal opción terapéutica, especialmente si existe compresión del quiasma óptico, hipopituitarismo progresivo o síntomas neurológicos. La cirugía transesfenoidal, una técnica mínimamente invasiva que permite el acceso directo a la región selar a través de la cavidad nasal, es el procedimiento de elección para la resección de estos tumores. Esta intervención ha demostrado ser eficaz en aproximadamente el 65% de los casos para lograr una resección completa del macroadenoma.
Además de la reducción tumoral, la cirugía tiene un impacto positivo en la función endocrina. En cerca del 50% de los pacientes, se observa una mejoría del hipopituitarismo preexistente, lo que sugiere que la descompresión del tejido hipofisario sano puede restaurar, al menos parcialmente, su función hormonal. Uno de los beneficios más notables de la cirugía es la mejoría de los defectos del campo visual, los cuales revierten en aproximadamente el 80% de los pacientes gracias a la descompresión del quiasma óptico.
No obstante, la cirugía no está exenta de riesgos. En cerca del 10% de los casos, puede producirse una nueva deficiencia hormonal anterior debido a daño operatorio del tejido hipofisario funcional. Este riesgo debe ser considerado especialmente en tumores invasivos o en resecciones complejas.
Respecto al control a largo plazo, el riesgo de recurrencia tumoral tras la cirugía transesfenoidal sola es considerable. Se ha reportado una tasa de recurrencia del 36% a los seis años postoperatorios, lo que subraya la importancia del seguimiento con estudios de imagen periódicos incluso después de una resección aparentemente completa. En cambio, cuando la cirugía se combina con radioterapia adyuvante, la tasa de recurrencia se reduce significativamente al 13%, lo que respalda el uso de esta estrategia combinada en casos seleccionados, especialmente cuando existen restos tumorales o hay riesgo elevado de recidiva.

Fuente y lecturas recomendadas:
- Greeman Y et al. Cabergoline should be attempted in progressive non-functioning pituitary macroadenoma. Eur J Endocrinol. 2021;185:D11. [PMID: 34288884]
- Hordejuk D et al. Long-term changes in the size of pituitary microadenomas. Ann Intern Med. 2023;176:298. [PMID: 36848656]
- Kolitz T et al. Refractory nonfunctioning pituitary adenomas. Pituitary. 2023;26:278. [PMID: 36786972]
- Tritos NA et al. Diagnosis and management of pituitary adenomas: a review. JAMA. 2023;329:1386. [PMID: 37097352]
Originally posted on 25 de abril de 2025 @ 12:21 PM