La policondritis recidivante es una enfermedad rara y compleja, caracterizada por una inflamación recurrente y destructiva que afecta principalmente al cartílago en diversas partes del cuerpo, incluidas las orejas, la nariz, la tráquea y la laringe. Esta enfermedad tiene una patogenia inmunológica, en la que el sistema inmune ataca erróneamente los tejidos cartilaginosos del cuerpo, provocando una respuesta inflamatoria crónica. La inflamación recurrente puede causar daño irreversible al cartílago, resultando en deformidades permanentes.
Aunque la policondritis recidivante puede afectar tanto a hombres como a mujeres, su prevalencia varía entre diferentes poblaciones, con una tendencia a ser más común en individuos entre los 30 y los 60 años de edad. Aproximadamente el 40% de los casos de esta enfermedad se asocian con otras condiciones patológicas, lo que sugiere una posible predisposición inmunológica subyacente. Entre estas asociaciones, destacan otras enfermedades autoinmunes como la vasculitis asociada a anticuerpos anticitoplasma de neutrófilos (ANCA), el lupus eritematoso sistémico, la artritis reumatoide y la tiroiditis de Hashimoto. Además, existen vínculos con ciertos tipos de cáncer, como el mieloma de células plasmáticas, y trastornos hematológicos, como el síndrome mielodisplásico, lo que sugiere una conexión entre la disfunción inmunológica y la aparición de esta enfermedad.
Manifestaciones Clínicas
La policondritis recidivante se caracteriza por episodios de inflamación aguda, durante los cuales el cartílago afectado se vuelve doloroso, hinchado y extremadamente sensible. Los episodios pueden alternar con períodos de remisión, pero a medida que la enfermedad progresa, la inflamación puede conducir a la atrofia del cartílago, lo que provoca deformidades permanentes en las áreas afectadas. Por ejemplo, en el caso del cartílago de la nariz, esta atrofia puede llevar a una deformidad conocida como «nariz en silla de montar», mientras que en las orejas puede causar colapso y deformidades evidentes.
La biopsia del cartílago afectado revela signos de inflamación crónica, junto con condrolisis, que es la destrucción del tejido cartilaginoso. Este proceso degenerativo es particularmente problemático cuando afecta a estructuras cruciales como la tráquea y la laringe, ya que la inflamación puede provocar el estrechamiento de las vías respiratorias, lo que pone en grave riesgo la vida del paciente debido a la obstrucción respiratoria. La condritis laringotraqueal y bronquial puede, en casos graves, llevar a un colapso de las vías respiratorias, un fenómeno potencialmente letal si no se maneja adecuadamente.
Manifestaciones Extraarticulares
Además de las manifestaciones en los cartílagos, la policondritis recidivante puede presentar síntomas extraarticulares. Entre estos, se incluyen episodios de fiebre inexplicada, episcleritis (inflamación de la parte frontal del ojo), uveítis (inflamación de la capa media del ojo), y sordera, que puede ser causada por la inflamación del oído interno. La insuficiencia aórtica es otra complicación relevante, derivada de la inflamación que afecta a la válvula aórtica, lo que puede alterar el funcionamiento del corazón y comprometer la circulación sanguínea adecuada.
A pesar de ser más rara, la glomerulonefritis, una forma de inflamación renal, puede ser una manifestación de la policondritis recidivante, afectando la función renal y contribuyendo a la disfunción sistémica. Además, se observa una complicación frecuentemente pasada por alto pero potencialmente catastrófica: la vasculitis de grandes vasos. Esta vasculitis, que afecta principalmente a las arterias principales del cuerpo, puede causar un daño irreversible a los vasos sanguíneos y resultar en complicaciones graves, como aneurismas o rupturas vasculares, lo que aumenta significativamente el riesgo de complicaciones fatales.
Diagnóstico y Tratamiento
El diagnóstico y tratamiento de la policondritis recidivante presentan desafíos considerables debido a la complejidad y diversidad de las manifestaciones clínicas, lo que dificulta la identificación temprana de la enfermedad. Además, la ausencia de marcadores serológicos específicos que puedan confirmar de manera inequívoca el diagnóstico complica aún más el proceso diagnóstico. A continuación se detallan los motivos por los cuales diagnosticar esta enfermedad es particularmente difícil, y se analizan las opciones de tratamiento disponibles.
El diagnóstico de la policondritis recidivante es complicado por la variabilidad de sus síntomas. Las manifestaciones inflamatorias del cartílago, como el dolor en los oídos, la hinchazón o la sensibilidad en la nariz, pueden ser bastante sutiles y, en muchas ocasiones, pueden confundirse con otras afecciones menos graves o no ser reconocidas como signos de una enfermedad inflamatoria crónica. Además, los síntomas sistémicos como fiebre, artritis, erupciones cutáneas y otros signos inflamatorios generales pueden ser más prominentes que las alteraciones locales en los cartílagos, lo que retrasa el diagnóstico adecuado.
Otro factor que dificulta el diagnóstico es la falta de marcadores serológicos específicos. A diferencia de otras enfermedades autoinmunes, la policondritis recidivante no tiene biomarcadores fácilmente identificables en los análisis de sangre, lo que hace que la identificación de la enfermedad dependa en gran medida de la observación clínica detallada y de la exclusión de otras condiciones. Por lo tanto, el diagnóstico a menudo se basa en una combinación de historia clínica, examen físico, estudios de imagen (como radiografías o resonancia magnética) y, cuando es posible, biopsias del cartílago afectado. Este enfoque multidisciplinario es crucial para diferenciar la policondritis recidivante de otras patologías que puedan presentar síntomas similares.
El tratamiento de la policondritis recidivante tiene como objetivo reducir la inflamación, prevenir el daño irreversible al cartílago y manejar las complicaciones sistémicas que puedan surgir. Uno de los enfoques más comunes es el uso de corticosteroides, como la prednisona, en dosis de 0.5 a 1 mg por kilogramo de peso corporal por vía oral al día. Los corticosteroides son efectivos para reducir la inflamación durante los episodios agudos, y su administración puede resultar en una mejora significativa de los síntomas, aunque el tratamiento prolongado con estos fármacos puede tener efectos secundarios importantes, como aumento de peso, diabetes, osteoporosis y un mayor riesgo de infecciones. Por esta razón, se busca minimizar el uso de corticosteroides a largo plazo.
Para reducir la necesidad de un tratamiento prolongado con corticosteroides a altas dosis, se pueden utilizar medicamentos inmunosupresores como la dapsona o el metotrexato. La dapsona, en dosis de 100 a 200 mg por día por vía oral, ha demostrado ser eficaz en algunos casos al reducir la inflamación sin los efectos secundarios tan graves como los de los corticosteroides. El metotrexato, administrado a una dosis semanal de 7.5 a 20 mg por vía oral, también puede ser útil para controlar los episodios inflamatorios y disminuir la necesidad de tratamientos con esteroides.
En casos en los que el árbol traqueobronquial está comprometido, lo que puede ocurrir en la condritis laringotraqueal y bronquial, los inhibidores del factor de necrosis tumoral (TNF) pueden ser efectivos. Estos fármacos biológicos, como el infliximab o el etanercept, son utilizados en enfermedades autoinmunes para bloquear la acción del TNF, una molécula que juega un papel clave en la inflamación. Su uso puede ser particularmente beneficioso en pacientes que no responden adecuadamente a los corticosteroides o que presentan complicaciones respiratorias graves.
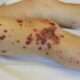
El síndrome genético VEXAS, que está relacionado con mutaciones somáticas en el gen UBA1 en las células progenitoras hematopoyéticas, representa una forma particular de enfermedad autoinflamatoria que debe ser considerada en el diagnóstico diferencial de la policondritis recidivante. Este raro síndrome, que afecta predominantemente a hombres debido a su transmisión ligada al cromosoma X, se caracteriza por una combinación de manifestaciones hematológicas y inflamatorias. Las características clínicas incluyen citopenias (disminución en el número de células sanguíneas), macrocitosis (presencia de glóbulos rojos anormalmente grandes), insuficiencia de la médula ósea y un espectro de manifestaciones inflamatorias como condritis, vasculitis, fiebre y artritis.
En los pacientes con VEXAS, es importante considerar este síndrome en el diagnóstico diferencial de la condritis, especialmente cuando hay evidencia de macrocitosis inexplicada y una elevación significativa de los parámetros inflamatorios, como la velocidad de sedimentación de los eritrocitos y la proteína C reactiva. La presencia de estas características debe hacer sospechar de VEXAS, dado que las mutaciones en el gen UBA1 alteran el funcionamiento normal de las células hematopoyéticas y contribuyen a la aparición de una respuesta inflamatoria crónica.

Fuente y lecturas recomendadas:
-
Arnaud L et al. French practical guidelines for the diagnosis and management of relapsing polychondritis. Rev Med Interne. 2023;44:282. [PMID: 37236870]
-
Beck DB et al. Estimated prevalence and clinical manifestations of UBA1 variants associated with VEXAS syndrome in a clinical population. JAMA. 2023;329:318. [PMID: 36692560]
Originally posted on 17 de marzo de 2025 @ 8:46 PM