La exploración física clínica, concebida en sentido integral como un proceso «de cabeza a los pies», constituye una metodología sistemática cuya finalidad es la obtención de datos objetivos y subjetivos que permitan construir un juicio diagnóstico fundamentado en la fisiopatología. Su estructura secuencial no es arbitraria, sino que responde a principios cognitivos que optimizan la recolección, integración y validación de la información clínica.
Este orden:
- anamnesis
- inspección
- palpación
- mensuración
- percusión
- auscultación
- métodos complementarios
La técnica se ha consolidado a lo largo de siglos de práctica médica y ha sido corroborado por estudios contemporáneos que demuestran su impacto directo en la precisión diagnóstica, la eficiencia clínica y la seguridad del paciente.
ANAMNESIS: El interrogatorio o anamnesis constituye el primer contacto estructurado con el paciente y representa una fuente de información de altísimo valor diagnóstico. Diversos estudios han demostrado que entre 60 % y 80 % de los diagnósticos pueden establecerse principalmente a partir de una anamnesis bien realizada, antes incluso de recurrir a exploraciones físicas o pruebas complementarias. Este fenómeno se explica porque los síntomas referidos por el paciente reflejan alteraciones fisiopatológicas internas que preceden a los signos detectables objetivamente. Además, la anamnesis activa procesos de razonamiento clínico basados en reconocimiento de patrones y en la generación de hipótesis diagnósticas, lo que orienta de manera dirigida el resto de la exploración. Desde el punto de vista neurocognitivo, este paso inicial permite al clínico construir un marco predictivo que facilita la interpretación de los hallazgos posteriores y reduce el sesgo de confirmación cuando se realiza de manera estructurada.
INSPECCION: La inspección, tanto general como local, constituye el primer método semiológico directo y se basa en la capacidad del sistema visual para detectar alteraciones morfológicas, cromáticas y dinámicas. La inspección somática general —que incluye la actitud, la facies, la piel, el estado nutricional, el biotipo morfológico, la talla, la marcha y los movimientos— permite inferir alteraciones sistémicas como enfermedades metabólicas, endocrinas, neurológicas o infecciosas. Por ejemplo, cambios en la coloración cutánea pueden reflejar alteraciones en la oxigenación tisular, la perfusión o el metabolismo de la bilirrubina. La facies característica en ciertas enfermedades es el resultado de adaptaciones musculares y tisulares a procesos crónicos. La marcha, por su parte, es un fenómeno complejo que integra funciones neurológicas, musculoesqueléticas y vestibulares, por lo que su alteración puede revelar lesiones en múltiples niveles del sistema nervioso.
La inspección local, dirigida a regiones específicas como el tórax o el abdomen, permite identificar asimetrías, deformidades, movimientos anormales o signos visibles de patología. Este paso es fundamental porque guía la palpación y evita la omisión de hallazgos relevantes. La evidencia ha demostrado que la observación cuidadosa puede detectar signos tempranos de enfermedades graves que no son evidentes mediante pruebas complementarias en etapas iniciales.
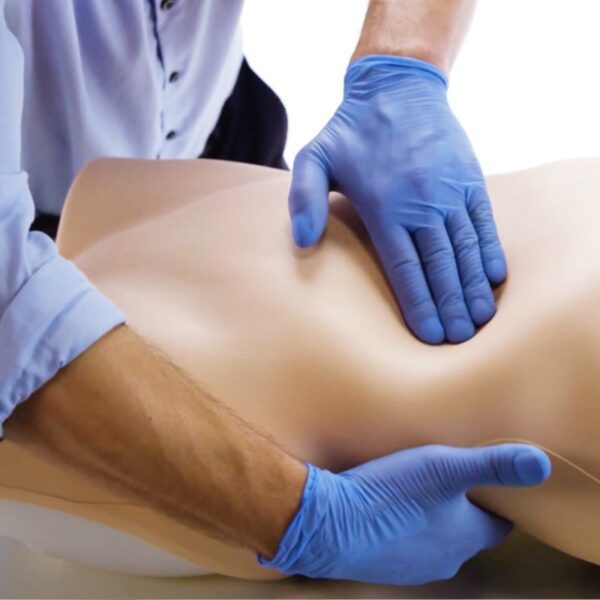
PALPACIÓN: La palpación, tanto superficial como profunda, introduce el sentido táctil como herramienta diagnóstica. A través de ella se evalúan características como temperatura, consistencia, elasticidad, sensibilidad y movilidad de los tejidos. La palpación superficial permite identificar alteraciones cutáneas o dolor localizado, mientras que la palpación profunda explora órganos internos y masas. Desde el punto de vista fisiológico, el dolor provocado por la palpación refleja la activación de nociceptores periféricos en respuesta a inflamación, isquemia o daño tisular. La consistencia de un órgano o masa puede sugerir procesos como fibrosis, neoplasia o congestión. Estudios han demostrado que la palpación abdominal, cuando se realiza con técnica adecuada, tiene una sensibilidad significativa para detectar organomegalias y masas intraabdominales, especialmente cuando se integra con otros hallazgos clínicos.
MESURACIÓN: La mensuración añade un componente cuantitativo a la exploración física, permitiendo objetivar cambios en dimensiones corporales que pueden indicar hiperplasias o hipoplasias. La medición de perímetros, longitudes y proporciones corporales es esencial en la evaluación del crecimiento, el estado nutricional y la presencia de patologías crónicas. Por ejemplo, el índice de masa corporal y otras medidas antropométricas han demostrado correlación directa con riesgo cardiovascular, metabólico y mortalidad. La cuantificación reduce la subjetividad inherente a la inspección y la palpación, y permite el seguimiento longitudinal del paciente.
PERCUSIÓN: La percusión se basa en principios físicos de transmisión de ondas sonoras a través de los tejidos. Al golpear suavemente la superficie corporal, se generan sonidos cuya tonalidad depende de la densidad y composición del tejido subyacente. Los sonidos mate, timpánico o resonante permiten diferenciar entre estructuras sólidas, líquidas o aéreas. Este método es particularmente útil en la evaluación torácica y abdominal, donde puede detectar consolidaciones pulmonares, derrames pleurales, ascitis o distensión intestinal. La física acústica aplicada a la percusión ha sido ampliamente estudiada y demuestra que las variaciones en la impedancia acústica de los tejidos determinan las características del sonido percibido.
AUSCULTACIÓN: La auscultación representa la culminación de la exploración física tradicional y permite evaluar fenómenos fisiológicos internos mediante la percepción de sonidos corporales. En el ámbito torácico, la auscultación pulmonar permite identificar patrones respiratorios normales y patológicos, como estertores, sibilancias o roncus, que reflejan alteraciones en las vías aéreas o el parénquima pulmonar. En el ámbito cardíaco, la auscultación permite analizar los ruidos cardíacos, los soplos y otros fenómenos acústicos derivados del flujo sanguíneo y del funcionamiento valvular. La interpretación de estos sonidos requiere un conocimiento detallado de la hemodinámica y la fisiología cardiovascular. Estudios contemporáneos han confirmado que, aunque la tecnología diagnóstica ha avanzado, la auscultación sigue siendo una herramienta clave, especialmente en entornos con recursos limitados.
MÉTODOS COMPLEMENTARIOS: Los métodos complementarios constituyen una extensión de la exploración clínica y permiten confirmar, refinar o descartar hipótesis diagnósticas.
- Analítica hematológica proporciona información sobre la morfología y el número de los elementos sanguíneos, lo que es esencial para el diagnóstico de anemia, infecciones y enfermedades hematológicas.
- Bioquímica plasmática evalúa el equilibrio metabólico y la función de órganos como el hígado y el riñón.
- Estudios serológicos y bacteriológicos permiten identificar agentes infecciosos y respuestas inmunológicas específicas.
- Técnicas de imagen, como la radiografía, la ecografía y la tomografía computarizada, ofrecen visualización directa de estructuras internas con alta resolución.
- Endoscopia permite la visualización directa de cavidades internas y la obtención de biopsias.
- Histología proporciona un diagnóstico definitivo a nivel celular.
- Procedimientos invasivos, como punciones y cateterismos, permiten obtener muestras o aliviar condiciones patológicas.
La integración de todos estos datos en un juicio diagnóstico es un proceso complejo que implica razonamiento clínico, análisis probabilístico y experiencia. La afirmación de que «quien sabe diagnosticar, sabe curar» refleja el hecho de que un diagnóstico preciso es el fundamento de cualquier intervención terapéutica eficaz.
La evidencia científica respalda que los errores diagnósticos se originan con mayor frecuencia en fallas en la recolección o interpretación de datos clínicos que en errores en el razonamiento lógico. Esto subraya la importancia de una exploración meticulosa y bien ejecutada.
El principio de que una exploración más cuidadosa produce un mayor número de signos se fundamenta en la naturaleza probabilística de la detección clínica. Cuanto mayor es la atención y el tiempo dedicado a la exploración, mayor es la probabilidad de identificar hallazgos sutiles pero significativos. Este fenómeno ha sido documentado en estudios que muestran que la repetición y sistematización de la exploración aumentan la sensibilidad diagnóstica sin comprometer la especificidad.
La dimensión interpersonal de la exploración clínica no debe subestimarse. Un examen exhaustivo no solo mejora la calidad diagnóstica, sino que también fortalece la relación médico-paciente, incrementa la confianza y mejora la adherencia al tratamiento. La percepción del paciente de haber recibido una atención completa y rigurosa tiene efectos psicológicos positivos que pueden influir en la evolución clínica.


Fuente y lecturas recomendadas:
- Bickley, L. S. (2021). Bates’ Guide to Physical Examination and History Taking. Wolters Kluwer.
- McGee, S. (2018). Evidence-Based Physical Diagnosis. Elsevier.
- Hampton, J. R., Harrison, M. J., Mitchell, J. R. A., Prichard, J. S., & Seymour, C. (1975). Relative contributions of history-taking, physical examination, and laboratory investigation to diagnosis. British Medical Journal, 2(5969), 486–489.
- Verghese, A., Charlton, B., Kassirer, J. P., & Ramsey, M. (2015). Inadequacies of physical examination as a cause of medical errors and adverse events: A collection of vignettes. The American Journal of Medicine, 128(12), 1322–1324.
- Sackett, D. L., Rennie, D. (1992). The science of the art of the clinical examination. JAMA, 267(19), 2650–2652.
- Simel, D. L., Rennie, D. (2009). The Rational Clinical Examination: Evidence-Based Clinical Diagnosis. McGraw-Hill.