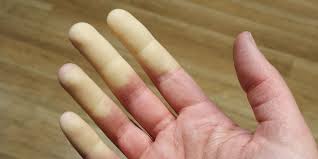
El fenómeno de Raynaud es una condición clínica caracterizada por episodios transitorios de vasoespasmo en las arterias de los dedos de las manos, los pies y, en algunos casos, otras áreas del cuerpo, como la nariz o los labios. Este fenómeno se manifiesta mediante un cambio de coloración en la piel, que suele seguir un patrón de tres fases: palidez (blanco), cianosis (azul) y, finalmente, enrojecimiento (rubor) a medida que el flujo sanguíneo se restablece. Este fenómeno se desencadena por la exposición al frío o por situaciones de estrés emocional, lo que provoca una contracción temporal de los vasos sanguíneos pequeños (arteriolas y capilares), lo que reduce el suministro de sangre en las áreas afectadas.
El fenómeno de Raynaud se clasifica en dos tipos: primario y secundario. La diferencia entre ambos radica en las causas subyacentes de la alteración del flujo sanguíneo.
Fenómeno de Raynaud primario
El fenómeno de Raynaud primario es aquel que ocurre sin una enfermedad subyacente conocida. Es considerado una condición benigna, en la cual no existe una patología específica que altere la función vascular. En general, afecta de manera más frecuente a mujeres jóvenes, y aunque los episodios pueden ser molestos, no suelen asociarse con un riesgo elevado de complicaciones graves. En este tipo de fenómeno, los episodios de vasoespasmo son intermitentes, y los pacientes no presentan daño permanente en los vasos sanguíneos.
El fenómeno de Raynaud primario está relacionado con una disfunción temporal en los mecanismos de regulación del tono vascular, aunque no se comprende completamente su etiología. Se cree que factores como la predisposición genética, las alteraciones en la regulación autonómica del flujo sanguíneo y los factores ambientales como el frío pueden jugar un papel importante en su aparición. Aunque en la mayoría de los casos el fenómeno es benigno, puede afectar la calidad de vida del paciente debido a la incomodidad asociada con los episodios de vasoespasmo.
Fenómeno de Raynaud secundario
Por otro lado, el fenómeno de Raynaud secundario ocurre como parte de un trastorno subyacente o como consecuencia de otra patología médica. A diferencia del fenómeno de Raynaud primario, este tipo de fenómeno está asociado con enfermedades sistémicas que afectan la función vascular o el tejido conectivo. Entre las condiciones más comunes que pueden desencadenar el fenómeno de Raynaud secundario se incluyen enfermedades autoinmunes y del tejido conectivo, como el lupus eritematoso sistémico, la esclerodermia, la artritis reumatoide y la enfermedad mixta del tejido conectivo. Además, puede presentarse como resultado de otras condiciones médicas como la hipertensión pulmonar, la vasculitis o el uso de ciertos medicamentos que afectan el tono vascular, como los betabloqueantes.
El fenómeno de Raynaud secundario es más grave que el primario y, en algunos casos, puede llevar a complicaciones serias, como la ulceración de los dedos o la gangrena, debido a la disminución crónica del flujo sanguíneo. Esto se debe a que, en estos casos, los vasos sanguíneos ya se encuentran dañados o comprometidos debido a la enfermedad subyacente. En consecuencia, los episodios de vasoespasmo pueden ser más frecuentes, intensos y prolongados, y los daños vasculares pueden ser irreversibles.
Causas
Enfermedades reumáticas
Una de las causas más comunes del fenómeno de Raynaud secundario son las enfermedades autoinmunes y del tejido conectivo. Estas patologías provocan inflamación crónica en los vasos sanguíneos y los tejidos circundantes, lo que puede resultar en una disfunción en la regulación del flujo sanguíneo.
-
Esclerosis sistémica (esclerodermia): Esta enfermedad autoinmune se caracteriza por la fibrosis progresiva de la piel y los órganos internos, incluyendo los vasos sanguíneos. En la esclerosis sistémica, el daño en las arterias pequeñas y los capilares puede desencadenar episodios de vasoespasmo, típicamente en los dedos de las manos y los pies.
-
Lupus eritematoso sistémico (LES): El LES es una enfermedad autoinmune que afecta diversos órganos, incluyendo la piel, los riñones y el sistema cardiovascular. El fenómeno de Raynaud es frecuente en pacientes con LES, ya que la inflamación vascular y la formación de anticuerpos pueden comprometer la función de los vasos sanguíneos, predisponiendo a los pacientes a episodios de vasoespasmo.
-
Enfermedad mixta del tejido conectivo: Esta condición autoinmune combina características de varias enfermedades del tejido conectivo, como la esclerosis sistémica, el lupus y la artritis reumatoide. El fenómeno de Raynaud es común en estos pacientes debido a la disfunción vascular resultante de la inflamación y el daño a los vasos sanguíneos.
-
Dermatomiositis y polimiositis: Ambas son enfermedades inflamatorias que afectan los músculos esqueléticos y, en algunos casos, la piel. Pueden asociarse con el fenómeno de Raynaud debido a los trastornos circulatorios que afectan los vasos pequeños de las extremidades.
-
Síndrome de Sjögren: Esta es una enfermedad autoinmune que se caracteriza por la sequedad de las mucosas, como la boca y los ojos, debido a la inflamación de las glándulas exocrinas. El fenómeno de Raynaud puede presentarse en estos pacientes debido a la afectación vascular relacionada con la enfermedad.
Vasculitis
Las vasculitis son un grupo de trastornos que implican la inflamación de los vasos sanguíneos. Algunas formas de vasculitis que pueden causar el fenómeno de Raynaud incluyen:
-
Poliarteritis nodosa: Esta vasculitis afecta a los vasos sanguíneos de mediano calibre, particularmente en los riñones, el corazón y el tracto gastrointestinal. La alteración del flujo sanguíneo provocada por la inflamación vascular puede inducir el fenómeno de Raynaud.
-
Enfermedad de Takayasu: Esta forma de vasculitis afecta principalmente a la aorta y sus ramas principales. La inflamación de los vasos sanguíneos grandes puede reducir el suministro de sangre a las extremidades, lo que puede inducir episodios de vasoespasmo en el contexto del fenómeno de Raynaud.
-
Enfermedad de Buerger: También conocida como tromboangitis obliterante, es una vasculitis que afecta las arterias y venas de las extremidades, particularmente en los fumadores. Esta enfermedad puede causar obstrucciones y vasoespasmo, lo que se manifiesta como el fenómeno de Raynaud.
Compresión neurovascular y traumatismos ocupacionales
El fenómeno de Raynaud también puede ser causado por condiciones que comprimen o afectan los nervios o los vasos sanguíneos, particularmente en el contexto de actividades o trabajos que implican movimientos repetitivos o exposición a vibraciones.
-
Síndrome del túnel carpiano: La compresión del nervio mediano en la muñeca puede desencadenar una respuesta vasoespástica en las manos, produciendo el fenómeno de Raynaud.
-
Obstrucción del conducto torácico: El síndrome del outlet torácico, donde hay compresión de los vasos sanguíneos y nervios en la región del cuello y el pecho, también puede dar lugar al fenómeno de Raynaud en las extremidades superiores.
-
Lesiones por vibración: La exposición crónica a vibraciones, como ocurre en algunos trabajos, puede afectar la función vascular en las manos y provocar episodios de vasoespasmo.
Fármacos y sustancias
El uso de ciertos medicamentos y sustancias puede inducir el fenómeno de Raynaud como efecto secundario al alterar la regulación del tono vascular.
-
Betabloqueantes: Estos medicamentos, comúnmente utilizados para tratar enfermedades cardiovasculares como la hipertensión y la insuficiencia cardíaca, pueden inducir vasoespasmo y precipitar el fenómeno de Raynaud.
-
Agonistas de la serotonina (sumatriptán): Estos fármacos, utilizados para el tratamiento de migrañas, pueden causar vasoconstricción en los vasos sanguíneos periféricos, lo que aumenta el riesgo de vasoespasmo.
-
Fármacos simpaticomiméticos (descongestionantes): Los descongestionantes nasales, como la pseudoefedrina, pueden inducir vasoconstricción y desencadenar el fenómeno de Raynaud.
-
Quimioterapia (bleomicina, vinblastina): Estos agentes quimioterapéuticos pueden causar daño a los vasos sanguíneos, particularmente en las extremidades, lo que favorece la aparición del fenómeno de Raynaud.
-
Ergotamina: Un medicamento utilizado para tratar migrañas, que puede inducir vasoconstricción severa y precipitar episodios de Raynaud.
-
Cafeína, nicotina y cocaína: Estas sustancias, al ser vasoconstrictoras, pueden agravar el fenómeno de Raynaud al reducir el flujo sanguíneo en las extremidades.
-
Resinas epóxicas: La exposición a estas sustancias químicas, comunes en la industria, puede provocar daños en los vasos sanguíneos y contribuir al fenómeno de Raynaud.
Trastornos hematológicos
Ciertas condiciones hematológicas pueden estar asociadas con el fenómeno de Raynaud debido a alteraciones en la composición sanguínea o en la microcirculación.
-
Crioglobulinemia: La presencia de crioglobulinas en la sangre, que son proteínas que se precipitan a bajas temperaturas, puede obstruir los vasos sanguíneos pequeños y desencadenar el fenómeno de Raynaud.
-
Policitemia vera: En esta enfermedad, la producción excesiva de glóbulos rojos aumenta la viscosidad de la sangre, lo que puede dificultar el flujo sanguíneo y provocar episodios de vasoespasmo.
-
Paraproteinemia: La presencia de paraproteínas en la sangre, comúnmente asociada con trastornos como el mieloma múltiple, puede causar alteraciones en la microcirculación y llevar al fenómeno de Raynaud.
-
Agregados de anticuerpos (aglutininas frías): La presencia de aglutininas frías en la sangre puede inducir la formación de aglomerados de células sanguíneas a temperaturas bajas, lo que dificulta el flujo sanguíneo en las extremidades y favorece el fenómeno de Raynaud.
Trastornos endocrinos
Algunos trastornos endocrinos pueden afectar la regulación del flujo sanguíneo y predisponer al fenómeno de Raynaud.
-
Hipotiroidismo: La deficiencia de hormonas tiroideas puede causar alteraciones en el tono vascular, reduciendo la capacidad de los vasos sanguíneos para adaptarse a los cambios de temperatura y provocando el fenómeno de Raynaud.
-
Feocromocitoma: Este tumor de las glándulas suprarrenales, que secreta catecolaminas, puede inducir vasoconstricción generalizada, lo que puede desencadenar episodios de Raynaud.
Otras condiciones
Existen diversas condiciones adicionales que pueden estar asociadas con el fenómeno de Raynaud.
-
Ateroesclerosis: El estrechamiento de los vasos sanguíneos debido a la acumulación de placas ateroscleróticas puede reducir el flujo sanguíneo en las extremidades, favoreciendo la aparición de episodios de vasoespasmo.
-
Enfermedad embólica: La presencia de émbolos en los vasos sanguíneos puede obstruir el flujo de sangre, desencadenando el fenómeno de Raynaud.
-
Migraña: Aunque más comúnmente asociada con vasoespasmo en el cerebro, algunas personas con migraña también experimentan fenómenos similares en las extremidades, relacionados con la regulación del flujo sanguíneo.
-
Secuelas de congelación: Las personas que han sufrido de congelación en el pasado pueden presentar daño vascular residual que aumenta la predisposición a desarrollar el fenómeno de Raynaud.
Importancia de la diferenciación entre el fenómeno de Raynaud primario y secundario
La diferenciación entre el fenómeno de Raynaud primario y el secundario es fundamental, ya que tiene implicaciones en el manejo y pronóstico de la enfermedad. Si bien ambos tipos comparten la manifestación clínica de vasoespasmo, el fenómeno de Raynaud secundario puede ser indicativo de una enfermedad más grave y, por lo tanto, requiere un enfoque terapéutico distinto. El diagnóstico adecuado de la causa subyacente del fenómeno de Raynaud secundario es esencial para determinar el tratamiento más adecuado, que puede incluir el manejo de la enfermedad autoinmune o del tejido conectivo asociada, el uso de medicamentos específicos para mejorar la circulación o, en casos más severos, intervenciones quirúrgicas.

Fuente y lecturas recomendadas:
- Goldman, L., & Schafer, A. I. (Eds.). (2020). Goldman-Cecil Medicine (26th ed.). Elsevier.
- Loscalzo, J., Fauci, A. S., Kasper, D. L., Hauser, S. L., Longo, D. L., & Jameson, J. L. (Eds.). (2022). Harrison. Principios de medicina interna (21.ª ed.). McGraw-Hill Education.
- Papadakis, M. A., McPhee, S. J., Rabow, M. W., & McQuaid, K. R. (Eds.). (2024). Diagnóstico clínico y tratamiento 2025. McGraw Hill.
- Rozman, C., & Cardellach López, F. (Eds.). (2024). Medicina interna (20.ª ed.). Elsevier España.
Originally posted on 15 de marzo de 2025 @ 4:11 AM