La enfermedad del hígado graso no alcohólico constituye en la actualidad una de las entidades clínicas más relevantes dentro de la hepatología moderna. Su importancia radica tanto en su elevada frecuencia en la población mundial como en su estrecha relación con las alteraciones metabólicas que caracterizan a las sociedades contemporáneas. Desde una perspectiva epidemiológica, se reconoce que esta enfermedad afecta aproximadamente a una tercera parte de la población adulta a nivel global. Esta elevada prevalencia se explica principalmente por la expansión de estilos de vida asociados con el sedentarismo, el consumo excesivo de alimentos altamente calóricos y la creciente incidencia de trastornos metabólicos. En este contexto, la acumulación patológica de lípidos en el hígado se ha convertido en una manifestación hepática de alteraciones sistémicas del metabolismo energético.
El vínculo entre esta enfermedad hepática y diversos trastornos metabólicos es particularmente estrecho. La obesidad, por ejemplo, representa uno de los factores más determinantes en su desarrollo. En los individuos con exceso de tejido adiposo, especialmente en aquellos con obesidad visceral, se produce un incremento significativo en la liberación de ácidos grasos libres hacia la circulación portal. Estos lípidos son transportados directamente al hígado, donde superan la capacidad fisiológica de oxidación y exportación hepática, favoreciendo su almacenamiento en forma de triglicéridos dentro de los hepatocitos. De manera paralela, el síndrome metabólico —un conjunto de alteraciones que incluye obesidad central, hipertensión arterial, dislipidemia y alteraciones del metabolismo de la glucosa— genera un entorno fisiopatológico que facilita la acumulación de grasa hepática. La presencia de diabetes mellitus tipo dos también desempeña un papel fundamental, ya que la hiperglucemia crónica y la hiperinsulinemia contribuyen a estimular la lipogénesis hepática de novo, es decir, la síntesis de ácidos grasos a partir de sustratos no lipídicos como la glucosa. Asimismo, la resistencia a la insulina, considerada un mecanismo central en la fisiopatología de esta enfermedad, altera profundamente el metabolismo de los lípidos y los carbohidratos. Cuando los tejidos periféricos pierden sensibilidad a la acción de la insulina, el organismo incrementa la movilización de grasas desde el tejido adiposo, aumentando la carga lipídica que llega al hígado y favoreciendo la infiltración grasa de este órgano.
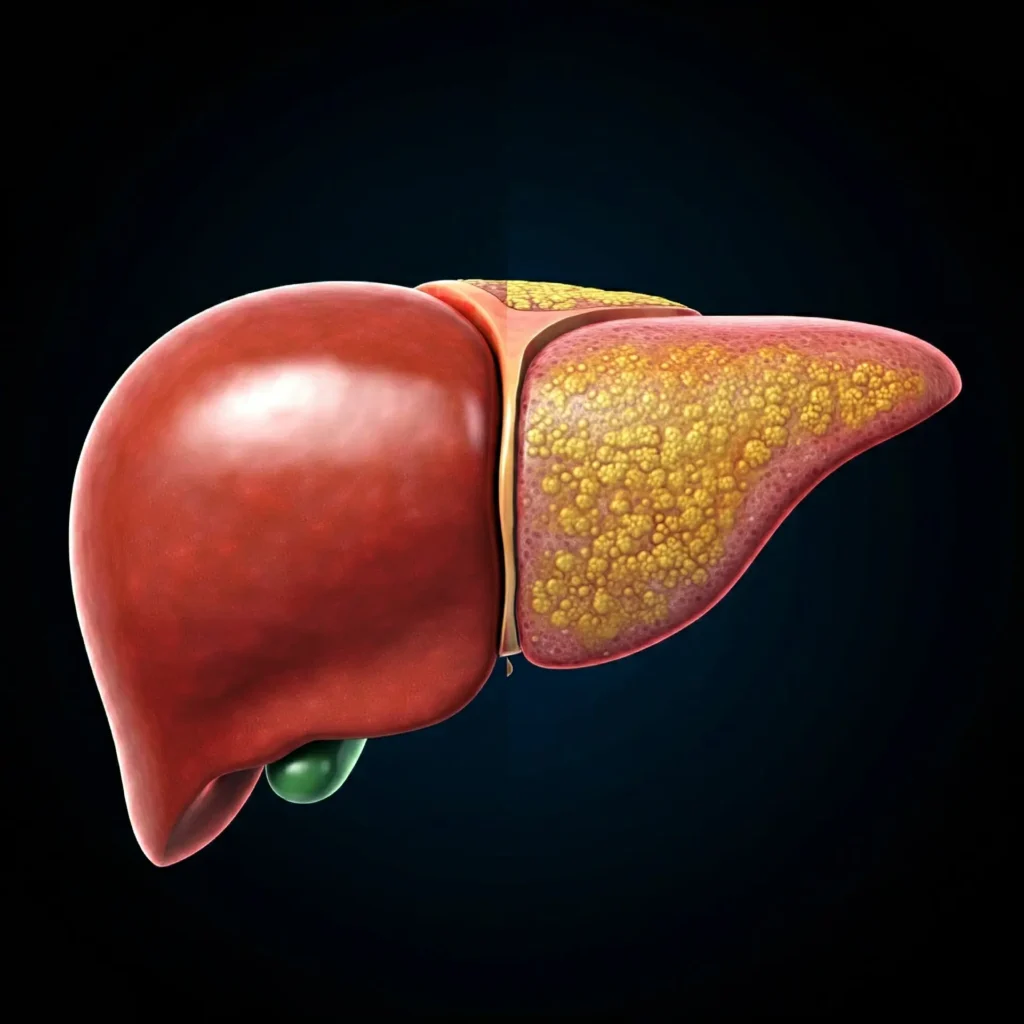
Desde el punto de vista conceptual, la enfermedad del hígado graso no alcohólico se define como la presencia de acumulación excesiva de grasa en el parénquima hepático en individuos que no presentan consumo significativo de alcohol ni otras enfermedades hepáticas que puedan explicar dicha acumulación lipídica. Histológicamente, se establece como criterio diagnóstico la presencia de grasa en al menos el cinco por ciento de los hepatocitos. Este fenómeno, denominado esteatosis hepática, se caracteriza por la formación de vacuolas lipídicas en el citoplasma de las células hepáticas. La acumulación de triglicéridos en estas células refleja un desequilibrio entre los mecanismos de entrada, síntesis, oxidación y exportación de lípidos en el hígado. Cuando la cantidad de lípidos que ingresa o se sintetiza supera la capacidad del hepatocito para metabolizarlos o transportarlos fuera del órgano mediante lipoproteínas, estos se almacenan progresivamente en el citoplasma celular.
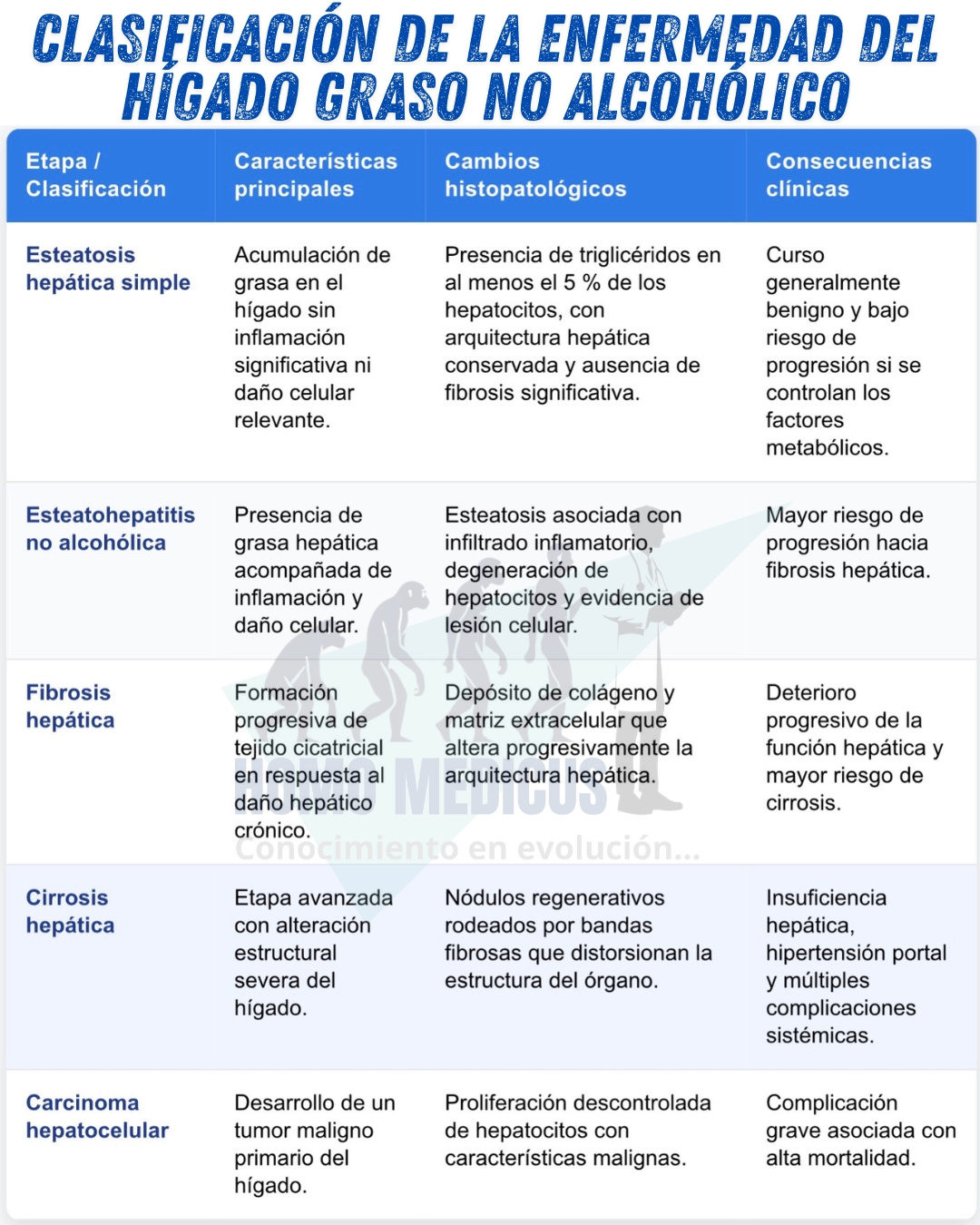
Clasificación
Dentro del espectro de esta enfermedad se reconocen diferentes formas clínicas que reflejan distintos grados de alteración estructural y funcional del hígado. La forma más temprana y generalmente menos agresiva se conoce como esteatosis hepática simple. En esta etapa, el rasgo principal es la acumulación de grasa dentro de los hepatocitos, pero sin evidencia significativa de inflamación ni daño celular estructural. Desde el punto de vista histológico, el tejido hepático conserva en gran medida su arquitectura normal, aunque los hepatocitos presentan vacuolas lipídicas en su citoplasma. Debido a la ausencia de inflamación y de daño celular relevante, esta forma de la enfermedad suele tener un pronóstico relativamente favorable. Muchos individuos con esteatosis simple permanecen clínicamente estables durante largos periodos, especialmente si se corrigen los factores metabólicos subyacentes mediante modificaciones en el estilo de vida.
No obstante, en un subconjunto de pacientes la enfermedad puede evolucionar hacia una forma más grave denominada esteatohepatitis no alcohólica. En esta etapa no solo existe acumulación de grasa, sino también un proceso inflamatorio activo dentro del tejido hepático. La presencia de inflamación se acompaña de lesión de los hepatocitos, lo cual puede manifestarse mediante cambios estructurales en estas células, como degeneración celular y muerte celular programada o necrosis. La combinación de acumulación lipídica, inflamación y daño celular genera un microambiente hepático caracterizado por estrés oxidativo, producción de citocinas proinflamatorias y activación de células estrelladas hepáticas. Estas últimas desempeñan un papel central en la formación de tejido fibroso. Como consecuencia de estos procesos, la enfermedad adquiere un potencial progresivo que puede conducir a alteraciones estructurales cada vez más severas en el hígado.
La progresión de la enfermedad hepática asociada a acumulación de grasa sigue, en términos generales, una secuencia patológica relativamente bien definida. En una primera etapa se desarrolla la esteatosis hepática simple, caracterizada por la presencia de grasa intracelular sin inflamación significativa. Posteriormente, en algunos pacientes, se desencadena un proceso inflamatorio que da lugar a la esteatohepatitis. Si la inflamación y el daño celular persisten de manera crónica, se activa la formación de tejido cicatricial en el hígado, fenómeno conocido como fibrosis hepática. La fibrosis representa una respuesta reparativa del organismo frente al daño persistente, pero con el tiempo conduce a la distorsión progresiva de la arquitectura hepática. Cuando la fibrosis alcanza un grado avanzado y compromete extensamente la estructura del órgano, se desarrolla la cirrosis. En esta etapa el hígado presenta nódulos regenerativos rodeados por bandas fibrosas, lo cual altera gravemente su función. Finalmente, en algunos casos, la cirrosis puede favorecer la aparición de carcinoma hepatocelular, que constituye la forma más frecuente de cáncer primario del hígado. Es importante señalar que no todos los individuos con acumulación de grasa hepática experimentan esta progresión. La evolución depende de múltiples factores, entre los que destacan las comorbilidades metabólicas, la predisposición genética y los hábitos de vida.
Factores de riesgo
La aparición y el desarrollo de esta enfermedad están fuertemente condicionados por diversos factores de riesgo. Entre ellos, la obesidad ocupa un lugar central debido a su influencia sobre el metabolismo lipídico y la distribución del tejido adiposo. La diabetes mellitus tipo dos también representa un factor determinante, ya que promueve alteraciones metabólicas que favorecen tanto la acumulación de grasa hepática como el desarrollo de inflamación crónica. Las alteraciones en el perfil lipídico, conocidas como dislipidemias, contribuyen igualmente al exceso de lípidos circulantes que pueden depositarse en el hígado. Asimismo, el síndrome metabólico integra varios de estos factores en un mismo individuo, potenciando de manera significativa el riesgo de desarrollar daño hepático. Los hábitos alimentarios caracterizados por un consumo elevado de calorías, especialmente provenientes de azúcares simples y grasas saturadas, incrementan la disponibilidad de sustratos lipídicos que pueden acumularse en el hígado. El sedentarismo, por su parte, reduce el gasto energético y favorece el desarrollo de obesidad y resistencia a la insulina. Finalmente, ciertos factores genéticos pueden modificar la susceptibilidad individual a la acumulación de grasa hepática, lo que explica por qué algunos individuos desarrollan enfermedad hepática incluso en ausencia de obesidad marcada.
Evolución
Un aspecto particularmente relevante de esta enfermedad es su marcada heterogeneidad clínica. Esto significa que los pacientes no presentan una evolución uniforme ni manifestaciones idénticas. Algunas personas desarrollan únicamente acumulación de grasa hepática sin progresión significativa durante muchos años, mientras que otras experimentan una rápida evolución hacia formas inflamatorias y fibrosantes de la enfermedad. Esta variabilidad refleja la interacción compleja entre múltiples factores biológicos y ambientales. Los factores metabólicos, como el grado de resistencia a la insulina o el control glucémico, influyen notablemente en la evolución de la enfermedad. Los factores genéticos también desempeñan un papel importante al modificar la manera en que el hígado maneja los lípidos y responde al estrés metabólico. Asimismo, las condiciones ambientales y los estilos de vida, incluyendo la dieta, la actividad física y la exposición a ciertos agentes, pueden modificar el curso clínico de la enfermedad.
La relevancia clínica de la enfermedad del hígado graso no alcohólico radica en su capacidad para convertirse en una causa importante de enfermedad hepática crónica. En muchas regiones del mundo se ha convertido en una de las principales razones de consulta en hepatología y una de las indicaciones crecientes de trasplante hepático. Su aumento en la población se encuentra estrechamente vinculado con la expansión global de la obesidad y de los trastornos metabólicos asociados. A diferencia de otras enfermedades hepáticas que tienen un origen infeccioso o tóxico, esta patología refleja fundamentalmente alteraciones metabólicas sistémicas. Por esta razón, su impacto no se limita al hígado, sino que se asocia también con un mayor riesgo de enfermedad cardiovascular y otras complicaciones metabólicas. Cuando la enfermedad progresa hacia estadios avanzados, como la cirrosis, puede producir insuficiencia hepática y aumentar considerablemente el riesgo de desarrollar cáncer hepático. Por todo ello, su identificación temprana y el control de los factores metabólicos subyacentes representan estrategias fundamentales para prevenir su progresión y reducir sus consecuencias a largo plazo.

Fuente y lecturas recomendadas:
- Bayard, M., Holt, J., & Boroughs, E. (2006). Nonalcoholic fatty liver disease. American family physician, 73(11), 1961–1968.
- Han, S. K., Baik, S. K., & Kim, M. Y. (2023). Non-alcoholic fatty liver disease: Definition and subtypes. Clinical and molecular hepatology, 29(suppl), S5–S16. https://doi.org/10.3350/cmh.2022.0424