La perforación gastrointestinal constituye una emergencia quirúrgica de alta frecuenciadebido a la liberación del contenido digestivo hacia la cavidad peritoneal, lo que genera una reacción inflamatoria intensa y puede derivar en complicaciones potencialmente mortales, incluyendo peritonitis generalizada, sepsis y fallo multiorgánico. La rapidez en la identificación y el manejo quirúrgico son esenciales para reducir la morbilidad y la mortalidad asociadas.
Causas de la perforación gástrica
Espontáneas
• Ulceración péptica
• Carcinoma perforado
• Vólvulo gástrico
• Hernia hiatal estrangulada
• Trastornos isquémicos
Traumáticas
• Cirugía
• Complicaciones endoscópicas o de gastrostomía endoscópica percutánea
• Derivación ventriculoperitoneal
• Complicación de la derivación ventriculoperitoneal
• Cuerpo extraño punzante
• Erosión por batería
• Herida por arma blanca
• Traumatismo abdominal cerrado (raro)
Dentro de las perforaciones gastrointestinales, la perforación gástrica puede presentarse de manera espontánea o traumática. La forma espontánea, que representa la mayoría de los casos, suele ser consecuencia de la enfermedad ulcerosa péptica, aunque se reconocen otras causas menos frecuentes. Los principales factores que contribuyen a esta condición incluyen el uso prolongado de antiinflamatorios no esteroideos, que alteran la mucosa gástrica y duodenal, y la infección por Helicobacter pylori, responsable de inflamación crónica y daño mucoso. Otros factores de riesgo relevantes son el tabaquismo, la enfermedad hepática crónica, la insuficiencia renal crónica, particularmente en pacientes sometidos a diálisis o trasplante, y el hiperparatiroidismo, todos los cuales comprometen la capacidad de la mucosa para resistir la acción del ácido y las enzimas digestivas.
La localización y el tipo de úlcera varían con la edad y el sexo. En individuos menores de cuarenta años, las úlceras duodenales son aproximadamente cuatro veces más comunes que las gástricas y predominan en los hombres. Por el contrario, las úlceras gástricas benignassuelen presentarse en adultos mayores, afectando preferentemente la curvatura menor. Las úlceras situadas en la curvatura mayor, el fundus o el antro presentan con mayor frecuencia carácter maligno. Aunque menos del uno por ciento de las úlceras gástricas se consideran premalignas, la proporción de cáncer asociada a la perforación gástrica es significativa, lo que resalta la importancia de un diagnóstico preciso y de un manejo quirúrgico oportuno en estos pacientes.
Perforación espontánea
Las úlceras duodenales y gástricas continúan siendo las causas más frecuentes de perforación del tracto gastrointestinal, en gran parte debido al uso extendido de antiinflamatorios no esteroideos. Estos fármacos producen un efecto inhibitorio sobre la síntesis de prostaglandinas, lo que reduce la protección de la mucosa gástrica y duodenal frente a los ácidos digestivos, favoreciendo la formación de úlceras y su eventual perforación. En particular, las úlceras agudas localizadas en la pared anterior del duodeno presentan mayor tendencia a perforar, mientras que las situadas en la pared posterior son más proclives a sangrar, ya que su erosión puede comprometer directamente la arteria gastroduodenal, provocando hemorragias graves.
El riesgo de por vida de sufrir una perforación gastroduodenal benigna alcanza aproximadamente el 10% en pacientes con enfermedad ulcerosa péptica no tratada, y entre el 30 y 50% de estas perforaciones están relacionadas con el consumo de antiinflamatorios no esteroideos. Esta complicación se observa con mayor frecuencia en pacientes ancianos que presentan enfermedades concomitantes, lo que aumenta significativamente el riesgo de complicaciones postoperatorias y la morbilidad asociada al tratamiento quirúrgico.
La infección por Helicobacter pylori, particularmente prevalente en clases socioeconómicas bajas y en contextos de pobreza, hacinamiento y condiciones de higiene deficientes, ha incrementado la incidencia de perforaciones duodenales y gástricas en todos los grupos de edad, especialmente en los países en desarrollo. Este microorganismo contribuye al daño mucoso crónico y a la formación de úlceras que pueden evolucionar hacia la perforación si no se erradica oportunamente.
A pesar de los avances en tratamiento antiulceroso y la erradicación de Helicobacter pylori, la úlcera péptica perforada sigue siendo la indicación más frecuente de cirugía gástrica de emergencia. Esta condición se asocia a elevada morbimortalidad, lo que sugiere la participación de factores adicionales en su patogenia. De hecho, solo un tercio de los pacientes con úlcera péptica perforada presentaba antecedentes previos de úlcera. La recurrencia de la úlcera tras una perforación ocurre principalmente en pacientes con infección activa por Helicobacter pylori, lo que evidencia su papel crucial en el desarrollo de esta complicación.
Desde el punto de vista clínico, la úlcera péptica perforada constituye un diagnóstico diferencial esencial en pacientes que presentan dolor abdominal agudo, aunque representa aproximadamente el 3% de todos los casos de abdomen agudo. La distribución anatómica de estas perforaciones indica que el 67% se localiza en el duodeno, mientras que solo el 17% corresponde a úlceras gástricas, y el diagnóstico definitivo generalmente se establece durante la laparotomía. La mayoría de las úlceras que perforan se encuentran en la pared anterior del duodeno o del estómago, donde la exposición al ácido y las enzimas digestivas facilita la perforación.
Cuando se produce la perforación, la liberación del contenido gástrico y duodenal en la cavidad peritoneal provoca inicialmente una peritonitis química, caracterizada por inflamación de la membrana peritoneal por el contacto con los ácidos y enzimas digestivas. Con el tiempo, esta condición puede evolucionar hacia una peritonitis bacteriana secundaria, debido a la contaminación por la flora intestinal, aumentando la gravedad clínica y el riesgo de complicaciones sistémicas.
Manifestaciones clínicas
La presentación clínica de la perforación gástrica suele ser aguda y dramática, caracterizándose por un inicio súbito de dolor intenso en la región epigástrica, acompañado de signos de irritación peritoneal, como dolor difuso, defensa involuntaria y rigidez abdominal en tabla, que refleja el espasmo de los músculos rectos abdominales. Esta condición puede evolucionar rápidamente hacia sepsis y shock, aunque en pacientes de edad avanzada los síntomas pueden ser menos evidentes o atípicos, lo que dificulta el diagnóstico. La perforación generalmente ocurre de manera inesperada, incluso en individuos sin antecedentes previos de enfermedad ulcerosa péptica, y puede desencadenar desde formas leves hasta cuadros graves de peritonitis que, en los casos más severos, inducen íleo generalizado debido a la inflamación difusa y la alteración de la motilidad intestinal.
La localización de la úlcera influye notablemente en la manifestación clínica. Cuando las úlceras se localizan en la pared posterior del estómago, el contenido gástrico tiende a filtrarse hacia el saco menor, lo que limita la extensión de la peritonitis y produce síntomas más discretos. En algunos casos, los pacientes pueden no presentar dolor ni signos abdominales evidentes, y la perforación se detecta de manera incidental mediante radiografías de tórax realizadas por otros motivos, mostrando un neumoperitoneo. La perforación de la úlcera péptica es relativamente frecuente, pero a menudo queda sellada por un tapón de epiplón u otro órgano adyacente, lo que retrasa la aparición de peritonitis clínica significativa y puede enmascarar los síntomas iniciales.
En la actualidad, con el tratamiento eficaz de la enfermedad ulcerosa péptica mediante erradicación de Helicobacter pylori e inhibidores de la bomba de protones, el cáncer gástrico ha emergido como una causa más común de obstrucción de salida gástrica y perforación que la propia enfermedad ulcerosa.
Otras causas de perforación incluyen el vólvulo gástrico y la hernia hiatal estrangulada, que pueden comprometer la perfusión sanguínea de toda o parte de la pared gástrica, llevando a isquemia y necrosis. A pesar de que el estómago generalmente posee un suministro sanguíneo abundante, la isquemia severa del tracto digestivo superior puede provocar perforación, especialmente en pacientes que ya se encuentran en estado crítico antes de que la complicación se manifieste clínicamente.
Cuando la perforación se produce en el tórax, como ocurre en algunos casos de hernia hiatal estrangulada, los pacientes suelen presentar síntomas torácicos predominantes y signos generales de sepsis grave, mientras que los signos clásicos de peritonitis abdominal pueden estar ausentes o ser mínimos, dificultando el reconocimiento oportuno de la emergencia quirúrgica.
Exámenes diagnósticos
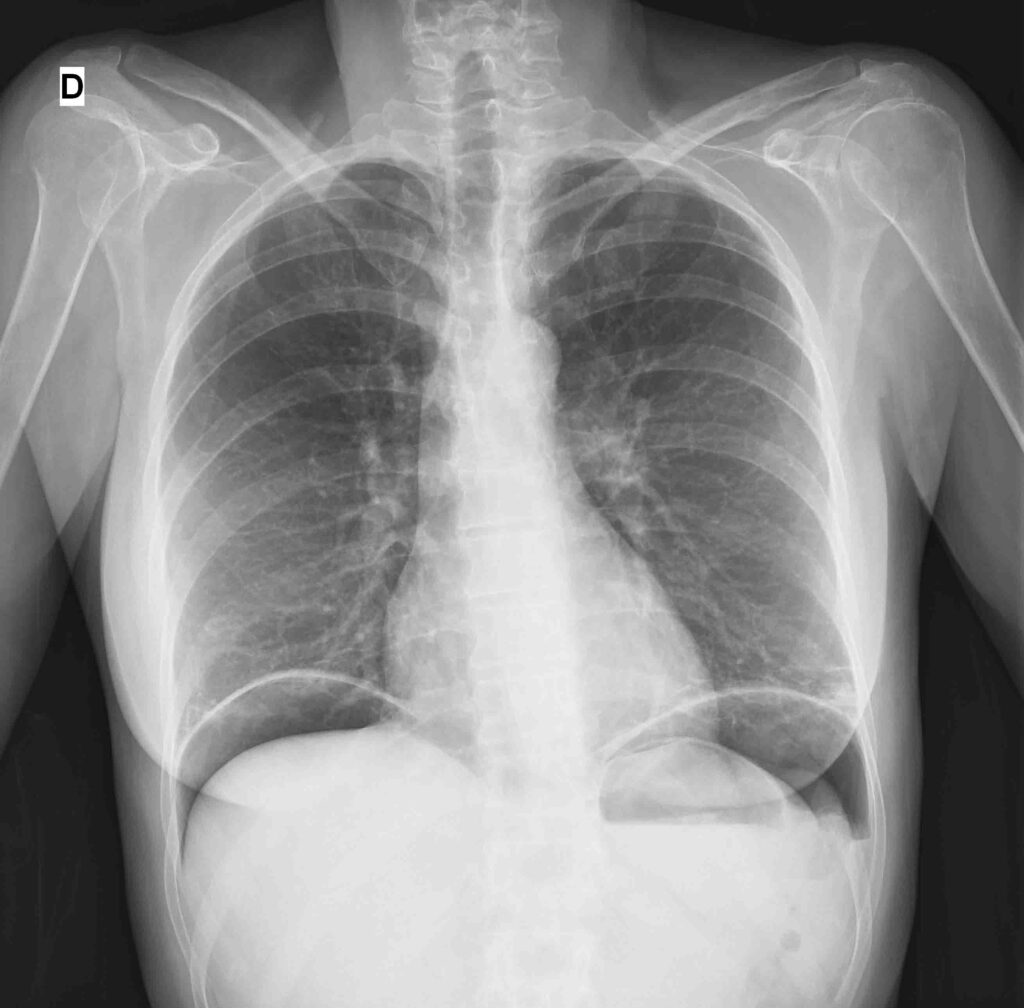
El diagnóstico de la perforación gastrointestinal se sustenta principalmente en las investigaciones radiológicas, que permiten una evaluación rápida y confiable de esta emergencia quirúrgica. En el contexto agudo, la radiografía de tórax en posición erguidaresulta especialmente valiosa, ya que con frecuencia permite identificar la presencia de neumoperitoneo, es decir, aire libre en la cavidad peritoneal, lo que confirma la perforación. Más allá de esto, esta exploración también ofrece información sobre el estado general del paciente, pudiendo revelar condiciones coexistentes como cardiomegalia, neumonía por aspiración o metástasis pulmonares, factores que pueden influir en la planificación del tratamiento y el manejo perioperatorio.
La radiografía abdominal simple, por su parte, permite detectar signos característicos de perforación. Entre estos se encuentra el signo de la doble pared intestinal, conocido como signo de Rigler, que indica la presencia de aire tanto dentro como fuera de la pared intestinal; además, puede mostrar un borde hepático claramente definido y aire subdiafragmático, observable como el denominado “signo del balón de fútbol” en la proyección anteroposterior de pie. Estas imágenes radiográficas, aunque simples, son de gran valor para la toma de decisiones clínicas inmediatas.
Sin embargo, cuando la radiografía de tórax no revela neumoperitoneo, o cuando el paciente se encuentra relativamente estable con una perforación parcialmente sellada y el diagnóstico no está claro, la tomografía computarizada abdominal con contraste se convierte en una herramienta esencial. Esta técnica ofrece una precisión diagnóstica superior al 98%, permitiendo identificar no solo el neumoperitoneo, sino también otras alteraciones como neumatosis intestinal (gas presente dentro de la pared intestinal), líquido libre perihepático, burbujas de aire alrededor del estómago y engrosamiento reactivo de las paredes intestinales. En ciertos casos, la tomografía permite localizar la zona exacta de la perforación, visible como un área de discontinuidad en la pared gástrica o duodenal, lo que facilita la planificación quirúrgica.
Es relevante tener en cuenta que el neumoperitoneo puede no ser evidente en la radiografía de tórax en posición erguida en aproximadamente el 20–30% de los casos. En situaciones de peritonitis generalizada, cuando la evidencia radiológica es insuficiente o ambigua, el diagnóstico definitivo se establece mediante laparotomía o laparoscopia, procedimientos que permiten una evaluación directa de la cavidad abdominal.
Por otro lado, las pruebas de laboratorio en pacientes con perforación de úlcera péptica no son determinantes para el diagnóstico, sino que sirven principalmente para descartar otros cuadros clínicos de presentación similar, como la pancreatitis aguda, que requiere un enfoque terapéutico diferente. Asimismo, los análisis permiten valorar el compromiso de distintos sistemas orgánicos, especialmente la función renal, que puede verse afectada en contextos de sepsis o deshidratación asociada a la perforación. Por ejemplo, la amilasa séricapuede encontrarse elevada en la perforación de úlcera péptica, pero sus valores rara vez alcanzan los niveles característicos de la pancreatitis aguda, los cuales superan generalmente cuatro veces el límite superior de la normalidad, es decir, más de 1.000 unidades internacionales por litro.

Fuente y lecturas recomendadas:
- Weledji E. P. (2020). An Overview of Gastroduodenal Perforation. Frontiers in surgery, 7, 573901. https://doi.org/10.3389/fsurg.2020.573901