La bronquiolitis obliterante postinfecciosa constituye una entidad patológica respiratoria crónica caracterizada por la obstrucción persistente de las vías aéreas pequeñas como consecuencia de una lesión inflamatoria severa que ocurre después de una infección respiratoria baja grave. Este trastorno se considera una secuela pulmonar importante porque implica una alteración estructural permanente del árbol bronquiolar, lo cual modifica de manera duradera la dinámica ventilatoria y la función pulmonar.
Desde el punto de vista fisiopatológico y clínico, esta enfermedad representa el resultado final de un proceso inflamatorio intenso que afecta principalmente a los bronquiolos, es decir, las estructuras más distales del sistema respiratorio que se encargan de conducir el aire hacia los alvéolos. Cuando estas estructuras sufren daño importante, se desencadenan mecanismos de reparación que pueden conducir a una cicatrización anómala. Este proceso cicatricial provoca la reducción progresiva del diámetro bronquiolar y, en los casos más graves, la obliteración completa de la luz de la vía aérea.
Como consecuencia de estos cambios estructurales permanentes, el flujo de aire durante la respiración se encuentra limitado de manera persistente. A diferencia de otras enfermedades obstructivas de las vías respiratorias, como el asma, la obstrucción observada en la bronquiolitis obliterante postinfecciosa suele ser poco reversible mediante la administración de medicamentos broncodilatadores, ya que el problema principal no radica únicamente en la contracción del músculo liso bronquial, sino en la destrucción y remodelación irreversible del tejido bronquiolar.
Características estructurales y patológicas de la enfermedad
Inflamación intensa de los bronquiolos
Uno de los fenómenos centrales en la bronquiolitis obliterante postinfecciosa es el desarrollo de un proceso inflamatorio intenso localizado en los bronquiolos. Estas pequeñas vías aéreas poseen paredes relativamente delgadas y una limitada capacidad de defensa frente a agresiones infecciosas graves. Cuando un agente infeccioso invade el epitelio respiratorio distal, el sistema inmunitario responde activando múltiples mecanismos de defensa con el objetivo de eliminar al patógeno.
La respuesta inmunológica incluye la migración masiva de células inflamatorias hacia el sitio de la infección, entre las que destacan los neutrófilos, los macrófagos y los linfocitos. Estas células liberan diversas sustancias químicas, como citocinas y mediadores inflamatorios, que amplifican la respuesta inmunitaria. Aunque estos mecanismos son necesarios para controlar la infección, su activación excesiva puede producir daño colateral en los tejidos pulmonares circundantes.
En el contexto de una infección grave, la inflamación persistente genera edema de la mucosa bronquiolar, infiltración celular en la pared de la vía aérea y acumulación de secreciones. Todo ello contribuye a reducir el diámetro interno de los bronquiolos y dificulta el paso normal del aire hacia los alvéolos.
Daño del epitelio bronquiolar
El epitelio bronquiolar constituye la primera barrera de defensa frente a los agentes infecciosos inhalados. Está formado por células especializadas que participan en funciones esenciales como la producción de moco, el transporte mucociliar y la regulación de la respuesta inmunitaria local.
Durante una infección respiratoria grave, los patógenos pueden invadir directamente estas células epiteliales o inducir su destrucción mediante mecanismos citotóxicos. Algunos virus respiratorios poseen una alta afinidad por el epitelio de las vías aéreas pequeñas, lo que favorece la replicación viral y la destrucción de la estructura epitelial.
La pérdida del epitelio bronquiolar tiene consecuencias importantes. En primer lugar, se altera el sistema de limpieza mucociliar, lo que facilita la acumulación de secreciones y microorganismos en las vías aéreas. En segundo lugar, se expone el tejido subyacente a la acción de mediadores inflamatorios y enzimas proteolíticas liberadas durante la respuesta inmunitaria.
Este daño epitelial representa un evento clave en el desarrollo de la bronquiolitis obliterante postinfecciosa, ya que desencadena mecanismos de reparación tisular que, en lugar de restaurar completamente la arquitectura normal del bronquiolo, pueden conducir a una cicatrización excesiva.
Proliferación fibroinflamatoria
Cuando el epitelio bronquiolar resulta dañado, el organismo intenta reparar la lesión mediante procesos de regeneración y cicatrización. En condiciones normales, estos mecanismos permiten restablecer la integridad del tejido afectado. Sin embargo, en algunos casos la reparación tisular se vuelve desregulada.
Durante este proceso se activan células denominadas fibroblastos, cuya función principal consiste en producir componentes de la matriz extracelular, como el colágeno y otras proteínas estructurales. Estas sustancias forman parte del tejido cicatricial que reemplaza las áreas dañadas.
En la bronquiolitis obliterante postinfecciosa, la proliferación de fibroblastos y la acumulación de tejido fibroso dentro de la pared bronquiolar provocan un engrosamiento progresivo de la vía aérea. Este fenómeno se conoce como remodelación bronquiolar.
Además del tejido fibroso, el infiltrado inflamatorio puede persistir durante largos periodos, lo que perpetúa el daño tisular y favorece la formación de tejido cicatricial adicional. El resultado final es una estructura bronquiolar rígida, estrecha y funcionalmente alterada.
Obstrucción parcial o completa de la luz bronquiolar
La combinación de inflamación, fibrosis y remodelación estructural conduce finalmente a la obstrucción de la luz bronquiolar. En algunos casos el estrechamiento es parcial, lo que permite el paso limitado de aire; en otros casos, el bronquiolo puede quedar completamente obliterado por tejido fibroso.
Cuando las vías aéreas pequeñas se encuentran obstruidas, el aire puede quedar atrapado dentro de determinadas regiones del pulmón durante la espiración. Esto produce una alteración importante en la distribución de la ventilación pulmonar, conocida como atrapamiento aéreo.
A largo plazo, la presencia de múltiples bronquiolos obstruidos genera un patrón ventilatorio desigual en el pulmón. Algunas zonas reciben menos aire del necesario, mientras que otras permanecen hiperinsufladas. Este desequilibrio compromete la eficiencia del intercambio gaseoso y puede contribuir al desarrollo de síntomas respiratorios persistentes.
Debido a que el estrechamiento bronquiolar se debe principalmente a cambios estructurales permanentes, el flujo aéreo suele mostrar una respuesta limitada a los broncodilatadores, medicamentos que actúan relajando el músculo liso bronquial pero que no pueden revertir la fibrosis ni restaurar la arquitectura normal de la vía aérea.
Etiología
Infecciones respiratorias como evento desencadenante
La bronquiolitis obliterante postinfecciosa se desarrolla típicamente como consecuencia de una infección respiratoria baja grave. Estas infecciones afectan estructuras profundas del sistema respiratorio, incluyendo bronquios, bronquiolos y parénquima pulmonar. Cuando la infección es especialmente agresiva o prolongada, puede producir un daño significativo en el tejido bronquiolar.
Los agentes infecciosos responsables pueden pertenecer tanto al grupo de los virus respiratorios como al de las bacterias atípicas o patógenos intracelulares. La gravedad de la infección inicial, la respuesta inmunitaria del huésped y factores genéticos individuales influyen en la probabilidad de que se produzca daño bronquiolar permanente.
Virus respiratorios asociados con mayor frecuencia
Entre los virus respiratorios implicados, el adenovirus se considera uno de los agentes etiológicos más relevantes. Algunas variantes de este virus poseen una notable capacidad para infectar y destruir células epiteliales del tracto respiratorio inferior. Determinados subtipos se han asociado de manera particular con cuadros respiratorios graves en la infancia y con la aparición posterior de bronquiolitis obliterante.
Otros virus respiratorios también pueden actuar como desencadenantes de esta enfermedad. Entre ellos se encuentran el virus sincitial respiratorio, el virus de la influenza, los virus parainfluenza y el virus del sarampión. Estos patógenos comparten la capacidad de inducir una respuesta inflamatoria intensa en las vías respiratorias, lo que favorece el desarrollo de daño bronquiolar cuando la infección es severa.
En años recientes también se ha descrito la participación del virus responsable de la enfermedad por coronavirus de dos mil diecinueve en algunos casos de daño pulmonar persistente, lo que sugiere que distintos virus respiratorios pueden contribuir al desarrollo de esta condición bajo determinadas circunstancias clínicas.
Bacterias y otros microorganismos
Además de los virus, ciertos microorganismos bacterianos han sido implicados en el desarrollo de bronquiolitis obliterante postinfecciosa. Uno de los más importantes es Mycoplasma pneumoniae, un patógeno que produce infecciones respiratorias atípicas y que puede desencadenar respuestas inflamatorias intensas en las vías respiratorias.
Otras bacterias, como Bordetella pertussis, responsable de la tos ferina, también pueden causar infecciones respiratorias prolongadas que dañan el epitelio bronquial. En algunos contextos epidemiológicos se ha descrito igualmente la participación de Mycobacterium tuberculosis, especialmente cuando la infección produce inflamación extensa en el árbol bronquial.
La presencia simultánea de varios agentes infecciosos puede agravar el proceso inflamatorio y aumentar la probabilidad de que se produzca daño estructural permanente en las vías aéreas pequeñas.
Fisiopatología de la enfermedad
Daño inicial inducido por la infección
El proceso fisiopatológico de la bronquiolitis obliterante postinfecciosa comienza con una infección respiratoria que afecta las vías aéreas distales. Los microorganismos invasores dañan directamente el epitelio bronquiolar o inducen una respuesta inmunitaria que termina lesionando el tejido circundante.
Durante esta etapa inicial se produce destrucción celular, liberación de mediadores inflamatorios y alteración de la barrera epitelial. Esto favorece la propagación de la inflamación hacia las capas más profundas de la pared bronquiolar.
Activación de la respuesta inmunitaria
Ante la presencia del agente infeccioso, el sistema inmunitario activa múltiples mecanismos de defensa destinados a eliminar al patógeno. Diversas células inmunitarias migran hacia el tejido pulmonar afectado y liberan sustancias que coordinan la respuesta inflamatoria.
Entre estas sustancias se encuentran citocinas, quimiocinas y enzimas proteolíticas capaces de degradar componentes de la matriz extracelular. Aunque estos mediadores desempeñan un papel esencial en la eliminación del agente infeccioso, su liberación excesiva puede provocar daño tisular significativo.
Procesos de reparación y fibrosis
Después de la fase inflamatoria aguda, el organismo intenta reparar el tejido dañado mediante mecanismos de cicatrización. Sin embargo, en la bronquiolitis obliterante postinfecciosa este proceso no restaura completamente la estructura original del bronquiolo.
La proliferación de fibroblastos y la deposición de colágeno generan tejido cicatricial dentro de la pared bronquiolar y en el interior de la luz de la vía aérea. Este tejido fibroso reemplaza progresivamente al epitelio normal y reduce el diámetro bronquiolar.
Consecuencias funcionales
La remodelación estructural del bronquiolo produce una obstrucción persistente de las vías aéreas pequeñas. Esta obstrucción altera el patrón normal de ventilación pulmonar, provoca atrapamiento de aire durante la espiración y genera hiperinsuflación en determinadas regiones del pulmón.
Debido a que estos cambios son estructurales y permanentes, la limitación del flujo aéreo suele persistir durante largos periodos de tiempo y puede acompañar al paciente durante la infancia e incluso hasta la edad adulta.
Epidemiología
La bronquiolitis obliterante postinfecciosa se considera una enfermedad relativamente poco frecuente. Sin embargo, diversos estudios sugieren que su verdadera incidencia podría estar subestimada. Esto se debe en parte a la dificultad para reconocer la enfermedad en etapas tempranas y a la posibilidad de que sus síntomas se confundan con otras patologías respiratorias, especialmente el asma infantil.
La mayoría de los casos descritos ocurre durante los primeros años de vida, particularmente antes de los dos años de edad. En esta etapa del desarrollo, el sistema respiratorio se encuentra en proceso de maduración y las vías aéreas pequeñas poseen un diámetro reducido, lo que las hace más vulnerables al daño inflamatorio.
Además, el sistema inmunitario de los niños pequeños aún se encuentra en desarrollo, lo que puede favorecer respuestas inflamatorias intensas frente a determinadas infecciones respiratorias.
La enfermedad ha sido descrita con mayor frecuencia en algunos países de América del Sur, como Argentina, Chile y Brasil, así como en regiones como Nueva Zelanda. Esta distribución geográfica sugiere que pueden existir factores ambientales, genéticos o epidemiológicos que influyan en la aparición de la enfermedad.
Entre los factores potencialmente implicados se encuentran la circulación de determinados virus respiratorios particularmente virulentos, las condiciones ambientales que favorecen la transmisión de infecciones respiratorias y posibles predisposiciones genéticas que modulan la respuesta inflamatoria del huésped.
Manifestaciones clínicas de la bronquiolitis obliterante postinfecciosa
Una característica clínica fundamental de la bronquiolitis obliterante postinfecciosa es la persistencia prolongada de los síntomas respiratorios incluso después de que la infección que originó la enfermedad haya sido aparentemente resuelta. En muchos casos, el episodio infeccioso agudo ocurre durante los primeros años de vida y puede manifestarse inicialmente como una neumonía grave o una bronquiolitis viral severa. Aunque el proceso infeccioso agudo se controla con tratamiento médico, algunos pacientes no recuperan completamente la función pulmonar normal.
Esto ocurre porque el daño estructural producido en los bronquiolos durante la fase aguda genera alteraciones permanentes en las vías aéreas pequeñas. Como resultado, los síntomas respiratorios pueden continuar durante meses o incluso años, reflejando la presencia de una obstrucción bronquiolar persistente. En algunos niños, estos síntomas se mantienen de forma relativamente estable, mientras que en otros pueden exacerbarse durante infecciones respiratorias subsecuentes.
Sibilancias persistentes
Las sibilancias constituyen uno de los síntomas más frecuentes en los pacientes con bronquiolitis obliterante postinfecciosa. Se trata de sonidos respiratorios agudos que se producen cuando el aire pasa a través de vías respiratorias estrechadas. En esta enfermedad, el estrechamiento bronquiolar es consecuencia de la inflamación crónica, el edema residual y la fibrosis que afecta las paredes de los bronquiolos.
A diferencia de lo que ocurre en otras enfermedades obstructivas como el asma, las sibilancias en la bronquiolitis obliterante postinfecciosa suelen ser persistentes y no desaparecen completamente con la administración de medicamentos broncodilatadores. Esto se debe a que el estrechamiento de la vía aérea está relacionado con cambios estructurales permanentes y no únicamente con la contracción del músculo liso bronquial.
Tos crónica
La tos crónica es otro síntoma característico de esta enfermedad. La irritación persistente de las vías respiratorias y la presencia de secreciones bronquiales estimulan los receptores de la tos localizados en la mucosa respiratoria. Este mecanismo de defensa busca eliminar las secreciones acumuladas y mantener despejadas las vías aéreas.
En los pacientes con bronquiolitis obliterante postinfecciosa, la tos puede presentarse de forma recurrente o continua. A menudo se intensifica durante infecciones respiratorias intercurrentes, cambios climáticos o exposición a irritantes ambientales. La persistencia de este síntoma refleja la inflamación crónica del árbol bronquial y la alteración del mecanismo de limpieza mucociliar.
Disnea
La disnea, o sensación subjetiva de dificultad para respirar, aparece cuando la obstrucción de las vías aéreas limita el flujo normal de aire hacia los pulmones. En la bronquiolitis obliterante postinfecciosa, el estrechamiento de los bronquiolos dificulta la ventilación adecuada de ciertas regiones pulmonares.
Como consecuencia, el organismo necesita aumentar el esfuerzo respiratorio para mantener un intercambio gaseoso adecuado. Este aumento del trabajo respiratorio puede manifestarse como respiración rápida, retracciones torácicas o sensación de falta de aire, especialmente durante la actividad física o durante episodios de infección respiratoria.
Intolerancia al ejercicio
La limitación del flujo aéreo y la alteración de la ventilación pulmonar reducen la capacidad del organismo para satisfacer las demandas de oxígeno durante el ejercicio físico. En los niños afectados, esto se traduce en una menor tolerancia a la actividad física en comparación con otros niños de la misma edad.
Durante el ejercicio, el organismo requiere aumentar el intercambio de oxígeno y dióxido de carbono. Sin embargo, la obstrucción bronquiolar impide que el aire circule adecuadamente por todas las regiones pulmonares. Como resultado, los pacientes pueden experimentar fatiga temprana, dificultad respiratoria o incapacidad para realizar actividades físicas prolongadas.
Hipoxemia
La hipoxemia se refiere a la disminución de la concentración de oxígeno en la sangre arterial. Este fenómeno puede ocurrir cuando la ventilación pulmonar es insuficiente o cuando existe una distribución desigual del aire dentro de los pulmones.
En la bronquiolitis obliterante postinfecciosa, la presencia de bronquiolos obstruidos produce una ventilación heterogénea. Algunas regiones pulmonares reciben menos aire del necesario, mientras que otras permanecen hiperinsufladas. Este desequilibrio afecta la eficiencia del intercambio gaseoso en los alvéolos y puede conducir a niveles reducidos de oxígeno en la sangre.
Hiperinsuflación pulmonar
La hiperinsuflación pulmonar ocurre cuando el aire queda atrapado dentro de los pulmones debido a la dificultad para expulsarlo durante la espiración. Esto es particularmente frecuente cuando las vías aéreas pequeñas se encuentran estrechadas o parcialmente obstruidas.
Durante la exploración clínica, la hiperinsuflación puede manifestarse mediante un aumento del diámetro anteroposterior del tórax, así como una disminución de la movilidad torácica. También puede observarse una prolongación del tiempo espiratorio durante la respiración.
Crepitantes
Los crepitantes son sonidos respiratorios anormales que pueden escucharse mediante la auscultación pulmonar con un estetoscopio. Estos sonidos se producen cuando pequeñas vías aéreas colapsadas se abren repentinamente durante la inspiración o cuando el aire atraviesa secreciones presentes en las vías respiratorias.
En la bronquiolitis obliterante postinfecciosa, los crepitantes reflejan la presencia de inflamación crónica, secreciones bronquiales y alteraciones estructurales en los bronquiolos.
Disminución del flujo espiratorio
La disminución del flujo espiratorio es una manifestación fisiológica directa de la obstrucción bronquiolar. Durante la espiración, el aire debe pasar a través de bronquiolos estrechados, lo que limita la velocidad con la que puede salir de los pulmones.
Este fenómeno puede detectarse mediante pruebas de función pulmonar o mediante la observación clínica de una espiración prolongada y dificultosa.
Diferenciación clínica con el asma
Uno de los desafíos clínicos más importantes en el diagnóstico de la bronquiolitis obliterante postinfecciosa es su similitud con el asma infantil. Ambas enfermedades comparten síntomas como sibilancias, tos y dificultad respiratoria. Sin embargo, existen diferencias importantes entre ambas condiciones.
En el asma, la obstrucción de las vías respiratorias suele ser reversible y responde favorablemente al tratamiento con broncodilatadores y medicamentos antiinflamatorios. En contraste, en la bronquiolitis obliterante postinfecciosa la obstrucción bronquiolar es principalmente estructural y permanente, por lo que la respuesta a los broncodilatadores suele ser limitada.
Diagnóstico
El diagnóstico de la bronquiolitis obliterante postinfecciosa puede resultar complejo debido a la ausencia de un criterio diagnóstico único y definitivo. En la práctica clínica, el diagnóstico se establece generalmente mediante la combinación de antecedentes clínicos, hallazgos radiológicos y resultados de pruebas de función pulmonar.
El antecedente de una infección respiratoria grave seguida por síntomas respiratorios persistentes constituye un elemento clave para sospechar esta enfermedad.
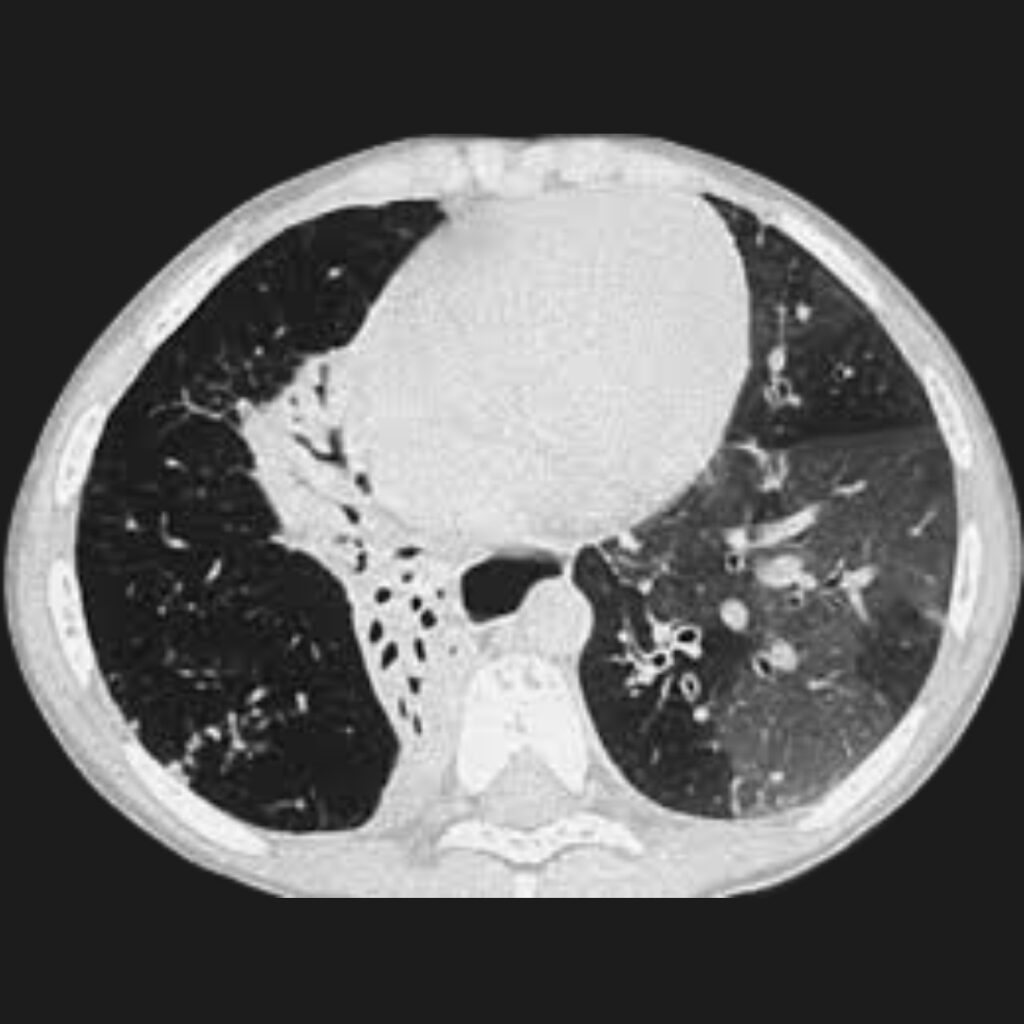
Tomografía computarizada de alta resolución: La tomografía computarizada de alta resolución es una herramienta fundamental en la evaluación de pacientes con sospecha de bronquiolitis obliterante postinfecciosa. Esta técnica permite obtener imágenes detalladas del parénquima pulmonar y de las vías aéreas pequeñas.
- Uno de los hallazgos más característicos es el patrón denominado mosaico de atenuación. Este patrón refleja la presencia de regiones pulmonares con diferente grado de ventilación. Las áreas que reciben menos aire aparecen más densas en las imágenes, mientras que las regiones hiperinsufladas se observan más radiolúcidas.
- Otro hallazgo frecuente es el atrapamiento aéreo, que se hace evidente especialmente durante las imágenes obtenidas en espiración. Además, pueden observarse bronquiectasias, que corresponden a dilataciones anormales de los bronquios, así como engrosamiento de las paredes bronquiales.
Pruebas de función pulmonar: Las pruebas de función pulmonar permiten evaluar de manera objetiva la capacidad ventilatoria del paciente. En la bronquiolitis obliterante postinfecciosa, estas pruebas suelen mostrar un patrón obstructivo caracterizado por la disminución del flujo de aire durante la espiración.
- La reducción del flujo espiratorio refleja la dificultad que tiene el aire para salir de los pulmones debido al estrechamiento bronquiolar. En algunos casos también puede observarse atrapamiento de aire y aumento del volumen pulmonar residual.
Biopsia pulmonar: La biopsia pulmonar se considera el método diagnóstico definitivo porque permite observar directamente los cambios histológicos característicos de la enfermedad. Mediante el análisis microscópico del tejido pulmonar es posible identificar fibrosis bronquiolar, obliteración de la luz bronquiolar y cambios inflamatorios crónicos.
- Este procedimiento se realiza con poca frecuencia en la práctica clínica pediátrica debido a su carácter invasivo y a los riesgos asociados. Además, obtener muestras representativas de los bronquiolos puede resultar técnicamente difícil.
Tratamiento
Actualmente no existe un tratamiento curativo específico para la bronquiolitis obliterante postinfecciosa. El objetivo principal del manejo terapéutico consiste en reducir la inflamación residual, aliviar los síntomas respiratorios y prevenir el deterioro adicional de la función pulmonar.
El tratamiento suele requerir un enfoque multidisciplinario que incluya seguimiento médico continuo, control de infecciones respiratorias y estrategias farmacológicas dirigidas a mejorar la función respiratoria.
Corticosteroides
Los corticosteroides constituyen uno de los pilares del tratamiento antiinflamatorio en esta enfermedad. Estos medicamentos actúan suprimiendo múltiples componentes de la respuesta inflamatoria y reduciendo la producción de mediadores proinflamatorios.
En las fases tempranas o en los casos más graves se pueden utilizar corticosteroides sistémicos. Un ejemplo común es la prednisona administrada por vía oral en dosis aproximadas de uno a dos miligramos por kilogramo de peso corporal al día. Posteriormente, la dosis suele reducirse gradualmente durante un periodo prolongado para minimizar los efectos adversos.
En etapas más estables de la enfermedad también se utilizan corticosteroides inhalados como tratamiento de mantenimiento.
Broncodilatadores
Los broncodilatadores pueden emplearse para aliviar los síntomas respiratorios durante episodios de exacerbación. Estos medicamentos actúan relajando el músculo liso de las vías respiratorias y aumentando el diámetro bronquial.
Aunque su efecto puede ser limitado debido al componente estructural de la obstrucción bronquiolar, en algunos pacientes pueden proporcionar alivio sintomático temporal.
Antibióticos macrólidos
Los antibióticos pertenecientes al grupo de los macrólidos, como la azitromicina, se utilizan en algunos pacientes debido a sus propiedades antiinflamatorias además de su actividad antimicrobiana.
Estos medicamentos pueden reducir la actividad inflamatoria de los neutrófilos y disminuir la producción de mediadores inflamatorios en el tejido pulmonar. Como resultado, pueden contribuir a mejorar algunos síntomas respiratorios y a reducir la frecuencia de exacerbaciones.
Antagonistas de leucotrienos
Los antagonistas de leucotrienos, como el montelukast, también pueden emplearse como parte del tratamiento. Los leucotrienos son mediadores inflamatorios que participan en la constricción bronquial y en la amplificación de la respuesta inflamatoria.
Al bloquear la acción de estas sustancias, estos medicamentos pueden ayudar a disminuir la inflamación de las vías respiratorias y mejorar algunos síntomas respiratorios en ciertos pacientes.
Seguimiento clínico
El seguimiento médico periódico es esencial para evaluar la evolución de la enfermedad y ajustar el tratamiento según sea necesario. Este seguimiento suele incluir evaluaciones clínicas, pruebas de función pulmonar y estudios de imagen.
Las evaluaciones radiológicas mediante tomografía computarizada de alta resolución y las pruebas de función pulmonar pueden realizarse cada tres a seis meses en función de la evolución clínica del paciente.
Pronóstico
El pronóstico de la bronquiolitis obliterante postinfecciosa es variable y depende de múltiples factores, entre ellos la gravedad del daño pulmonar inicial, la extensión de la fibrosis bronquiolar y la respuesta individual al tratamiento.
Algunos pacientes desarrollan una enfermedad crónica relativamente estable que se mantiene durante largos periodos sin un deterioro significativo de la función pulmonar.
En otros casos, la enfermedad puede evolucionar hacia un deterioro progresivo de la función respiratoria. La obstrucción persistente de las vías aéreas pequeñas puede favorecer la aparición de infecciones respiratorias recurrentes y de complicaciones pulmonares adicionales.
Durante el crecimiento, el desarrollo pulmonar puede producir cierta mejoría funcional en algunos niños. Sin embargo, en muchos casos la obstrucción bronquiolar persiste hasta la edad adulta, lo que puede traducirse en limitaciones respiratorias permanentes.
Prevención
La prevención de la bronquiolitis obliterante postinfecciosa se centra principalmente en la detección temprana y el tratamiento adecuado de las infecciones respiratorias graves en la infancia. La intervención médica oportuna puede reducir la intensidad de la inflamación pulmonar y limitar el daño bronquiolar.
El manejo adecuado de las neumonías infantiles, especialmente aquellas causadas por virus o bacterias capaces de producir daño pulmonar severo, es fundamental para prevenir complicaciones respiratorias a largo plazo.
La vacunación constituye una estrategia preventiva esencial, ya que reduce la incidencia de diversas infecciones respiratorias potencialmente graves. La inmunización contra agentes infecciosos respiratorios contribuye a disminuir el riesgo de daño pulmonar permanente.
Los niños que han presentado infecciones respiratorias severas deben recibir seguimiento médico durante los meses posteriores al episodio agudo. La identificación temprana de síntomas persistentes permite realizar una evaluación adecuada y establecer estrategias de tratamiento oportunas que pueden mejorar la evolución clínica.

Fuente y lecturas recomendadas:
-
Ralston, S. L., Lieberthal, A. S., Meissner, H. C., Alverson, B. K., Baley, J. E., Gadomski, A. M., Johnson, D. W., Light, M. J., Maraqa, N. F., Mendonca, E. A., Phelan, K. J., Zorc, J. J., Stanko-Lopp, D., Brown, M. A., Nathanson, I., Rosenblum, E., Sayles, S., 3rd, Hernandez-Cancio, S., & American Academy of Pediatrics (2014). Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics, 134(5), e1474–e1502. https://doi.org/10.1542/peds.2014-2742
- Ucrós-Rodríguez, S, Quiroga-Durán, SP, Díaz-Martínez, M, Méndez-García, AP, & Pérez-Azuero, A. (2017). Bronquiolitis obliterante post-infecciosa: características y seguimiento a mediano plazo de 21 casos en Bogotá-Colombia a 2640 m de altura. Acta pediátrica de México, 38(5), 308-316. https://doi.org/10.18233/apm38no5pp308-3161470
-
Wan, L., & Wang, Z. (2025). Postinfectious Bronchiolitis Obliterans in Children. Canadian respiratory journal, 2025, 7790381. https://doi.org/10.1155/carj/7790381