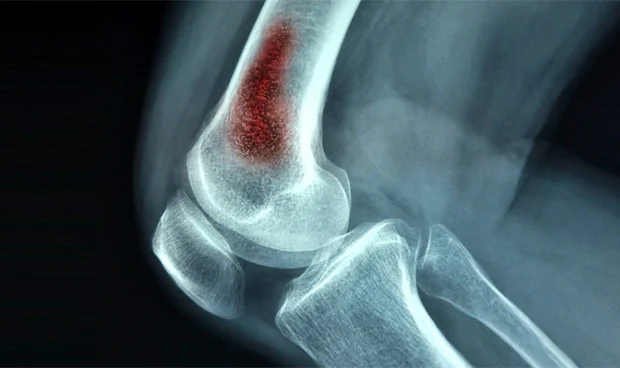
El término «osteomielitis» se refiere a la inflamación del hueso, que puede resultar de etiologías tanto infecciosas como no infecciosas. Una etiología no infecciosa particularmente importante de la osteomielitis que puede simular una infección es la osteomielitis crónica no bacteriana, que también se conoce como osteomielitis crónica multifocal recurrente. Esta es una enfermedad autoinflamatoria que desencadena lesiones óseas estériles que pueden afectar uno o más lugares del esqueleto, y la presentación clínica puede ser sorprendentemente similar a la de la osteomielitis infecciosa.
¿Cuáles son las causas infecciosas de la osteomielitis?
La gran mayoría de los casos de osteomielitis son causados por una infección. Aunque especies fúngicas como Blastomyces, Coccidioides, Candida y Aspergillus causan osteomielitis en ciertos escenarios clínicos, las bacterias son los agentes microbianos preeminentes de la osteomielitis.
La osteomielitis hematógena aguda suele ser una enfermedad monomicrobiana, mientras que la osteomielitis derivada de un traumatismo o una infección contigua suele ser polimicrobiana.
La bacteria grampositiva Staphylococcus aureus es el agente etiológico aislado con mayor frecuencia de la osteomielitis en todos los mecanismos de la enfermedad.
Aunque S. aureus causa la gran mayoría de los casos de osteomielitis hematógena aguda, Streptococcus pyogenes , Streptococcus pneumoniae y Kingella kingae también son causas importantes.
Kingella kingae, un cocobacilo gramnegativo, a menudo se presenta de forma indolente y ocurre con mayor frecuencia en niños menores de 3 a 5 años de edad. En los recién nacidos, dos causas bacterianas adicionales de osteomielitis hematógena aguda incluyen el estreptococo del grupo B y las bacterias gramnegativas entéricas, lo que refleja su prevalencia conocida como agentes de sepsis en este grupo de edad.
La microbiología de la osteomielitis después de un trauma depende del mecanismo y la gravedad de la lesión, la presencia de contaminación ambiental y si se requieren o no dispositivos permanentes para estabilizar el hueso dañado. La incidencia de infección después de un traumatismo óseo varía desde un 2 % para las fracturas abiertas de bajo grado hasta un 50 % para las lesiones más graves.
En las fracturas abiertas sin contaminación ambiental importante, la osteomielitis por lo general es causada por la flora de la piel, con una preponderancia de casos causados por S. aureus y estafilococos coagulasa negativos.
En fracturas abiertas con gran contaminación, una serie de organismos ambientales, incluidos Gram negativos (Pseudomonas aeruginosa, Enterobacter cloacae y Escherichia coli ), otros Gram positivos (Bacillus y Enterococcus spp.), anaerobios (Clostridium spp) y micobacterias no tuberculosas, también pueden provocar osteomielitis posterior. Además, los pacientes con fracturas abiertas de alto grado y daño extenso de los tejidos blandos tienen un mayor riesgo de infección nosocomial con patógenos como S. aureus sensible a la meticilina y Gram negativos multirresistentes, posiblemente debido a la propensión a la infección tardía, cierre de heridas y fijación quirúrgica.
La osteomielitis después de una infección contigua ocurre con mayor frecuencia en pacientes con heridas neuropáticas o por insuficiencia vascular, úlceras por decúbito y traumatismos graves o penetrantes en los tejidos blandos. Este tipo de osteomielitis es particularmente común en personas que padecen diabetes, donde hasta una cuarta parte de todos los pacientes desarrollarán úlceras en las extremidades, y de éstas, una proporción sustancial afectará al hueso. Estas infecciones son casi siempre polimicrobianas, con S. aureus , estafilococos coagulasa negativos, estreptococos del grupo B, enterococos y bacilos gramnegativos.
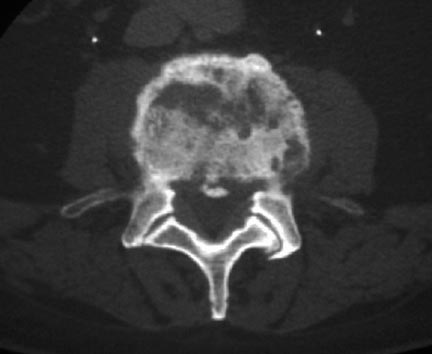
La preeminencia de S. aureus como agente etiológico de la osteomielitis probablemente se deba a dos factores. En primer lugar, se cree que aproximadamente entre el 25 % y el 30 % de la población mundial está colonizada por S. aureus , con estimaciones que alcanzan entre el 50 % y el 70 % cuando se consideran los trabajadores de la salud y la colonización transitoria. En segundo lugar, los estafilococos producen muchos factores de virulencia, como adhesinas, toxinas citolíticas, factores de inmunoevasión, superantígenos y sistemas antioxidantes.
Aunque se reconoce una amplia variedad de microorganismos como agentes etiológicos de la osteomielitis, es importante señalar que los cultivos del hueso afectado durante la osteomielitis pueden ser negativos. En algunos casos de osteomielitis con cultivo negativo, no se aísla un microbio agresor debido a la terapia antibiótica anterior. En otros casos se debe a la modalidad de muestreo microbiológico y la presencia de una carga bacteriana baja o de organismos exigentes.

 Síguenos en X: @el_homomedicus y @enarm_intensivo Síguenos en instagram: homomedicus y en Treads.net como: Homomedicus
Síguenos en X: @el_homomedicus y @enarm_intensivo Síguenos en instagram: homomedicus y en Treads.net como: Homomedicus