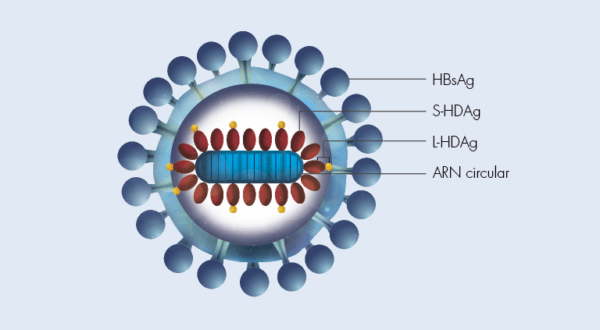
El Virus de la Hepatitis D (VHD), también conocido como virus delta, es un patógeno defectuoso que presenta características particulares en su ciclo de replicación y patogenicidad. A diferencia de otros virus de la hepatitis, el VHD no es capaz de replicarse de manera independiente en el organismo humano. Esto se debe a que es un virus defectuoso de ácido ribonucleico (ARN) que requiere la presencia de otro virus, el Virus de la Hepatitis B (VHB), para completar su ciclo de vida. El VHD necesita que el VHB esté presente para proporcionar ciertas proteínas esenciales para su replicación y ensamblaje, lo que le permite infectar las células hepáticas.
La clave para entender la dependencia del VHD del VHB radica en la interacción entre las proteínas del VHB y el VHD. El VHD no posee las capacidades necesarias para producir su propia cápside, la estructura que alberga su material genético. En su lugar, depende de la proteína del VHB conocida como la proteína del antígeno de superficie (HBsAg), que es un componente esencial del VHB. Esta proteína HBsAg forma parte de la envoltura viral del VHB, y el VHD utiliza estas proteínas para ensamblar su cápside y así poder infectar las células hepáticas. Por lo tanto, la presencia de HBsAg es indispensable para que el VHD pueda completar su ciclo de replicación. En ausencia de la infección por VHB, el VHD no puede replicarse ni causar enfermedad.
Debido a esta dependencia del VHB, el VHD no puede inducir una infección de manera aislada. Su patogénesis está intrínsecamente vinculada a la presencia de VHB, lo que significa que una persona infectada por el VHD necesariamente tiene que estar también infectada por el VHB. Esta relación de coinfección tiene implicaciones importantes para la progresión de la enfermedad hepática, ya que ambas infecciones pueden actuar de manera sinérgica para causar daño hepático. En algunos casos, la coinfección por ambos virus puede dar lugar a formas más graves de hepatitis, como la hepatitis crónica, cirrosis o incluso carcinoma hepatocelular, que es un tipo de cáncer de hígado.
La eliminación o erradicación del VHB de una persona, ya sea mediante tratamiento antiviral o una respuesta inmune eficaz, lleva a la eliminación del VHD, dado que el VHD depende totalmente de la infraestructura proporcionada por el VHB para su replicación. En otras palabras, si se suprime la infección por VHB, el VHD también desaparece, ya que no puede seguir replicándose sin la ayuda de las proteínas del VHB.
A nivel global, se estima que entre 12 y 72 millones de personas están infectadas con el VHD, lo que representa una carga significativa para la salud pública mundial. El VHD es endémico en algunas regiones, particularmente en áreas de África, el Mediterráneo y América del Sur, donde la prevalencia de la infección por VHB es más alta. Se calcula que alrededor del 13% de los portadores crónicos de VHB también están infectados con VHD. Esto indica una alta tasa de coinfección entre los dos virus, lo que contribuye a la gravedad y complicación de las enfermedades hepáticas asociadas.
Los factores de riesgo para la infección por VHD son los mismos que para la infección por VHB, con un aumento significativo en las personas que comparten agujas o equipos para la inyección de drogas. Las conductas sexuales de alto riesgo, como la promiscuidad y la falta de protección durante las relaciones sexuales, también son factores importantes en la transmisión del VHD, ya que el VHB y el VHD se transmiten a través del contacto con fluidos corporales infectados, incluidos la sangre y el semen. Además, las coinfecciones con otros virus, como el Virus de la Inmunodeficiencia Humana (VIH) y el Virus de la Hepatitis C (VHC), aumentan la probabilidad de infección por VHD, debido a la naturaleza de las vías de transmisión compartidas y la debilitación del sistema inmunológico en pacientes con VIH, lo que facilita la propagación de infecciones adicionales.
Manifestaciones clínicas
El Virus de la Hepatitis D (VHD) es un agente patógeno defectuoso que depende del Virus de la Hepatitis B (VHB) para su replicación y para generar una infección hepática. Esta dependencia del VHB se refleja en las diferentes formas en que el VHD puede interactuar con el VHB en los individuos infectados. El VHD puede coinfectar a una persona que ya está infectada con el VHB o puede superinfectar a una persona que sufre de hepatitis B crónica. La forma en que estos dos virus interactúan influye de manera decisiva en la gravedad de la enfermedad hepática y en la aparición de complicaciones tanto hepáticas como extrahepáticas.
Cuando una persona se expone a ambos virus de manera simultánea, es decir, cuando se produce una coinfección aguda por VHB y VHD, la respuesta clínica es generalmente comparable a la de una hepatitis aguda debida únicamente al VHB. En este caso, ambos virus se eliminan de manera conjunta en la mayoría de los pacientes, lo que resulta en una resolución de la enfermedad sin causar daño hepático crónico significativo. La severidad de la hepatitis aguda no suele diferir de la que se observa en la infección exclusiva por VHB, ya que la interacción de ambos virus no genera efectos adversos adicionales a los causados por el VHB por sí solo. Esto se debe a que en una coinfección aguda, la presencia del VHD no altera significativamente el curso clínico de la hepatitis B aguda, y ambos virus suelen eliminarse simultáneamente del organismo.
Sin embargo, la situación cambia drásticamente cuando el VHD infecta a un individuo que ya tiene una infección crónica por VHB, una condición conocida como superinfección. En este escenario, el VHD no solo contribuye a la carga viral hepática, sino que genera una inflamación hepática mucho más severa y puede desencadenar un curso clínico rápidamente progresivo y grave. La superinfección por VHD en una persona con hepatitis B crónica generalmente tiene un pronóstico mucho más negativo a corto plazo. Los pacientes afectados pueden desarrollar insuficiencia hepática aguda, una complicación crítica que puede poner en peligro la vida, o bien pueden experimentar una hepatitis crónica grave. Esta forma de hepatitis crónica asociada a la superinfección por VHD tiende a avanzar rápidamente hacia cirrosis, lo que incrementa significativamente el riesgo de complicaciones relacionadas con la fibrosis hepática avanzada, como hemorragias esofágicas o ascitis.
La razón detrás de este pronóstico desfavorable radica en la interacción entre ambos virus. El VHD, al ser un virus defectuoso que necesita las proteínas del VHB para replicarse, agrava el daño hepático en un contexto de hepatitis B crónica. La presencia de ambos virus en el hígado estimula una respuesta inflamatoria más intensa, lo que acelera la destrucción de las células hepáticas. El sistema inmunológico, al intentar controlar la infección dual, puede generar un daño hepático más extenso, favoreciendo la evolución hacia cirrosis y otras complicaciones hepáticas graves. En contraste, una coinfección aguda no presenta esta interacción prolongada y destructiva, ya que la eliminación de ambos virus suele ocurrir rápidamente.
Aunque el VHD es principalmente conocido por su impacto en el hígado, existen evidencias de que este virus también puede inducir una serie de manifestaciones extrahepáticas. Estas manifestaciones incluyen afecciones en diferentes sistemas del cuerpo, lo que refleja la capacidad del virus de afectar múltiples órganos más allá del hígado. Entre las complicaciones extrahepáticas más comunes se incluyen:
- Artritis y Pancreatitis: Los pacientes con infección por VHD pueden desarrollar artritis, una inflamación de las articulaciones, que se manifiesta como dolor e hinchazón. Además, la pancreatitis, o inflamación del páncreas, también se ha observado, lo que puede resultar en dolor abdominal y disfunción pancreática.
- Trastornos tiroideos: La tiroiditis, que es la inflamación de la glándula tiroides, también se ha reportado en algunos pacientes con hepatitis D, lo que puede llevar a alteraciones en el metabolismo, como hipotiroidismo o hipertiroidismo.
- Miocarditis: Esta es una inflamación del músculo cardíaco, que puede comprometer la función cardíaca y causar síntomas como fatiga, palpitaciones y dolor en el pecho.
- Glomerulonefritis: Se ha observado una alteración en los riñones, en forma de glomerulonefritis, que puede resultar en disfunción renal, caracterizada por la presencia de proteínas o sangre en la orina y, en casos graves, insuficiencia renal.
- Síndromes hematológicos: Complicaciones como la trombocitopenia, que es la reducción en el número de plaquetas sanguíneas, y la anemia aplásica, donde hay una disminución de la producción de células sanguíneas en la médula ósea, también han sido reportadas en pacientes con infección por VHD.
- Complicaciones neurológicas: El VHD puede desencadenar trastornos neurológicos, como el síndrome de Guillain-Barré, una enfermedad autoinmune que afecta el sistema nervioso periférico, causando debilidad muscular y, en casos severos, parálisis. La amiotrofia neuralgica, que afecta los plexos braquiales, también se ha observado, llevando a dolor y debilidad en los brazos y las manos.
- Linfohistiocitosis hemofagocítica: Esta es una respuesta inmunológica exagerada, en la que los linfocitos y macrófagos atacan las propias células del cuerpo, lo que puede causar una inflamación sistémica grave, afectando múltiples órganos.
Estas manifestaciones extrahepáticas complican aún más el manejo de la infección por VHD, y su aparición puede aumentar la mortalidad asociada a la hepatitis D, especialmente cuando se asocia con hepatitis B crónica. La amplia gama de complicaciones sugiere que el VHD, además de su impacto directo en el hígado, puede inducir una serie de reacciones inmunológicas que afectan a otros sistemas orgánicos.
Exámenes diagnósticos
El diagnóstico de la hepatitis D se basa en la identificación de biomarcadores específicos relacionados con la presencia del virus en el organismo. El diagnóstico de la hepatitis D implica, además de la identificación del propio Virus de la Hepatitis D, una evaluación del estado de la infección por Hepatitis B en el paciente.
Existen varias metodologías diagnósticas, que incluyen la detección de anticuerpos específicos, antígenos virales y material genético del Virus de la Hepatitis D en el suero del paciente. Estas pruebas permiten no solo confirmar la infección por Hepatitis D, sino también determinar el curso de la enfermedad y su posible interacción con la infección crónica por Hepatitis B.
La primera línea de diagnóstico de la hepatitis D se realiza mediante la detección de anticuerpos contra el antígeno de la Hepatitis D, conocidos como anticuerpos anti-HDV. Estos anticuerpos se producen como respuesta a la infección por el Virus de la Hepatitis D, y su presencia en el suero indica que el paciente ha estado en contacto con el virus. La detección de estos anticuerpos es un indicador clave de que la persona ha estado expuesta al virus, ya sea de manera reciente (en caso de infección aguda) o en algún momento del pasado (en caso de infección crónica).
Los anticuerpos anti-HDV se dividen en dos clases: IgM e IgG. Los anticuerpos IgM suelen aparecer en las primeras fases de la infección, durante la fase aguda, y su presencia indica una infección reciente o en curso. Por otro lado, los anticuerpos IgG tienden a persistir a lo largo del tiempo, lo que sugiere que el individuo ha sido infectado de manera crónica o que ha superado la infección aguda. En el contexto de la hepatitis D, la presencia de anticuerpos anti-HDV junto con la infección crónica por Hepatitis B es un marcador importante para diagnosticar la infección activa o pasada por VHD.
Otra prueba diagnóstica importante en la hepatitis D es la detección del antígeno de la Hepatitis D (HDAg). Este antígeno es una proteína del virus que se encuentra en las células infectadas y que juega un papel crucial en la replicación del VHD. La presencia de HDAg en el suero indica que el virus está replicándose activamente en el organismo. La detección del HDAg es particularmente útil para confirmar que la infección por VHD es activa, ya que su presencia refleja una fase aguda o crónica activa de la enfermedad. Sin embargo, la detección de HDAg no es tan comúnmente utilizada en la práctica clínica diaria debido a la dificultad técnica de las pruebas y a la disponibilidad limitada en algunos laboratorios.
Una de las pruebas más sensibles para diagnosticar la hepatitis D es la detección del ARN del Virus de la Hepatitis D en el suero del paciente. El ARN viral es el material genético del VHD, y su presencia en el suero indica que el virus está replicándose activamente en el organismo. La detección de ARN viral mediante técnicas de amplificación, como la reacción en cadena de la polimerasa en tiempo real (PCR), es fundamental para confirmar la infección por VHD y también para cuantificar la carga viral, es decir, la cantidad de virus presente en el cuerpo del paciente.
Esta técnica es especialmente útil para determinar la actividad viral en casos de infección crónica, ya que permite evaluar la replicación del virus de manera precisa y, por tanto, monitorear la progresión de la enfermedad. Además, la medición de la carga viral también es importante para el seguimiento de la respuesta al tratamiento antiviral, ya que permite evaluar la eficacia de las terapias dirigidas tanto contra el VHB como contra el VHD.
El diagnóstico de hepatitis D no depende únicamente de una sola prueba, sino de una combinación de métodos diagnósticos que permiten una evaluación integral del estado del paciente. La presencia de anticuerpos anti-HDV puede indicar una infección previa o actual, mientras que la detección de HDAg o ARN del VHD en el suero confirma la replicación activa del virus. Si bien la detección de anticuerpos anti-HDV es útil para confirmar la exposición al virus, la identificación de ARN viral es la prueba más definitiva para confirmar la infección activa, y la detección de HDAg puede corroborar aún más el proceso de replicación viral.
En pacientes con hepatitis B crónica, la detección de VHD es crucial para la gestión clínica, ya que la coinfección o superinfección por ambos virus puede tener implicaciones importantes para el pronóstico y el tratamiento. En este contexto, la detección temprana de la infección por VHD puede modificar las decisiones terapéuticas y la vigilancia médica, considerando que la coinfección o superinfección puede acelerar la progresión hacia la cirrosis o el carcinoma hepatocelular.
Pronóstico
En las regiones endémicas de la hepatitis D, es decir, aquellas zonas donde la prevalencia del Virus de la Hepatitis D es elevada, se ha observado una tasa de mortalidad considerablemente alta, que oscila entre el 15% y el 25%, en mujeres embarazadas infectadas por este virus. Este alto riesgo de muerte en el embarazo está asociado a factores como la descompensación hepática rápida y grave, así como a complicaciones relacionadas con la infección viral, que pueden afectar tanto a la madre como al feto. La hepatitis D, al ser una infección dependiente del Virus de la Hepatitis B, puede generar una exacerbación de la hepatitis crónica en mujeres embarazadas, lo que incrementa la probabilidad de insuficiencia hepática aguda y de complicaciones graves.
Por otro lado, en pacientes con enfermedad hepática crónica subyacente, como aquellos con hepatitis B crónica o cirrosis, el riesgo de descompensación hepática y muerte aumenta significativamente cuando se añade la infección por el Virus de la Hepatitis D. Esto se debe a que el Virus de la Hepatitis D agrava el daño hepático ya existente, acelerando la progresión hacia insuficiencia hepática o complicaciones más graves, como la cirrosis y el carcinoma hepatocelular, condiciones que son difíciles de manejar y tienen un pronóstico desfavorable.
Finalmente, se estima que el Virus de la Hepatitis D es responsable de aproximadamente el 18% de los casos de cirrosis y el 20% de los casos de carcinoma hepatocelular asociados con la infección crónica por el Virus de la Hepatitis B. Esta cifra resalta el impacto significativo del VHD en la progresión de la enfermedad hepática, ya que la coinfección o superinfección por ambos virus aumenta considerablemente el riesgo de desarrollar cirrosis avanzada y cáncer hepático, dos de las principales causas de muerte en pacientes con infecciones crónicas por Hepatitis B.

Fuente y lecturas recomendadas:
- Asselah T et al. Hepatitis D virus infection. N Engl J Med. 2023;389:58. [PMID: 37407002]
- Negro F et al. Hepatitis D: a review. JAMA. 2023;330:2376. [PMID: 37943548]