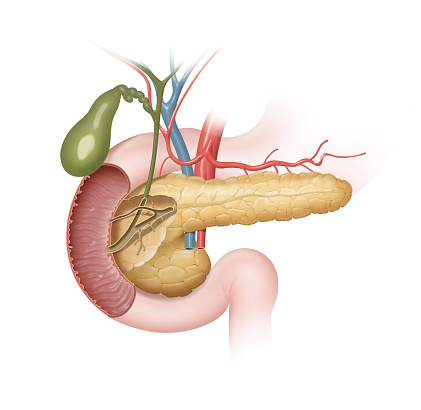
La secreción de bilis del hígado cumple dos funciones: la excreción de toxinas y metabolitos del hígado y absorción de nutrientes desde el tubo intestinal.
La bilis es secretada a los canalículos biliares, dispuestos en torno a cada hepatocito. Dentro del lóbulo hepático, estos canalículos se unen para formar pequeños conductos biliares, cada uno de los cuales pasa a formar parte de una tríada portal. Entre cuatro y seis tríadas portales se asocian y dan lugar a un lóbulo hepático, la unidad funcional más pequeña del hígado y que se reconoce por su vénula hepática terminal central.
En la cara opuesta a la superficie canalicular del hepatocito se encuentra la superficie sinusoidal, que está en contacto con el espacio de Disse. En esta área de contacto, el hepatocito es responsable de la absorción de los componentes de la bilis, lo que resulta importante en la circulación enterohepática de la bilis.
Una vez absorbidos los componentes de la bilis y secretados a los canalículos biliares, las uniones herméticas del árbol biliar mantienen estos componentes dentro de la vía secretora biliar.
La secreción de los componentes de la bilis al árbol biliar supone un importante estímulo para el flujo biliar; el volumen del flujo biliar es un proceso osmótico. Las sales biliares se combinan formando estructuras esféricas denominadas micelas y, en sí mismas, no generan actividad osmótica. Sin embargo, los cationes que son segregados al árbol biliar junto con el anión de la sal biliar proporcionan la carga osmótica necesaria para conducir agua al interior del conducto y aumentar el flujo, con objeto de preservar la neutralidad electroquímica de la bilis.
La bilis en esta etapa mantiene una osmolaridad comparable a la del plasma.
La colecistocinina (CCK), segregada por la mucosa intestinal, actúa induciendo la secreción del árbol biliar y la contracción de la pared de la vesícula biliar y, en consecuencia, aumenta la excreción de bilis al intestino.
Las sales biliares tienen su origen en el colesterol y son segregadas a los canalículos biliares como ácido cólico y su metabolito, el ácido desoxicólico.
El hígado fabrica solo una pequeña cantidad del total de sales biliares que se utilizan diariamente, ya que la mayoría de las sales biliares son recicladas tras su uso en la luz intestinal, conocida como circulación enterohepática.
Después del paso al tubo intestinal y de la reabsorción en el íleon terminal, los ácidos biliares son transportados de vuelta al hígado unidos a la albúmina, para su reciclaje. Menos del 5% de las sales biliares se pierden a diario con las heces.
El paso de las sales biliares reabsorbidas unidas a la albúmina a través del espacio de Disse permite la absorción en el hepatocito en un proceso eficiente que afecta a las vías de cotransporte de sodio e independiente de sodio. En la vía independiente del sodio, menos específica, se produce transporte de diversos aniones orgánicos, incluida la bilirrubina no conjugada o indirecta. El transporte de sales biliares a través de la membrana canalicular es el paso limitante en la excreción de sales biliares.
Dada la amplia diferencia en cuanto a concentración de sales biliares, el transporte de bilis hasta un gradiente extremo de concentración es dependiente del trifosfato de adenosina.
Además de sales biliares, la bilis contiene proteínas, lípidos y pigmentos. Los principales componentes lipídicos de la bilis son los fosfolípidos y el colesterol. Estos lípidos actúan protegiendo a los hepatocitos y colangiocitos de la naturaleza
tóxica de la bilis.
La mayor parte del colesterol biliar procede de lipoproteínas circulantes y de la síntesis hepática. Por consiguiente, la secreción biliar de colesterol sirve en realidad para excretar colesterol del organismo.
Aunque el colesterol, las sales biliares y los fosfolípidos desempeñan un importante papel en la homeostasis nutricional, la bilis actúa, además, como ruta principal de eliminación de toxinas endógenas y exógenas. Uno de los ejemplos de este sistema de eliminación es el de la bilirrubina.
Los pigmentos biliares, como la bilirrubina, son productos de descomposición de la hemoglobina y la mioglobina. Son transportados por la sangre unidos a la albúmina hasta el hepatocito. Aquí, son trasladados al retículo endoplásmico y conjugados para formar glucurónidos de bilirrubina, conocidos también como bilirrubina conjugada o directa.
Los pigmentos biliares son los que dan color a la bilis y, cuando son convertidos en urobilinógeno por acción de las enzimas bacterianas en el intestino, aportan a las deposiciones su color característico.
En ayunas, la bilis segregada pasa por el árbol biliar hasta el intestino, donde es reabsorbida.
La bilis se acumula en la vesícula biliar, que es parte de la vía biliar accesoria la cual actúa como lugar extrahepático de depósito de la secreción biliar. Para almacenar las secreciones biliares, la vesícula biliar es enormemente eficaz en cuanto a absorción de agua y a la consiguiente concentración de componentes biliares. Esta absorción es un proceso osmótico que tiene lugar mediante transporte activo de sodio.
Con la absorción de sodio y agua a través del epitelio de la vesícula biliar, la composición química de la bilis cambia en la luz de la vesícula.
El cuello de la vesícula biliar y el conducto cístico segregan también glucoproteínas, que contribuyen a proteger la vesícula biliar de la actividad detergente de la bilis.
La vesícula biliar se llena mediante un mecanismo retrógrado. Con un incremento de la actividad tónica del esfínter de Oddi en ayunas, la presión en el colédoco se eleva. Este aumento de presión permite el llenado de la vesícula biliar, que tiene menor presión intraluminal y puede contener 600 ml de la producción diaria de bilis.
El paso de grasas, proteínas y ácidos al duodeno induce secreción de colecistoquinina por parte de las células epiteliales duodenales. Esta hormona causa entonces contracción de la vesícula biliar, con presiones intraluminales de hasta 300 mmHg.
La actividad vagal induce también vaciado de la vesícula biliar, aunque se trata de un estímulo para la contracción de la vesícula menos potente que el de la colecistoquinina.
La porción distal del conducto biliar pasa por el esfínter de Oddi. Este esfínter muscular en condiciones normales mantiene una alta actividad tónica y fásica que es inhibida por la colecistoquinina. Con la relajación del esfínter la bilis sale más rápidamente del árbol biliar.
En coordinación con la contracción de la vesícula biliar, la relajación de este esfínter permite la evacuación de hasta el 70% del contenido de la vesícula biliar en 2 horas de secreción de colecistoquinina. En ayunas, el paso oblicuo del conducto biliar a través de la pared duodenal y la actividad tónica del esfínter impiden que el contenido duodenal refluya al árbol biliar.

Síguenos en X: @el_homomedicus y @enarm_intensivo Síguenos en instagram: homomedicus y en Treads.net como: Homomedicus