Clasificación de las enfermedades glomerulares

La clasificación de las enfermedades glomerulares en nefríticas y nefróticas según el grado de proteinuria presente es crucial para reducir el diagnóstico diferencial y guiar el manejo terapéutico apropiado. Esta distinción ayuda a comprender mejor la naturaleza de la enfermedad renal de un paciente y a implementar estrategias de tratamiento efectivas para mejorar los resultados clínicos a largo plazo.
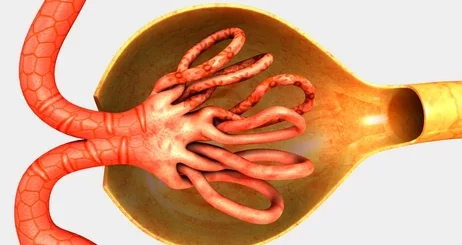
Glomérulo
El glomérulo renal, una unidad funcional clave en el riñón, es una estructura histológicamente compleja que despliega una arquitectura finamente organizada para facilitar su función esencial en la filtración de la sangre y la producción de orina. Su complejidad radica en la colaboración íntima entre varios componentes histológicos distintos, cada uno de los cuales desempeña un papel crucial en su función global.
El primer elemento a considerar son los podocitos, células epiteliales altamente especializadas que revisten la superficie externa de los capilares glomerulares. Estas células están intrínsecamente adaptadas para regular el flujo de fluidos y solutos a través de sus elaboradas interdigitaciones de pie de pulpo, que forman las llamadas “pedicelas”. La estructura única de los podocitos permite que el glomérulo mantenga su función de filtración selectiva, permitiendo que pequeñas moléculas y agua pasen libremente mientras excluye proteínas y células sanguíneas.
La membrana basal glomerular, una estructura extracelular situada entre los podocitos y el endotelio capilar, es otro componente crítico del glomérulo. Esta membrana basal actúa como una barrera física y electrostática que regula el paso de moléculas a través del glomérulo. Además de proporcionar soporte estructural, también desempeña un papel crucial en la determinación de la permeabilidad selectiva del glomérulo, ayudando a mantener la homeostasis corporal al filtrar selectivamente los componentes de la sangre.
El endotelio capilar, que recubre la superficie interna de los capilares glomerulares, también contribuye significativamente a la función del glomérulo. Estas células endoteliales son altamente permeables, lo que facilita el paso eficiente de solutos y agua desde la sangre hacia el espacio de Bowman, donde se inicia la formación de la orina. Además, el endotelio capilar produce y libera varias moléculas vasodilatadoras y vasoconstrictoras que regulan el flujo sanguíneo renal y la presión arterial.
El mesangio, una matriz de células y tejido conectivo situado entre los capilares glomerulares, desempeña un papel crucial en el mantenimiento de la integridad estructural del glomérulo y en la regulación de su función. Las células mesangiales participan en la contracción y relajación dinámicas, lo que modula el área de superficie disponible para la filtración glomerular y regula el flujo sanguíneo renal. Además, estas células también están implicadas en la respuesta inmune y la reparación del tejido glomerular en caso de lesión o inflamación.
Lesión glomerular
Dentro de las estructuras del glomérulo renal, una variedad de agresiones pueden desencadenar diferentes patrones de lesión. El glomérulo es una unidad microscópica esencial en el riñón, responsable de la filtración de la sangre y la eliminación de desechos. Cuando este sistema se ve comprometido por diversas formas de agresión, pueden surgir distintas lesiones que afectan a sus componentes. Esto es crucial en la comprensión de las enfermedades glomerulares, ya que los diferentes patrones de lesión pueden tener implicaciones significativas para el diagnóstico y el tratamiento.
Un ejemplo común de agresión es la lesión por sobretrabajo, como ocurre en la enfermedad renal crónica. En esta condición, el glomérulo se ve sometido a un estrés excesivo debido a la función renal comprometida, lo que puede llevar a daños en su estructura y función.
Otro tipo de agresión es un proceso inflamatorio, como se observa en el lupus eritematoso sistémico. En esta enfermedad autoinmune, el sistema inmunológico ataca erróneamente los tejidos del cuerpo, incluidos los glomérulos, desencadenando una respuesta inflamatoria que puede resultar en daño renal significativo.
Además, mutaciones en las proteínas de los podocitos, las células especializadas en la filtración dentro del glomérulo, pueden causar glomeruloesclerosis segmentaria y focal hereditaria (GESF). Esta condición genética altera la función normal de los podocitos, lo que lleva a la formación de cicatrices en ciertas áreas del glomérulo y una disminución en su capacidad de filtración.
Por otro lado, enfermedades como la diabetes o la amiloidosis pueden provocar una enfermedad por depósito en el glomérulo, donde ciertas sustancias se acumulan anormalmente en esta estructura, interfiriendo con su función adecuada.
Es importante destacar que diferentes patrones de lesión glomerular tienden a causar diferentes síndromes o hallazgos clínicos. Esta diversidad en las manifestaciones clínicas puede ayudar a orientar el diagnóstico diferencial, es decir, distinguir entre diversas enfermedades que afectan el riñón. Sin embargo, dado que muchas enfermedades glomerulares pueden tener presentaciones clínicas superpuestas o poco específicas, en ocasiones puede ser necesario realizar una biopsia renal para confirmar el diagnóstico. Este procedimiento proporciona una evaluación directa de la estructura y la patología del glomérulo, lo que ayuda a guiar el tratamiento adecuado.
Clasificación de las lesiones glomerulares
Las enfermedades glomerulares, que afectan los pequeños filtros en los riñones llamados glomérulos, se clasifican típicamente en dos categorías principales: nefríticas y nefróticas. Esta distinción se basa en diferencias clínicas y patológicas fundamentales, particularmente en el grado y tipo de proteinuria, y es crucial para una correcta evaluación y manejo de estos trastornos renales.
La proteinuria, que es la presencia de proteínas en la orina, es un marcador clave utilizado para distinguir entre las enfermedades glomerulares nefríticas y nefróticas. En las enfermedades nefríticas, la proteinuria generalmente es moderada a severa, pero no alcanza los niveles extremadamente altos observados en las enfermedades nefróticas. Además, en las enfermedades nefríticas, la proteinuria suele estar asociada con otros signos clínicos como hematuria (presencia de sangre en la orina), hipertensión arterial y disminución de la función renal. Por otro lado, en las enfermedades nefróticas, la proteinuria es masiva y puede ser la característica clínica dominante, con cantidades significativas de proteínas perdidas en la orina, lo que conduce a la hipoalbuminemia (bajos niveles de albúmina en la sangre) y edema.
Además de la proteinuria, otras características clínicas y hallazgos histopatológicos también distinguen entre las enfermedades glomerulares nefríticas y nefróticas. Por ejemplo, en las enfermedades nefríticas, la inflamación y la proliferación celular dentro de los glomérulos son hallazgos típicos, junto con la deposición de complejos inmunes. Estos cambios pueden causar daño renal agudo y progresión a enfermedad renal crónica. En contraste, en las enfermedades nefróticas, los cambios histológicos suelen incluir una lesión mínima o focal, con podocitos (células especializadas dentro de los glomérulos) lesionados y pérdida de la barrera de filtración glomerular selectiva. Estos cambios contribuyen a la proteinuria masiva y al desarrollo de complicaciones como el síndrome nefrótico.
La distinción entre enfermedades glomerulares nefríticas y nefróticas es esencial para guiar el diagnóstico y el manejo adecuados de estos trastornos renales. La evaluación clínica completa, que incluye la historia clínica del paciente, el examen físico, los hallazgos de laboratorio y la biopsia renal cuando sea necesario, ayuda a determinar la naturaleza exacta de la enfermedad glomerular subyacente. Este enfoque diferenciado es crucial porque las enfermedades nefríticas y nefróticas pueden tener etiologías diferentes, trayectorias clínicas distintas y respuestas variadas al tratamiento. Por lo tanto, una clasificación precisa ayuda a dirigir las intervenciones terapéuticas apropiadas, como el uso de agentes inmunosupresores en enfermedades nefríticas para reducir la inflamación renal y la proteinuria, o la terapia con inhibidores de la enzima convertidora de angiotensina y bloqueadores de los receptores de angiotensina en enfermedades nefróticas para controlar la proteinuria y prevenir la progresión de la enfermedad renal crónica.
Procesos nefríticos
Los procesos nefríticos se caracterizan por una serie de manifestaciones clínicas y hallazgos en la orina que reflejan la inflamación y el daño a los glomérulos renales, los cuales son los filtros responsables de la eliminación de desechos y la regulación del equilibrio de líquidos y electrolitos en el cuerpo. Estos procesos, que abarcan desde formas menos severas hasta emergencias médicas críticas, se distinguen por la presencia de hematuria glomerular y, en diferentes grados, proteinuria.
En el extremo menos severo del espectro nefrítico, se encuentran las condiciones en las que la hematuria glomerular es la característica principal. Esto puede manifestarse como hematíes dismórficos en la orina, que son glóbulos rojos deformados que sugieren una lesión glomerular específica. A menudo, en este extremo del espectro, la proteinuria es leve, generalmente inferior a 3.5 gramos por día, y puede ser subnefrótica, es decir, no alcanzar los niveles típicos observados en el síndrome nefrótico.
En el segmento medio del espectro nefrítico se encuentra el síndrome nefrítico. Aquí, además de la hematuria glomerular y la proteinuria, se observan características adicionales que reflejan el compromiso más significativo de la función renal y la inflamación glomerular. Estas características incluyen edema, hipertensión arterial y elevación de la creatinina sérica, indicativa de disminución de la función renal. El edema es el resultado de la pérdida de proteínas, incluida la albúmina, a través de la orina, lo que reduce la presión oncótica en el plasma y favorece la acumulación de líquido en los tejidos.
Finalmente, en el extremo más severo y clínicamente urgente del espectro nefrítico se encuentran las glomerulonefritis rápidamente progresivas (GNRP). Estas son condiciones potencialmente graves en las que se observa una rápida pérdida de la función renal, a menudo acompañada de una hematuria y proteinuria masivas, así como otros signos de inflamación sistémica, como fiebre y malestar general. Las GNRP pueden tener diferentes etiologías, incluidas las formas primarias mediadas por el sistema inmunológico y las formas secundarias asociadas con infecciones o enfermedades autoinmunes.
Clasificación y hallazgos en la glomerulonefritis: presentaciones del espectro nefrítico.
| Tipo de Glomerulonefritis | Presentación Típica | Asociación/Notas | Serología |
|---|---|---|---|
| Glomerulonefritis postinfecciosa | Inicio abrupto del síndrome nefrítico y daño renal agudo | Estreptococos, otras infecciones bacterianas (por ejemplo, estafilococos, endocarditis, infecciones por derivación) | Aumento de los títulos de ASO, niveles bajos de complemento |
| Nefropatía IgA (enfermedad de Berger) | Hematuria macroscópica con infección del tracto respiratorio; rash vasculítico y hemorragia gastrointestinal en la púrpura de Henoch-Schönlein | Predisposición familiar o asociada con cirrosis, VIH, enfermedad celíaca | Glicosilación anormal de IgA |
| Pauci-inmune (granulomatosis con poliangitis, granulomatosis eosinofílica con poliangitis, poliarteritis, glomerulonefritis rápidamente progresiva idiopática) | Crescentic o RPGN, puede tener síntomas del tracto respiratorio/senos paranasales en la granulomatosis con poliangitis | Puede estar relacionado con COVID-19, medicamentos o exposiciones ambientales | ANCAs: altos títulos de MPO o PR3, niveles normales de complemento |
| Glomerulonefritis anti-GBM; síndrome de Goodpasture | Crescentic o RPGN; hemorragia pulmonar en el síndrome de Goodpasture | Exposición a irritantes respiratorios (productos químicos o tabaco) | Altos títulos de anticuerpos anti-GBM, niveles normales de complemento |
| Glomerulonefritis asociada a crioglobulinemia | Síndrome nefrítico agudo; vasculitis sistémica que incluye rash y artritis | Asociada principalmente con hepatitis C crónica; puede ocurrir con otras infecciones crónicas o algunas enfermedades del tejido conectivo | Crioglobulinas positivas, factor reumatoide puede estar elevado, niveles bajos de complemento |
| Glomerulonefritis membranoproliferativa (GNMP) | Síndrome nefrítico agudo; también puede tener características del síndrome nefrótico | La mayoría de los pacientes tienen menos de 30 años; GNMP por complejos inmunes es la más común | Niveles bajos de complemento, pueden haber hallazgos de infección subyacente o paraproteinemia |
| Glomerulonefritis C3 | En cualquier parte del espectro nefrítico | Puede causar patrón de lesión GNMP o glomerulonefritis asociada a crioglobulinemia; patrón de lesión de nefropatía membranosa poco común | Niveles bajos de complemento, serología positiva para hepatitis C, factor reumatoide puede estar elevado |
| LES (lupus eritematoso sistémico) | En cualquier parte del espectro nefrítico | El tratamiento depende del curso clínico y de la clasificación según la Sociedad Internacional de Nefrología y la Sociedad de Patología Renal en la biopsia | Altos títulos de ANA y anti-DNA de doble cadena, niveles bajos de complemento |
Procesos nefróticos
Los procesos nefróticos son trastornos renales caracterizados por la presencia de proteinuria significativa, generalmente de al menos 3.5 gramos por día, junto con hallazgos específicos en el sedimento urinario y posiblemente otras manifestaciones clínicas. Estos trastornos reflejan un daño en la barrera de filtración glomerular, lo que resulta en una pérdida excesiva de proteínas en la orina y puede llevar a complicaciones graves.
La proteinuria es un marcador clave en los procesos nefróticos y se define como la excreción de una cantidad anormalmente alta de proteínas en la orina. La pérdida de proteínas, especialmente de albúmina, puede conducir a una disminución en los niveles séricos de albúmina, conocida como hipoalbuminemia. Esta disminución en los niveles de albúmina en la sangre puede resultar en una reducción de la presión oncótica en el plasma, lo que contribuye al desarrollo de edema, una característica comúnmente asociada con los procesos nefróticos. El edema puede manifestarse como hinchazón en los pies, tobillos, abdomen o alrededor de los ojos.
Además de la proteinuria y la hipoalbuminemia, los pacientes con procesos nefróticos pueden presentar otros hallazgos clínicos y de laboratorio característicos. Por ejemplo, la hiperlipidemia es común en el síndrome nefrótico, con niveles elevados de colesterol y triglicéridos en la sangre, lo que refleja la alteración del metabolismo lipídico debido a la pérdida de proteínas en la orina y la activación compensatoria de ciertas vías metabólicas.
En cuanto a los hallazgos en el sedimento urinario, en los procesos nefróticos típicamente se observa un sedimento “blando”, es decir, sin la presencia de células sanguíneas o cilindros celulares. Esto contrasta con los procesos nefríticos, donde la hematuria glomerular y la presencia de hematíes dismórficos son características prominentes en el sedimento urinario.
Es importante destacar que los procesos nefróticos pueden clasificarse además como enfermedades renales primarias o secundarias. Las enfermedades renales primarias, también conocidas como enfermedades glomerulares primarias, afectan directamente a los glomérulos y pueden incluir entidades como la glomeruloesclerosis segmentaria focal y la glomerulonefritis membranosa. Por otro lado, las enfermedades renales secundarias resultan de trastornos sistémicos subyacentes, como la diabetes mellitus, el lupus eritematoso sistémico o la amiloidosis, que pueden causar daño glomerular como parte de su manifestación clínica.
La evaluación inicial de los pacientes con procesos nefróticos suele incluir pruebas serológicas y de imagen para descartar enfermedades sistémicas que pueden causar daño glomerular secundario. Esto puede incluir pruebas para enfermedades autoinmunes, infecciosas, metabólicas y neoplásicas, entre otras. Sin embargo, la biopsia renal sigue siendo el estándar de oro para la identificación precisa de la enfermedad glomerular subyacente y la guía del manejo terapéutico.
Clasificación y hallazgos en la glomerulonefritis: presentaciones del espectro nefrótico.
| Enfermedad | Presentación Típica | Asociación/Notas |
|---|---|---|
| Enfermedad por cambios mínimos (enfermedad nil; nefrosis lipídica) | Niño con inicio repentino de síndrome nefrótico completo | Niños: asociado con alergia o infección viral. Adultos: asociado con enfermedad de Hodgkin, AINEs |
| Nefropatía membranosa | En cualquier parte del espectro nefrótico, pero el síndrome nefrótico no es poco común | Primaria (idiopática) puede estar asociada con anticuerpos contra PLA2 R. Secundaria puede estar asociada con linfoma no Hodgkin, carcinoma (GI, renal, broncogénico), terapia con oro, penicilamina, LES, hepatitis B o C crónica |
| Glomeruloesclerosis focal y segmentaria | En cualquier parte del espectro nefrótico; niños con enfermedad congénita tienen síndrome nefrótico | Niños: enfermedad congénita con mutación génica de podocitos, o en el espectro de la enfermedad con enfermedad por cambios mínimos. Adultos: asociada con abuso de heroína, infección por VIH, nefropatía por reflujo, obesidad, pamidronato, mutaciones en proteínas de podocitos, mutaciones en APOL1 |
| Amiloidosis | En cualquier parte del espectro nefrótico | AL: discrasia de células plasmáticas con sobreproducción y deposición de cadenas ligeras de Ig. Ver SPEP/UPEP. AA: sobreproducción de proteína amiloide sérica A en respuesta a enfermedad inflamatoria crónica (artritis reumatoide, EII, infección crónica) |
| Nefropatía diabética | GFR alto (hiperfiltración) → microalbuminuria → proteinuria franca → declive en la GFR | El diagnóstico de diabetes precede al diagnóstico de nefropatía por años |
| Nefropatía asociada al VIH | Proteinuria intensa, a menudo síndrome nefrótico, progresa a ERC relativamente rápido | Generalmente se observa en pacientes no tratados con antivirales (rara en la era de la terapia antirretroviral), predilección por aquellos de ascendencia subsahariana (mutaciones APOL1) |
| Glomerulonefropatía membranoproliferativa (GNMP) | Clásicamente se presenta con síndrome nefrítico agudo, algunos también pueden exhibir características nefróticas | Las GNMP por complejos inmunes son idiopáticas o secundarias a infecciones, paraproteinemia o enfermedad autoinmunitaria sistémica; las glomerulopatías C3 son debido a la disregulación de la vía alterna del complemento |
 Síguenos en X: @el_homomedicus y @enarm_intensivo
APRENDER CIRUGÍA
Síguenos en X: @el_homomedicus y @enarm_intensivo
APRENDER CIRUGÍA