Producción
En circunstancias normales, en adultos humanos se destruyen alrededor de 200 000 millones de eritrocitos por día. La bilirrubina es un pigmento tetrapirrólico que se produce durante la degradación del grupo hem.
La bilirrubina ésta se deriva principalmente de la hemoglobina, pero también de eritropoyesis ineficaz y del catabolismo de otras proteínas hem. Entre 70 y 80% de los 250 a 300 mg de bilirrubina que se forman cada día proceden de la degradación de la hemoglobina de los eritrocitos envejecidos. El 20 a 30% de la bilirrubina proviene de la destrucción prematura de las células eritroides en la médula ósea y del recambio de las hemoproteínas (mioglobina y citocromos) presentes en los tejidos de todo el cuerpo.
En un ser humano de 70 kg hay recambio de alrededor de 6 g de hemoglobina al día. La globina es degradada a los aminoácidos que la constituyen, el hierro liberado entra al fondo común de hierro, y todos los productos son reutilizados.
La primera reacción, catalizada por la enzima hemooxigenasa, se separa por oxidación del puente ∝ del grupo porfirina y abre el anillo hem. La porción porfirina libre de hierro del hem también se degrada, principalmente en las células reticuloendoteliales del hígado, el bazo y la médula ósea.
El catabolismo del hem que proviene de todas las proteínas hem se lleva a cabo en la fracción microsomal de células por la hemooxigenasa.
Los productos finales de esta reacción son biliverdina, hierro y monóxido de carbono. El hierro del hem que llega a la hemoxigenasa por lo general se ha oxidado a su forma férrica (hemina).
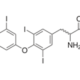
El sistema de hem oxigenasa forma biliverdina, que la biliverdina reductasa reduce a bilirrubina. La biliverdina reductasa reduce el puente de metileno central de la biliverdina a un grupo metilo, lo que produce el pigmento amarillo bilirrubina.
Si 1 g de hemoglobina da alrededor de 35 mg de bilirrubina, en los adultos se forman 250 a 350 mg de bilirrubina por día.
Eliminación
La bilirrubina es transportada al hígado unida a albúmina sérica. La bilirrubina sólo es escasamente hidrosoluble, pero la bilirrubina unida a albúmina sérica es fácilmente transportada al hígado. Para transportarse por la sangre, la bilirrubina debe ser soluble.
El catabolismo hepático de bilirrubina tiene lugar en tres etapas:
La bilirrubina es eliminada de la albúmina y captada en la superficie sinusoidal de hepatocitos mediante un sistema de transporte facilitado.
Una vez internalizada, la bilirrubina se une a proteínas citosólicas como la glutatión S-transferasa, (ligandina) evitando que la bilirrubina vuelva a entrar al torrente sanguíneo.
En el retículo endoplásmico de los hepatocitos, la bilirrubina es solubilizada por conjugación con ácido glucurónico, proceso que rompe los puentes internos de hidrógeno y genera monoglucurónido y diglucurónido de bilirrubina. La bilirrubina es no polar y persistiría en las células si no fuera convertida en una forma más hidrosoluble. La bilirrubina es por lo tanto convertida en una molécula más polar mediante conjugación con ácido glucurónico.
La conjugación del ácido glucurónico en la bilirrubina se cataliza por la transferasa de difosfato de uridina-glucuronosilo de bilirrubina.
La secreción de bilirrubina conjugada hacia la bilis ocurre mediante un mecanismo de transporte activo mediante un transportador de anión orgánico multiespecífico situado en la membrana plasmática de los canalículos biliares. Casi toda la bilirrubina que se excreta en la bilis es diglucurónido de bilirrubina.
Cuando la bilirrubina conjugada llega al íleon terminal y el intestino grueso, las porciones glucuronosil son eliminadas por b-glucuronidasas bacterianas específicas. La reducción subsiguiente por la flora fecal forma un grupo de tetrapirroles incoloros llamados urobilinógenos.
Porciones pequeñas de urobilinógenos son absorbidas en el íleon terminal y el intestino grueso, y después son reexcretadas por medio del ciclo enterohepático del urobilinógeno. Entre 80 y 90% los urobilinógenos incoloros formados en el colon son oxidados hacia urobilinas de color naranja y excretados en las heces.
Sólo una pequeña parte (<3 mg/100 mL) eluden la captación hepática, se filtran en el glomérulo renal y se eliminan por la orina.

 Síguenos en X: @el_homomedicus y @enarm_intensivo Síguenos en instagram: homomedicus y en Treads.net como: Homomedicus
Síguenos en X: @el_homomedicus y @enarm_intensivo Síguenos en instagram: homomedicus y en Treads.net como: Homomedicus